Clear Sky Science · it
Adiuvante per vaccini antitumorali che potenzia la cross-presentazione degli antigeni per l’espansione delle cellule T e la sinergia con anti‑PD‑1
Trasformare il sistema immunitario in un combattente tumorale di precisione
I vaccini per il cancro vengono spesso descritti come strumenti che insegnano al sistema immunitario a riconoscere e distruggere i tumori, ma nella pratica raramente hanno mantenuto quella promessa. Questo studio esplora un nuovo modo per “potenziare” tali vaccini in modo che possano generare cellule T citotossiche più forti e durature e lavorare meglio in sinergia con farmaci immunoterapici diffusi come gli anti–PD‑1. Per i lettori interessati a come i trattamenti oncologici di domani potrebbero combinare biologici, vaccini e ingegneria immunitaria, questo lavoro offre uno sguardo su come potrebbe apparire l’immunoterapia di nuova generazione, altamente mirata.
Perché i vaccini antitumorali hanno bisogno di un supporto migliore
I vaccini terapeutici contro il cancro non mirano a prevenire la malattia, ma a curare persone che hanno già tumori stimolando risposte immunitarie potenti e specifiche contro il tumore. Gli attori chiave sono le cellule T CD8 “killer”, in grado di riconoscere e distruggere cellule tumorali che mostrano antigeni caratteristici. Sfortunatamente gli antigeni tumorali stimolano debolmente perché assomigliano per lo più a versioni modificate delle proteine proprie del corpo. L’esposizione continua durante lo sviluppo del cancro può inoltre lasciare le cellule T esauste o tolleranti, attenuando l’effetto del vaccino. Per superare questo limite, i vaccini devono essere associati ad adiuvanti—componenti che risvegliano il sistema immunitario innato, migliorano la presentazione degli antigeni e costruiscono un ampio e resiliente pool di cellule T tumorali specifiche.
Un potenziatore immunitario ibrido costruito da due segnali potenti
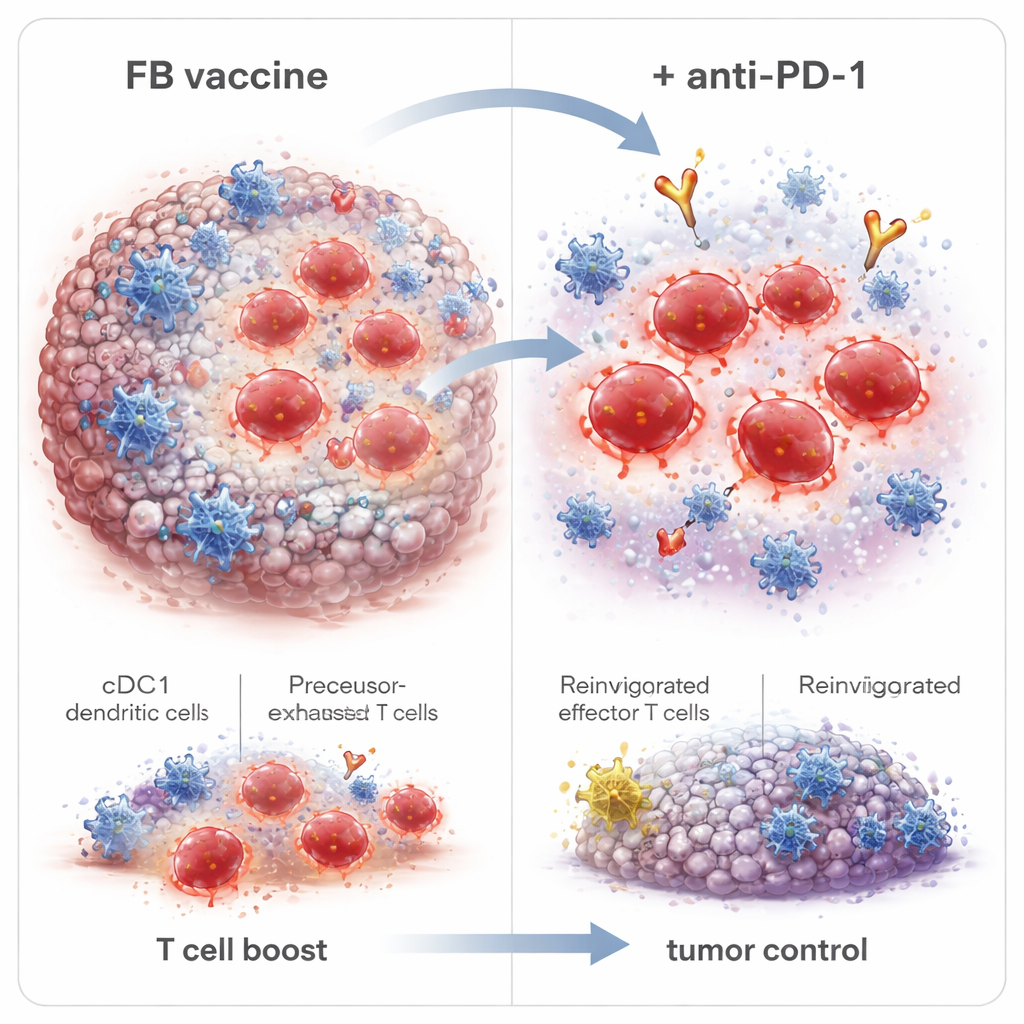
I ricercatori hanno progettato un adiuvante ibrido chiamato Flt3L‑FlaB, o FB, fondendo due molecole stimolanti l’immunità in una singola proteina. Una metà, Flt3L, è un fattore di crescita naturale che espande un gruppo specializzato di cellule dendritiche noto come cDC1. Queste cellule eccellono nella “cross‑presentazione” — catturando frammenti di materiale tumorale e presentandoli alle cellule T CD8 in modo da scatenare risposte forti. L’altra metà, FlaB, è un frammento di flagellina batterica che attiva un sensore innato chiamato TLR5 e funziona come un potente segnale di pericolo. Collegandoli, gli autori miravano sia ad espandere le cDC1 sia a trasformarle in uno stato altamente attivo, migliorando il modo in cui gli antigeni tumorali vengono mostrati alle cellule T e la durata di questa stimolazione.
Mettere alla prova il nuovo adiuvante nei modelli tumorali
Per testare FB, il team ha usato un modello murino di tumore ben consolidato basato su cellule ingegnerizzate per esprimere proteine oncogene del papillomavirus umano (HPV). I topi hanno ricevuto inizialmente un piccolo impianto tumorale e poi un vaccino terapeutico contenente un antigene HPV E7, combinato o con Flt3L da solo, FlaB da solo, o con il nuovo ibrido FB. Tutti i vaccini sono stati somministrati vicino al tumore. Mentre ciascun adiuvante singolo rallentava in qualche misura la crescita tumorale, il vaccino a base di FB si è distinto: ha ritardato molto di più la progressione tumorale, ha prolungato significativamente la sopravvivenza e ha lasciato una frazione notevole di topi completamente privi di tumore. Le analisi immunitarie hanno mostrato che la vaccinazione con FB generava risposte CD8 specifiche per E7 insolitamente potenti in sangue, linfonodi e milza, con alti livelli di interferone‑gamma e robusta proliferazione delle cellule T—evidenza che la fusione faceva più che sommare semplicemente gli effetti delle sue due parti.
Costruire memoria immunitaria duratura e un partner migliore per anti–PD‑1
Approfondendo, gli scienziati hanno scoperto che FB cambiava non solo il numero di cellule T CD8 presenti, ma anche la loro tipologia. Ha aumentato le cellule effettrici a vita breve che attaccano immediatamente il tumore, così come le cellule precursori di memoria e le cellule staminali‑memoria che possono persistere e rispondere di nuovo in futuro. Importante, FB ha anche espanso un gruppo chiamato cellule T precursori‑esauste (Tpex) all’interno dei tumori—cellule che stanno al confine tra esaurimento e piena attività e sono particolarmente responsabili ai farmaci anti–PD‑1. Quando i sopravvissuti privi di tumore sono stati nuovamente sfidati con dosi più elevate di cellule cancerose molto tempo dopo la vaccinazione, la maggior parte ha resistito alla ricrescita, dimostrando memoria immunitaria duratura. Il blocco dell’uscita delle cellule immunitarie dai linfonodi ha annullato i benefici di FB, indicando che le cellule T che uccidono il tumore venivano educate in quei linfonodi dalle cDC1 e poi migravano nel tumore.
Più forti insieme: vaccini più blocco dei checkpoint
Poiché la terapia anti–PD‑1 funziona meglio quando esiste già un pool di cellule T responsabili, il team ha combinato la vaccinazione adiuvata con FB con un anticorpo anti–PD‑1. Nel modello tumorale HPV, aggiungere anti–PD‑1 alla vaccinazione con FB ha ulteriormente rallentato la crescita tumorale, aumentato il numero di topi che hanno eliminato completamente i loro tumori e fornito protezione completa contro una riesposizione a dose estremamente alta. La messa a punto dei tempi è stata importante: iniziare anti–PD‑1 dopo la seconda dose di vaccino invece che dopo la prima ha migliorato modestamente l’eradicazione completa del tumore, coerente con l’attesa dell’espansione delle cellule Tpex. L’adiuvante FB ha anche migliorato le risposte a vaccini a base peptidica, inclusi neoantigeni tumorali in un modello di cancro del colon, suggerendo che questa strategia potrebbe applicarsi in modo più ampio oltre le malattie correlate a HPV.
Cosa potrebbe significare per la cura del cancro futura
Per i non specialisti, il messaggio chiave è che questo lavoro raffina il modo di “insegnare” al sistema immunitario a combattere il cancro. Combinando un fattore di crescita per le cellule dendritiche con un forte segnale di pericolo in una singola proteina stabile, l’adiuvante FB genera più cellule presentanti l’antigene adatte, le aiuta a mostrare gli antigeni tumorali più efficacemente e modella una popolazione di cellule T killer che sono sia potenti nel presente sia pronte a rispondere a successive terapie con checkpoint. Sebbene questi risultati siano ottenuti nei topi e rimangano molti passaggi prima dell’uso nell’uomo, lo studio delinea una tabella di marcia chiara: adiuvanti più intelligenti che orchestrano la cross‑presentazione e la “stemness” delle cellule T potrebbero rendere i vaccini terapeutici contro il cancro partner molto più forte per farmaci come anti–PD‑1, portando potenzialmente a un controllo tumorale più profondo e duraturo nei pazienti.
Citazione: Dang, G.C., Loeurng, V., Pa, P. et al. Antigen cross-presentation potentiating cancer vaccine adjuvant for T cell expansion and synergy with anti-PD-1. npj Vaccines 11, 56 (2026). https://doi.org/10.1038/s41541-026-01376-1
Parole chiave: vaccini contro il cancro, immunoterapia, cellule dendritiche, blocco PD-1, tumori correlati a HPV