Clear Sky Science · it
Innestamento di cellule epiteliali alveolari di tipo II wild-type in topi carenti della proteina surfattante C
Perché riparare i microscopici sacchi d’aria è importante
Respirare può sembrare un gesto spontaneo, ma dipende da una pellicola delicata chiamata surfattante che riveste i milioni di minuscoli sacchi d’aria nei polmoni. Quando il surfattante manca o è difettoso, come in alcune rare malattie polmonari infantili, i bambini possono soffrire di problemi respiratori persistenti e di cicatrici polmonari. Oggi l’unica vera cura è il trapianto polmonare, un’opzione limitata dalla scarsità di donatori e da rischi significativi. Questo studio esplora un’idea diversa: riparare polmoni danneggiati trapiantando cellule sane produttrici di surfattante, aprendo potenzialmente la strada a trattamenti più delicati e mirati.
Quando i “custodi” del polmone si guastano
All’interno di ogni sacco d’aria (alveolo) vivono cellule specializzate, i cosiddetti “custodi”, chiamate cellule alveolari di tipo II. Esse producono e riciclano il surfattante, che impedisce il collasso degli alveoli e facilita la respirazione. In alcuni bambini, mutazioni in geni necessari alla produzione del surfattante, incluso il gene della proteina surfattante C (SFTPC), alterano queste cellule. Il risultato è la malattia polmonare interstiziale infantile (chILD), caratterizzata da tessuto polmonare infiammato e ispessito, cicatrici e talvolta insufficienza respiratoria. I medici possono offrire solo terapie di supporto e ossigeno; per i casi più gravi il trapianto polmonare resta l’ultimo rimedio. Gli autori hanno provato a verificare se sostituire alcune di queste cellule difettose con cellule sane potesse rallentare o invertire il danno polmonare.
Un topo che imita la malattia polmonare infantile
Per riprodurre caratteristiche chiave della chILD, i ricercatori hanno usato topi privi del gene Sftpc. Questi animali nascono con polmoni apparentemente normali, ma con l’età sviluppano segni tipici di malattia polmonare cronica: pareti tra gli alveoli ispessite, tessuto cicatriziale extra ricco di collagene, iperplasia delle cellule di tipo II e accumulo di cellule immunitarie. Misurazioni dettagliate hanno mostrato che l’architettura polmonare peggiora progressivamente tra i 4 e i 12 mesi di età, somigliando alla lenta progressione osservata in molti pazienti umani. Il gruppo ha inoltre constatato che questi topi sono particolarmente sensibili al farmaco chemioterapico bleomicina, comunemente usato in laboratorio per indurre danno polmonare e fibrosi, il che sottolinea ulteriormente la vulnerabilità dei loro polmoni carenti di surfattante.
Preparare i polmoni danneggiati ad accogliere nuove cellule
Trapiantare con successo nuove cellule in un organo già affollato non è banale. Gli autori hanno testato se una dose attentamente scelta e bassa di bleomicina potesse agire come una sorta di trattamento di “condizionamento”: danneggiare alcune delle cellule residenti difettose e creare spazio per le nuove senza distruggere il polmone. Nei topi privi di Sftpc anche piccole quantità di bleomicina aggravavano le cicatrici e riducevano i livelli di diversi marcatori chiave delle cellule di tipo II, confermando il danno. Tuttavia, alla dose più bassa il danno era limitato e la risposta riparativa del polmone rimaneva attiva. Questo equilibrio suggeriva una finestra in cui le cellule trapiantate avrebbero avuto la migliore possibilità di impiantarsi, sopravvivere e contribuire alla guarigione.
Cellule sane produttrici di surfattante si insediano e si mettono al lavoro
Il gruppo ha quindi isolato cellule di tipo II sane da topi normali e ha iniettato un milione di queste cellule direttamente nelle vie aeree di topi carenti di Sftpc dieci giorni dopo la somministrazione di bleomicina a bassa dose. Usando una combinazione di colorazioni proteiche e test genetici, hanno dimostrato che le cellule donatrici si sono impiantate efficacemente, soprattutto negli animali più giovani. Le cellule trapiantate hanno prodotto la forma matura della proteina surfattante C — completamente assente nell’ospite — indicando che non erano solo presenti ma anche funzionalmente attive. Le nuove cellule sono persistite per almeno due mesi. Importante, i topi che hanno ricevuto il trapianto cellulare mostravano meno danno polmonare e meno aree gravemente compromesse rispetto ai topi trattati solo con bleomicina, suggerendo che anche una sostituzione parziale delle cellule malate può attenuare il danno in corso.
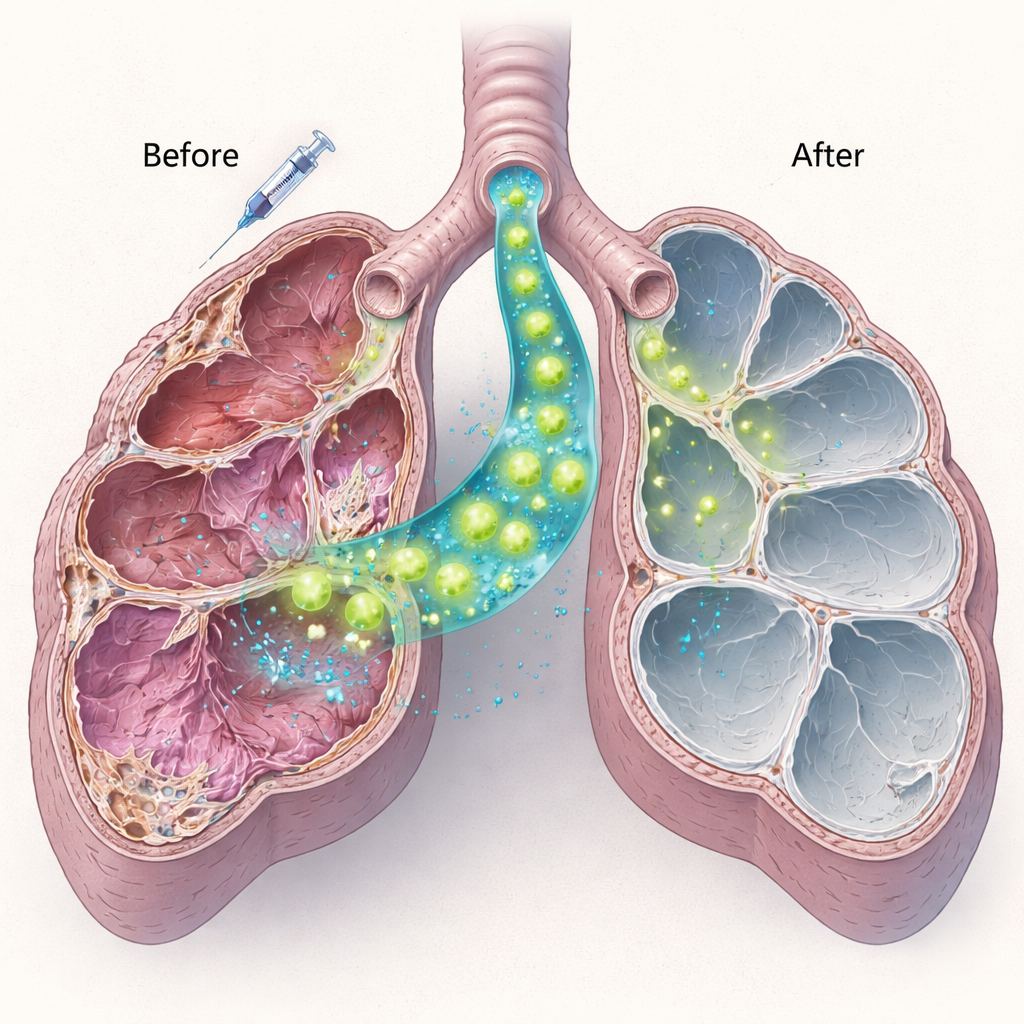
Dal proof-of-concept alle future terapie
Per i non specialisti, il messaggio chiave è che questo studio mostra un percorso realistico verso la riparazione, piuttosto che la sostituzione, dei polmoni in alcune malattie genetiche infantili. Dimostrando che un numero modesto di cellule sane produttrici di surfattante può radicarsi in un polmone cronicamente malato, produrre la proteina mancante e ridurre il danno, il lavoro offre una base per future terapie basate su cellule polmonari derivate da cellule staminali o corrette geneticamente. Rimangono molti ostacoli, tra cui trovare modi più sicuri per preparare i polmoni umani a questo trattamento e garantire benefici duraturi. Tuttavia, questa ricerca sposta la conversazione dal gestire i sintomi al potenziale ricostruire la macchina polmonare per una respirazione sana.
Citazione: Predella, C., Lapsley, L., Ni, K. et al. Engraftment of wild-type alveolar type II epithelial cells in surfactant protein C deficient mice. npj Regen Med 11, 11 (2026). https://doi.org/10.1038/s41536-026-00455-0
Parole chiave: malattia polmonare interstiziale infantile, proteina surfattante C, cellule alveolari di tipo II, terapia cellulare, fibrosi polmonare