Clear Sky Science · it
Cambiamenti climatici e salute respiratoria: implicazioni per i clinici respiratori in cure primarie e specialistiche
Perché l’aria che respiriamo sta cambiando
Per milioni di persone che vivono con asma o broncopneumopatia cronica ostruttiva (BPCO), anche il semplice atto di respirare può già essere una sfida quotidiana. Questo articolo spiega come il clima che cambia renda quella sfida più difficile—and cosa possono fare medici, infermieri e pazienti. Punta inoltre i riflettori sul sistema sanitario stesso, interrogandosi su come il modo in cui trattiamo i problemi respiratori possa o aumentare o contribuire a ridurre il riscaldamento del pianeta. Comprendere questi legami può aiutare i pazienti a proteggere sia i polmoni sia l’ambiente.
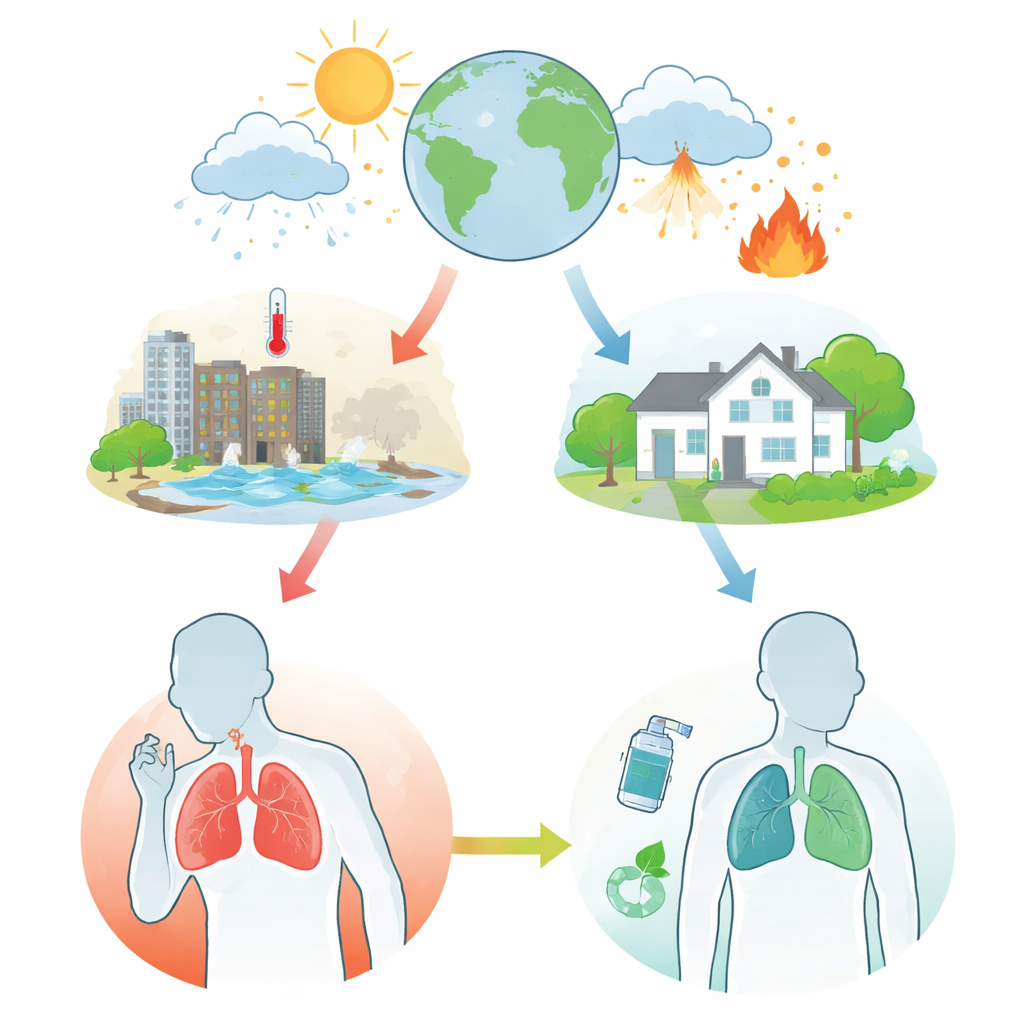
Come i cambiamenti meteorologici danneggiano i nostri polmoni
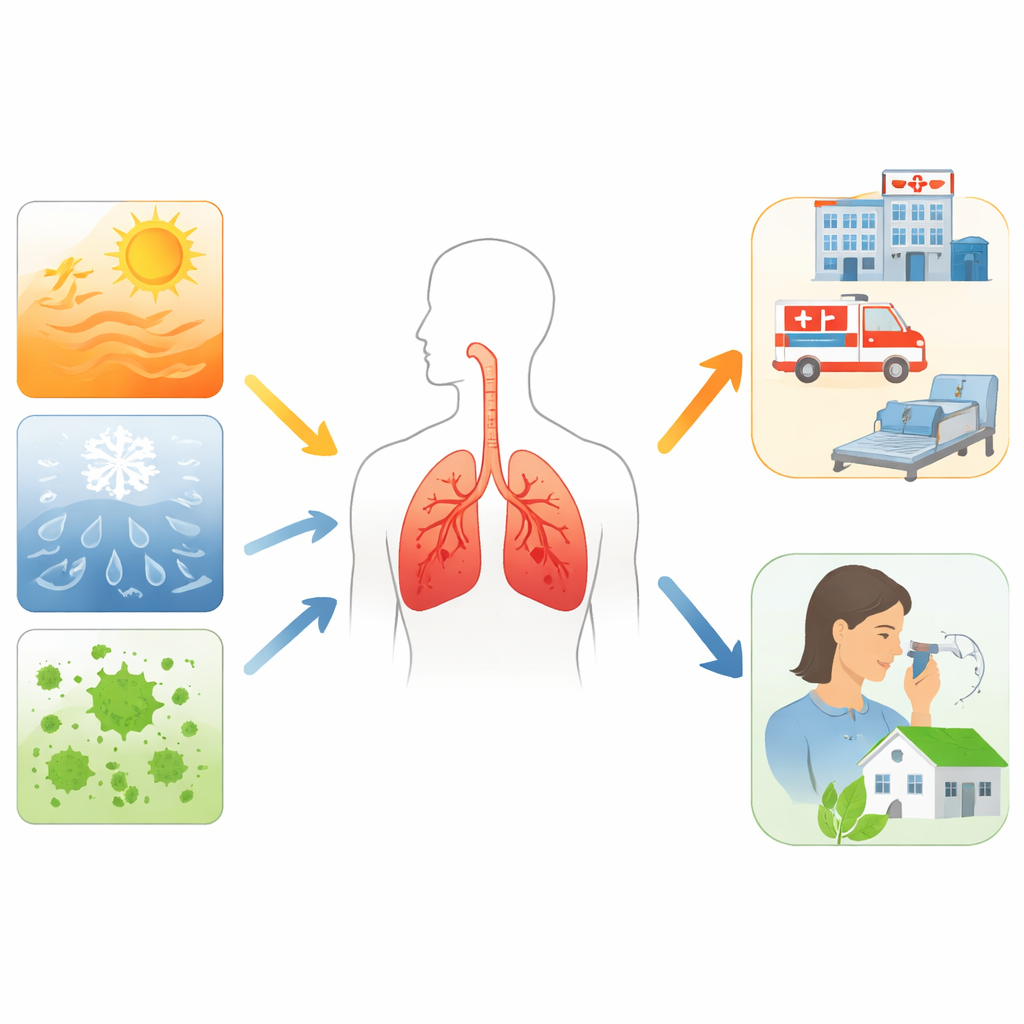
Gli autori descrivono come l’aumento delle temperature, le ondate di freddo, le variazioni di umidità e le tempeste violente mettano sotto stress i polmoni delle persone con asma e BPCO. Giornate calde e ondate di caldo sono associate a più attacchi respiratori, accessi al pronto soccorso e decessi, specialmente nelle aree urbane. Periodi di freddo intenso e ampie escursioni termiche tra giorno e notte aumentano anch’essi i sintomi e gli accessi ospedalieri. Calore e umidità possono causare broncocostrizione nell’asma, mentre aria fredda e umida può peggiorare la BPCO. Incendi boschivi, alluvioni, uragani e altri disastri lasciano fumo e aria inquinata e possono danneggiare ambulatori e ospedali, rendendo più difficile per i pazienti vulnerabili ottenere cure quando ne hanno più bisogno.
Stagioni che cambiano per polline, muffa e germi
Il cambiamento climatico non modifica solo le temperature; rimodella la miscela invisibile di particelle e microbi che respiriamo. Condizioni più calde e i cambiamenti nei modelli di precipitazione allungano le stagioni dei pollini e aumentano la quantità di polline nell’aria, incluse piante arboree e infestanti che già provocano disturbi a molte persone. Inondazioni e umidità favoriscono la crescita di muffe dentro e fuori gli ambienti, aggravando i sintomi nei bambini con asma e nelle persone con BPCO sensibili ai funghi. I temporali possono frammentare improvvisamente granuli di polline e spore, creando esplosioni di minuscole particelle allergeniche che scatenano focolai di “asma da temporale”. Inverni più miti e più corti possono inoltre alterare la circolazione dei virus respiratori, sebbene quest’area richieda ancora ulteriori ricerche.
Consigli pratici per restare sicuri
Poiché il clima sta cambiando, l’articolo sottolinea misure pratiche per pazienti e professionisti che se ne prendono cura. Alle persone con patologie polmonari croniche si raccomanda di mantenere gli ambienti domestici a una temperatura minima sicura in inverno, idratarsi durante le ondate di calore e svolgere il più possibile attività fisica. Previsioni meteorologiche e di salute possono avvisare i pazienti sui periodi ad alto rischio di esacerbazioni, offrendo tempo per regolare i farmaci o cercare aiuto precoce. I medici sono incoraggiati ad aggiornare i test allergologici per riflettere nuovi pollini e muffe locali, a indagare sui viaggi quando si sospettano infezioni, e a fornire ai pazienti piani d’azione chiari che includano cosa fare durante eventi meteorologici estremi o giornate con scarsa qualità dell’aria.
Come i trattamenti stessi influenzano il clima
La rassegna passa poi all’impatto climatico delle cure respiratorie. Gli inalatori, in particolare quelli a dose aerosolizzata pressurizzata che utilizzano certi gas propellenti, contribuiscono alle emissioni di gas serra. Una soluzione proposta è stata il passaggio dei pazienti agli inalatori in polvere secca, che generalmente hanno emissioni inferiori al momento dell’uso. Ma gli autori spiegano che la scelta non è semplice. L’impronta ambientale totale di un inalatore comprende materie prime, produzione, trasporto e smaltimento, non solo il gas rilasciato. Alcuni pazienti—come i bambini piccoli, gli anziani o chi ha una capacità inspiratoria ridotta—dipendono da dispositivi pressurizzati per respirare correttamente. Cambiamenti rapidi e su larga scala possono compromettere il controllo della malattia, aumentare gli accessi ospedalieri e persino alzare le emissioni complessive. Una strada più sicura è personalizzare la scelta del dispositivo e sostenere gli sforzi dell’industria per riformulare gli inalatori con nuovi propellenti a basso impatto mantenendo dose e modalità d’uso familiari.
Perché un buon controllo è utile anche per il pianeta
Un messaggio importante è che asma o BPCO mal controllate producono un’impronta di carbonio molto più ampia rispetto a malattie ben gestite. Esacerbazioni frequenti, accessi al pronto soccorso e ricoveri richiedono cure ad alto consumo energetico e generano rifiuti, specialmente nelle terapie intensive. L’eccessivo ricorso a spray a sollievo rapido, invece dei farmaci preventivi regolari, peggiora la salute dei pazienti e aumenta le emissioni dovute all’uso degli inalatori. Gli autori sostengono che la strategia più “verde” è fare bene le basi: diagnosi accurata, piani terapeutici basati sull’evidenza, tecnica corretta d’inalazione e forte aderenza. Approcci moderni come inalatori “intelligenti”, controlli via telemedicina e programmi di riciclo possono ulteriormente ridurre le emissioni senza compromettere la sicurezza.
Respirare più facilmente in un mondo che si riscalda
In conclusione, l’articolo sottolinea che cambiamento climatico e salute respiratoria sono oggi strettamente collegati, ma i pazienti non devono sentirsi in colpa per aver bisogno di cure. Medici e pazienti dovrebbero concentrarsi sulla scelta dell’inalatore e del piano di cura che meglio controllano i sintomi e prevengono gli attacchi. Allo stesso tempo, spetta ai governi e alle aziende farmaceutiche rendere gli inalatori a basso impatto carbone l’opzione predefinita, in modo che proteggere il pianeta non significhi compromettere le cure. In sostanza, aiutare le persone con asma e BPCO a vivere bene—prevenendo esacerbazioni ed evitando ricoveri non necessari—è anche uno dei modi più efficaci in cui la medicina respiratoria può contribuire al clima.
Citazione: Agusti, A., Kirk, A., Panigone, S. et al. Climate change and respiratory health: implications for respiratory clinicians in primary and specialist care. npj Prim. Care Respir. Med. 36, 20 (2026). https://doi.org/10.1038/s41533-026-00494-6
Parole chiave: cambiamento climatico, asma, BPCO, inalatori, inquinamento atmosferico