Clear Sky Science · it
Cellule T ingegnerizzate contro il complesso Dickkopf-1-A2 possono essere usate per trattare tumori solidi e ematologici HLA-A2+
Una nuova speranza per i tumori difficili da trattare
Molte immunoterapie di grande impatto funzionano bene per i tumori del sangue ma incontrano difficoltà contro tumori solidi come quelli del pancreas, del polmone e della mammella. Questo studio presenta una cellula T appositamente ingegnerizzata che si dirige verso una “bandiera” molecolare presente in un’ampia gamma di tumori ma per lo più assente nei tessuti normali, offrendo la possibilità di un singolo trattamento in grado di bersagliare in sicurezza sia tumori ematologici sia solidi in pazienti con un tipo immunitario comune.
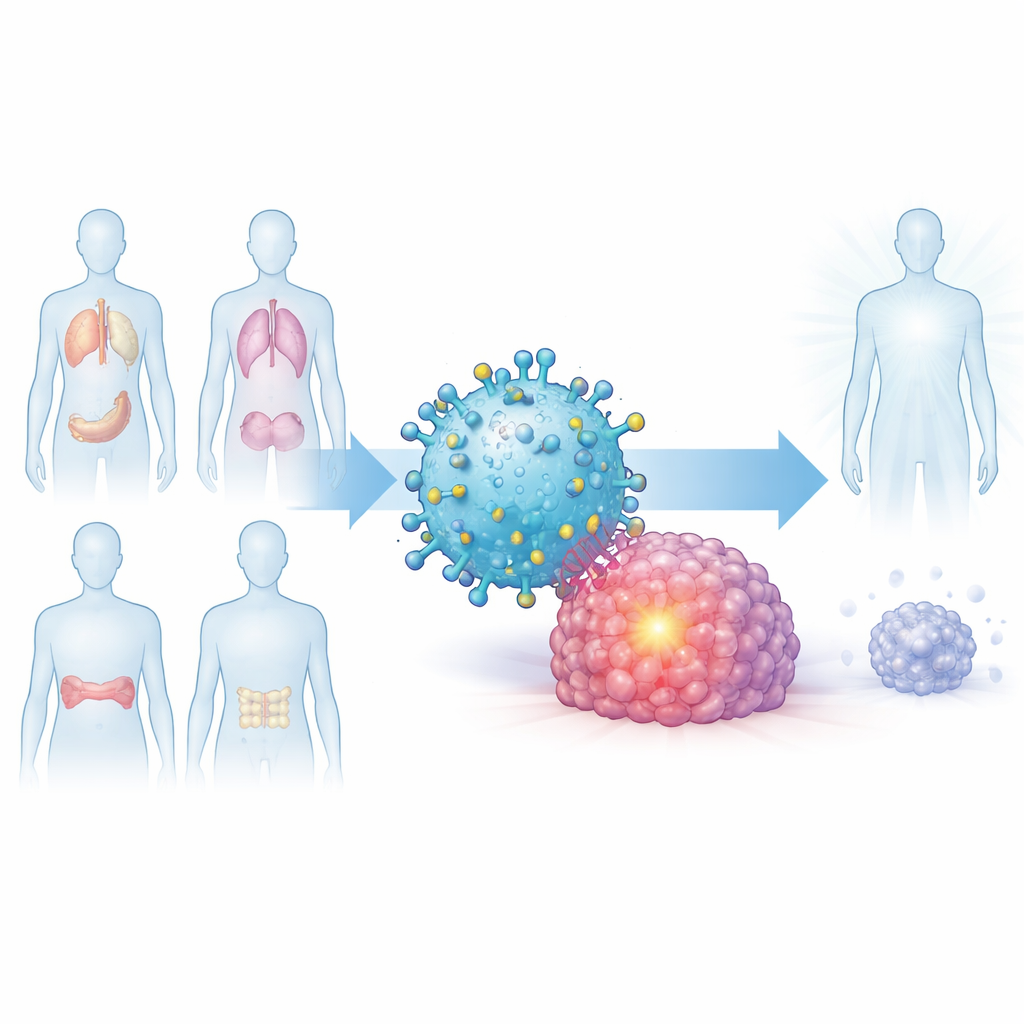
Un segnale comune condiviso da molti tumori
I ricercatori hanno iniziato chiedendosi se esista una caratteristica molecolare condivisa che compaia in diversi tumori ma raramente negli organi sani. Si sono concentrati su una proteina chiamata Dickkopf-1, o DKK1, che regola percorsi di crescita cellulare ed è presente a livelli elevati nel mieloma multiplo, nel cancro del pancreas, nel cancro del polmone e nel carcinoma mammario triplo-negativo aggressivo. Analizzando grandi banche dati geniche pubbliche ed esaminando campioni tumorali, hanno dimostrato che la DKK1 è molto più abbondante in molti tumori rispetto ai tessuti normali corrispondenti, e che i pazienti i cui tumori esprimono maggiormente DKK1 tendono ad avere una sopravvivenza peggiore.
Trasformare una bandiera tumorale in un bersaglio preciso
Poiché la DKK1 normalmente è libera all’esterno delle cellule, non è un bersaglio ovvio per le cellule T, che riconoscono brevi frammenti proteici presentati in superficie da molecole chiamate HLA. Lavori precedenti avevano identificato un corto frammento di DKK1 che viene mostrato da un tipo HLA molto comune noto come HLA-A2. Il gruppo aveva già sviluppato un anticorpo, chiamato C2, che riconosce questo frammento di DKK1 quando è tenuto da HLA-A2 sulla superficie delle cellule tumorali, ma non sulla maggior parte delle cellule sane. Nel presente studio hanno costruito un recettore chimerico per l’antigene (CAR) usando la parte riconoscente di questo anticorpo, fondendola con componenti di segnalazione intracellulari delle cellule T in modo che cellule T ordinarie possano essere riprogrammate per riconoscere la combinazione DKK1–HLA-A2, indicata come complesso DKK1-A2.
Cellule T ingegnerizzate che cercano e distruggono i tumori
Gli scienziati hanno quindi testato queste CAR-T DKK1-A2 su un ampio pannello di linee cellulari tumorali umane in laboratorio, includendo cellule di mieloma multiplo, pancreas, polmone e carcinoma mammario triplo-negativo. Ogni volta che le cellule tumorali esprimevano sia DKK1 sia HLA-A2, le T ingegnerizzate si moltiplicavano vigorosamente, rilasciavano potenti molecole immunitarie e uccidevano efficacemente le cellule cancerose. Quando la DKK1 veniva rimossa dalle cellule tumorali, o quando le cellule non esprimevano HLA-A2, le CAR-T non attaccavano più, dimostrando che la loro attività è altamente specifica per il bersaglio previsto.
Dimostrare l’efficacia in modelli viventi
Per verificare se questo approccio potesse ridurre tumori già stabiliti in organismi viventi, il team ha utilizzato diversi modelli murini con tumori umani. Le CAR-T DKK1-A2 hanno controllato o eliminato il mieloma multiplo nel midollo osseo, i tumori pancreatici impiantati nel pancreas, il cancro del polmone diffuso tramite circolo sanguigno e i carcinomi mammari aggressivi, mentre le CAR-T standard mirate a CD19 usate come controllo hanno avuto poco effetto. La terapia ha funzionato anche contro tumori derivati da veri casi clinici di cancro pancreatico trapiantati nei topi, riproducendo più da vicino la malattia umana. Una versione umanizzata del CAR, progettata per essere idonea all’uso clinico, ha mostrato un controllo a lungo termine ancora migliore, in parte perché queste cellule T hanno acquisito uno stato simile alla memoria che ha permesso loro di persistere e rispondere nuovamente alla ricomparsa dei tumori.
Verifiche di sicurezza su sangue e organi sani
Qualsiasi terapia mirata deve risparmiare i tessuti sani. Gli autori hanno quindi colorato decine di tipi di tessuti umani normali e hanno riscontrato che, a eccezione delle tonsille, il complesso DKK1-A2 era sostanzialmente assente. Nei test di laboratorio, le CAR-T DKK1-A2 non hanno danneggiato cellule del sangue o del midollo osseo provenienti da donatori sani HLA-A2–positivi, al contrario delle CAR-T anti-CD19 che, come previsto, distruggevano le normali cellule B. In modelli murini ingegnerizzati per esprimere DKK1 umano e HLA-A2, le nuove CAR-T non hanno depletato popolazioni chiave di cellule ematiche o piastrine e hanno causato segni meno pronunciati di rilascio pericoloso di citochine rispetto ad alcuni design CAR esistenti, supportando un profilo di sicurezza favorevole.
Cosa potrebbe significare per i pazienti
Complessivamente, i risultati suggeriscono che il complesso DKK1-A2 è un promettente “bersaglio” che compare in molti tumori difficili da trattare ma resta per lo più assente nei tessuti normali. Le cellule T armate con il CAR DKK1-A2 sono riuscite a riconoscere e distruggere tumori diversi in modelli preclinici mostrando tossicità limitata. Se questi risultati si tradurranno negli esseri umani, questo approccio potrebbe offrire una nuova immunoterapia comune per pazienti HLA-A2–positivi con mieloma multiplo, tumori del pancreas, del polmone e alcuni tumori mammari, ampliando il campo d’azione delle CAR-T dai tumori del sangue ai tumori solidi.
Citazione: Zhang, Y., Xiong, W., Qian, J. et al. T cells engineered against Dickkopf-1-A2 complex can be used to treat HLA-A2+ solid and hematologic cancers. Nat Commun 17, 2818 (2026). https://doi.org/10.1038/s41467-026-69621-8
Parole chiave: terapia con CAR-T, DKK1, cancro del pancreas, mieloma multiplo, immunoterapia per tumori solidi