Clear Sky Science · it
Le cellule linfoidi innate di tipo 1 umane controllano la differenziazione delle cellule staminali leucemiche e limitano lo sviluppo della leucemia mieloide acuta
Perché le nostre cellule immunitarie contano nella leucemia
La leucemia mieloide acuta (LMA) è un tumore del sangue aggressivo che spesso ricompare anche dopo chemioterapie intensive. Un colpevole chiave è un piccolo serbatoio di «cellule starter» leucemiche in grado di riavviare la malattia. Questo studio mostra che un ramo poco conosciuto del sistema immunitario, chiamato cellule linfoidi innate di tipo 1 (ILC1), può spingere queste cellule starter lontano da percorsi di crescita pericolosi e contribuire a rallentare la leucemia in modelli sperimentali. Il lavoro descrive inoltre un possibile modo per produrre ILC1 utili a partire da sangue di cordone ombelicale donato come potenziale terapia futura.
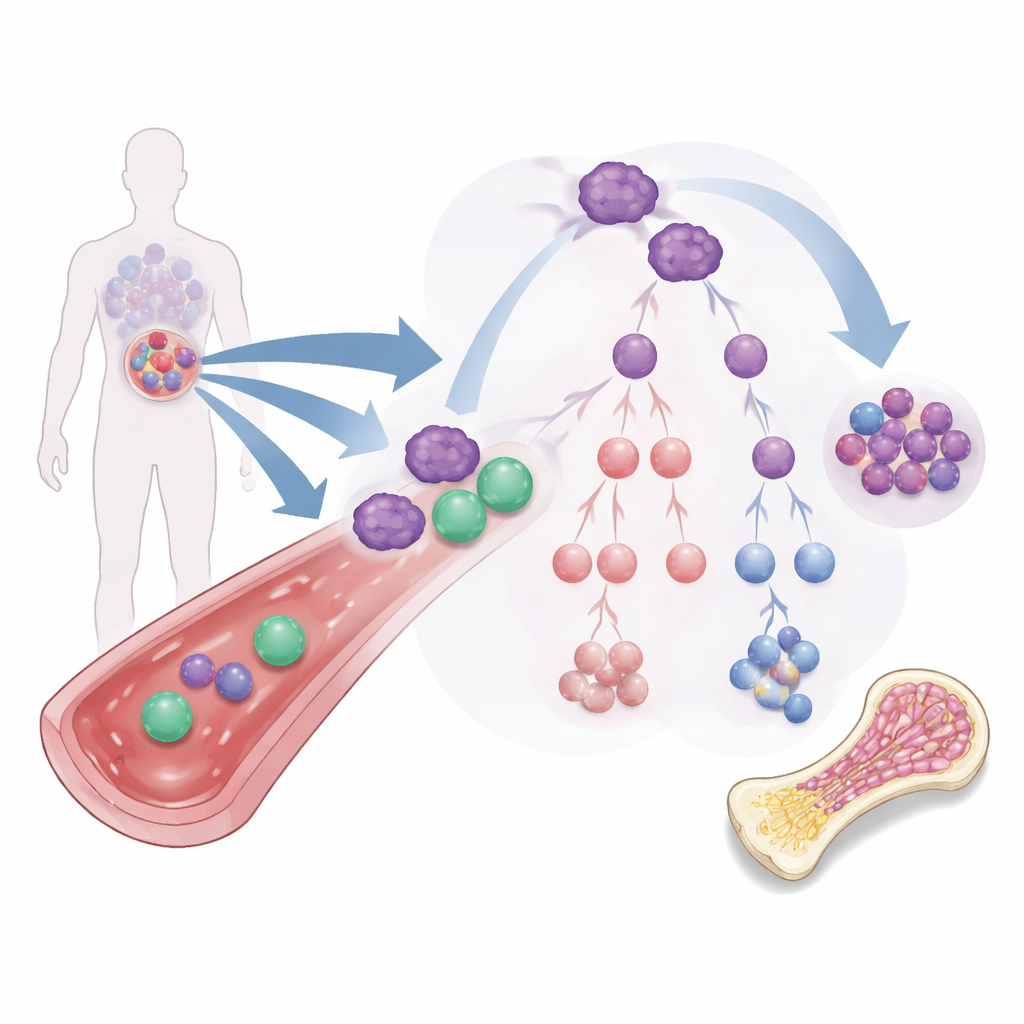
Il problema delle cellule starter leucemiche tenaci
La maggior parte delle terapie per la LMA mira alla massa di cellule leucemiche che circolano nel sangue e nel midollo osseo. Ma un sottogruppo più raro, noto come cellule staminali leucemiche, si comporta più come semi: può auto‑rinnovarsi, resistere ai farmaci standard e ripopolare il tumore. Queste cellule possono maturare seguendo diversi rami in tipi leucemici differenti, alcuni dei quali mantengono ancora la capacità di auto‑rinnovarsi o di proteggere il tumore dal sistema immunitario. A causa di questo «albero genealogico» ramificato, ridurre semplicemente la massa leucemica visibile non basta; le terapie devono cambiare il destino di queste cellule starter o eliminarle del tutto.
Una linea di difesa mancante nei pazienti
Le ILC1 sono cellule immunitarie a risposta rapida che non richiedono un’esposizione preventiva per riconoscere le minacce. I ricercatori hanno confrontato le ILC1 nel sangue di volontari sani e di persone con LMA. Hanno riscontrato che i pazienti avevano meno ILC1 in generale, e che le cellule presenti erano meno attive. Utilizzando sequenziamento RNA a singola cellula e citometria a flusso, il gruppo ha mostrato che le ILC1 dei pazienti esprimevano livelli inferiori di molecole chiave citotossiche e segnali immunitari importanti, e presentavano meno recettori di attivazione sulla superficie. In modo notevole, i pazienti con proporzioni più alte di ILC1 tendevano ad avere meno blasti leucemici, suggerendo che quando queste cellule sono presenti e funzionali aiutano a tenere la malattia sotto controllo.
Come le ILC1 sane indirizzano le cellule leucemiche lontano da percorsi dannosi
Per capire cosa fanno effettivamente le ILC1 alle cellule staminali leucemiche, il team le ha coltivate insieme in laboratorio. Le ILC1 di donatori sani non hanno semplicemente eliminato le cellule staminali; invece, ne hanno modificato la maturazione. Un segnale prodotto dalle ILC1, chiamato TNFα, ha spinto le cellule staminali verso uno stato intermedio e ha ridotto la loro transizione in cellule leucemiche più pericolose e rapidamente proliferanti. Ha inoltre limitato la capacità delle staminali di diventare cellule simili ai macrofagi che normalmente sopprimono le risposte immunitarie e sostengono la leucemia. Un altro segnale, IFNγ, ha limitato la progressione delle staminali verso alcune forme altamente resistenti ai trattamenti. Quando i ricercatori hanno bloccato questi segnali con anticorpi, gli effetti protettivi sono scomparsi, dimostrando che le ILC1 guidano lo sviluppo della leucemia tramite specifici messaggi chimici.
Trasformare il sangue del cordone in una terapia immunitaria
Poiché le ILC1 naturali sono rare nel sangue degli adulti, il team ha cercato una fonte rinnovabile. Hanno dimostrato che le cellule staminali provenienti dal sangue di cordone ombelicale donato possono essere indotte in coltura a diventare un particolare sottogruppo di ILC1 che manca di un marcatore di superficie chiamato CD161 ma possiede comunque i fattori di trascrizione e gli strumenti citotossici adeguati. Queste ILC1 generate in laboratorio si sono espanse di circa 700 volte, hanno attaccato le cellule staminali leucemiche risparmiando le normali cellule staminali ematopoietiche, e mostravano potenti molecole citotossiche. Quando trasferite in topi specializzati portatori di cellule staminali leucemiche umane, queste ILC1 hanno ridotto la crescita della leucemia e prolungato la sopravvivenza, un effetto dipendente da IFNγ. In confronti diretti, si sono comportate almeno altrettanto bene quanto cellule natural killer generate in modo analogo.
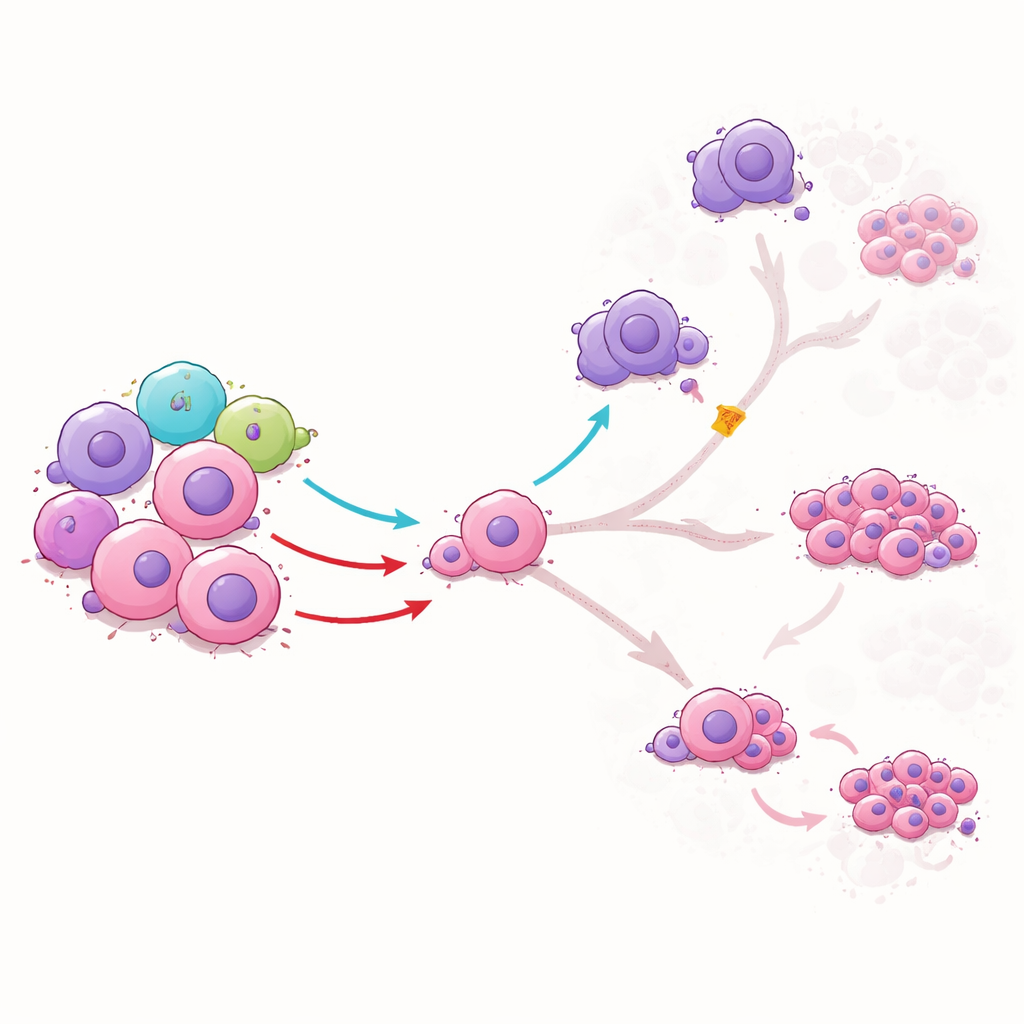
Cosa potrebbe significare per i trattamenti futuri
Complessivamente, lo studio rivela che nella LMA un freno immunitario naturale — la popolazione di ILC1 — è sia ridotta che indebolita. Quando fornite da donatori sani o generate dal sangue di cordone, le ILC1 possono deviare le cellule staminali leucemiche lontano dai destini più dannosi e resistenti alle terapie, ridurre le cellule di tipo macrofago che supportano la leucemia e rallentare la malattia nei modelli murini. Per un pubblico non specialistico, il messaggio chiave è che gli scienziati stanno imparando non solo a uccidere le cellule tumorali, ma a «istruire» i semi iniziali della leucemia verso direzioni meno pericolose usando le cellule immunitarie a risposta rapida del corpo. Con ulteriore sviluppo e processi di produzione più sicuri e scalabili, le terapie cellulari a base di ILC1 potrebbero un giorno integrare i trattamenti esistenti per impedire la recidiva della LMA.
Citazione: Li, Z., Ma, R., Tang, H. et al. Human type-1 innate lymphoid cells control leukemia stem cell differentiation and limit acute myeloid leukemia development. Nat Commun 17, 2377 (2026). https://doi.org/10.1038/s41467-026-68582-2
Parole chiave: leucemia mieloide acuta, cellule staminali leucemiche, cellule linfoidi innate, immunoterapia oncologica, sangue del cordone ombelicale