Clear Sky Science · it
Variazioni nella storia naturale dei tipi di HPV ad alto rischio dopo la vaccinazione bivalente HPV-16/18 in donne di 18-45 anni
Perché questo studio è rilevante per la salute quotidiana
Il cancro cervicale è uno dei tumori più prevenibili, grazie ai vaccini e agli screening regolari. Tuttavia il virus che lo causa — il papillomavirus umano, o HPV — si presenta in molti tipi e i vaccini non li coprono tutti. Questo studio ha seguito oltre 7.000 donne in Cina per circa dieci anni per valutare come un vaccino contro due tipi principali (HPV‑16 e HPV‑18) abbia modificato non soltanto quelle infezioni specifiche, ma anche il comportamento di altri tipi di HPV ad alto rischio. I risultati suggeriscono che, con la diffusione della vaccinazione, anche le regole per lo screening cervicale potrebbero dover evolvere.
Seguire le donne per oltre un decennio
I ricercatori hanno condotto un ampio trial clinico randomizzato su un vaccino bivalente HPV‑16/18 prodotto usando E. coli. Donne di età compresa tra 18 e 45 anni sono state assegnate casualmente a ricevere il vaccino HPV oppure un controllo (vaccino contro l’epatite E) e sono state seguite fino a dieci anni, inclusa una fase di estensione. A visite regolari i medici hanno raccolto campioni cervicali per testare i tipi di HPV ad alto rischio e per verificare la presenza di cellule anomale o cambiamenti precancerosi noti come CIN2+ (neoplasia intraepiteliale cervicale di grado 2 o superiore). Poiché le partecipanti sono state assegnate casualmente, le differenze osservate successivamente possono essere ragionevolmente attribuite alla vaccinazione piuttosto che a fattori di stile di vita o di base.
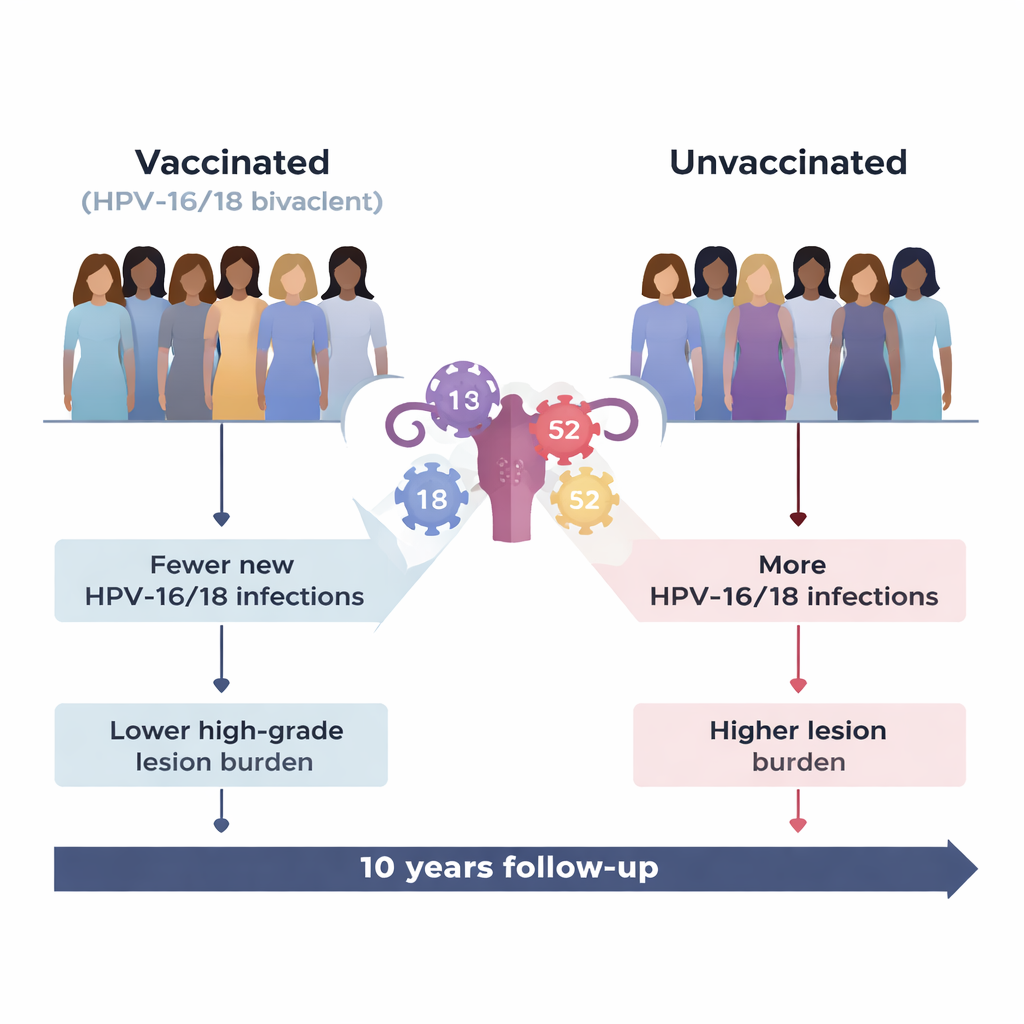
Cosa ha fatto il vaccino, come previsto
Il vaccino ha funzionato molto bene contro i tipi per cui è stato progettato, HPV‑16 e HPV‑18, che insieme causano la maggior parte dei tumori cervicali nel mondo. Le donne vaccinate hanno avuto molte meno nuove infezioni da questi tipi e molte meno lesioni precancerose di alto grado correlate rispetto alle donne non vaccinate. Anche quando una donna vaccinata ha sviluppato un’infezione da HPV‑16/18, tale infezione era più probabile che regredisse spontaneamente e meno probabile che progredisse verso cambiamenti cervicali gravi. Nel complesso, il carico di lesioni CIN2+ attribuibili a HPV‑16/18 nel gruppo vaccinato è stato ridotto di quasi il 90%.
Un aumento inatteso di un altro tipo ad alto rischio
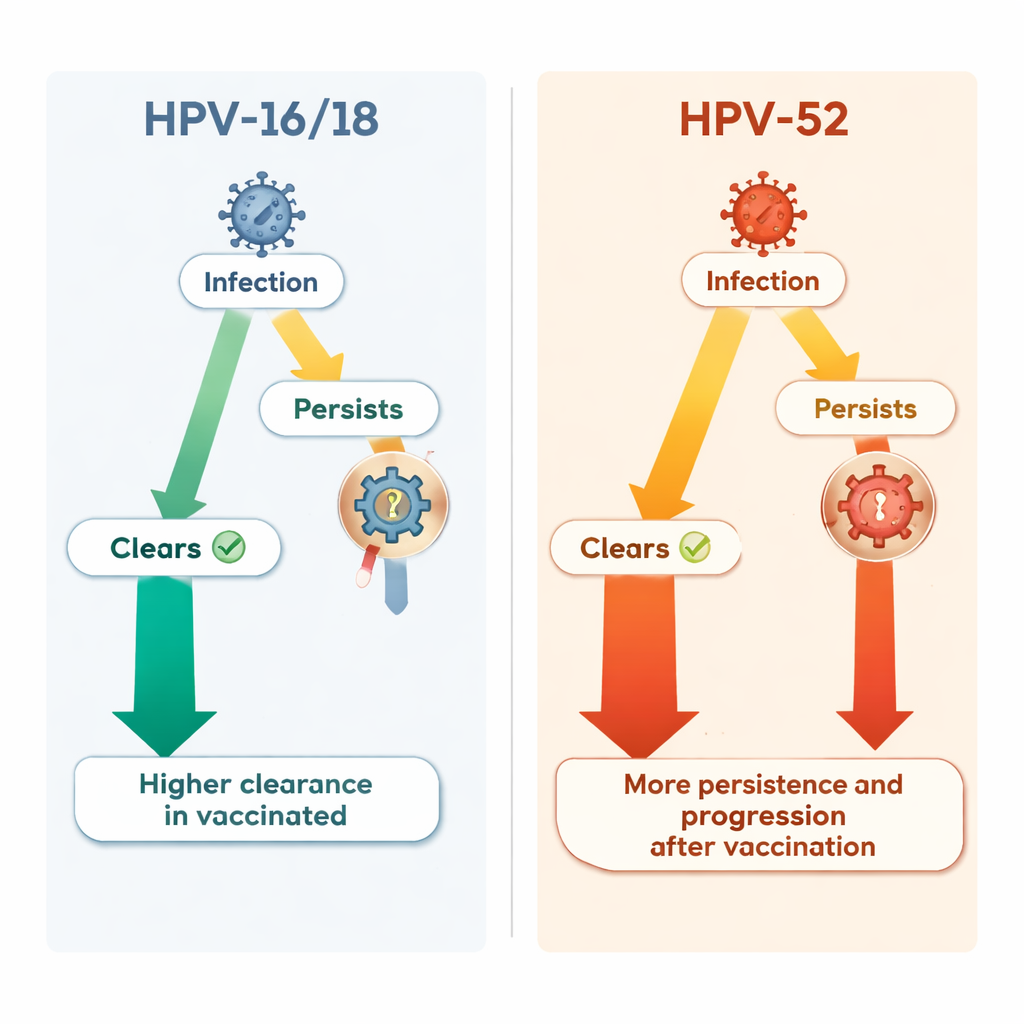
Guardando oltre i tipi bersaglio del vaccino è emerso uno scenario più complesso. Un tipo ad alto rischio non incluso nel vaccino, HPV‑52, è diventato relativamente più importante tra le donne vaccinate. La probabilità complessiva di acquisire HPV‑52 è stata simile in entrambi i gruppi. Tuttavia, una volta avvenuta l’infezione da HPV‑52, lo stato vaccinale sembra averne modificato l’andamento. Nelle donne vaccinate le infezioni da HPV‑52 si sono risolte meno spesso, sono persistite più a lungo e hanno avuto maggior probabilità di portare a lesioni precancerose di alto grado rispetto alle donne non vaccinate. Nel corso dello studio, HPV‑52 è diventato la singola causa più comune di lesioni cervicali gravi nel gruppo vaccinato, responsabile di quasi due casi su cinque tra i nuovi casi ad alto grado.
Riconsiderare spiegazioni semplicistiche
Gli scienziati hanno a lungo discusso se la soppressione di alcuni tipi di HPV tramite vaccini possa aprire un “vuoto” ecologico che favorisca la diffusione di altri tipi, o se le interazioni tra tipi in caso di coinfezione possano modificarne il comportamento. Questo studio non ha trovato prove chiare che le infezioni da HPV‑52 siano diventate più frequenti nel complesso, né che la coinfezione con altri tipi ne spiegasse il comportamento. I dati suggeriscono invece che la vaccinazione possa influenzare in modo sottile la persistenza e la progressione di alcuni tipi di HPV non vaccinali, attraverso meccanismi ancora da comprendere. È importante sottolineare che, nonostante questo cambiamento, il numero totale di lesioni gravi dovute a tutti i tipi ad alto rischio combinati è rimasto comunque inferiore nelle donne vaccinate rispetto ai controlli.
Cosa significa per lo screening e per i vaccini
Per chi si chiede cosa fare oggi, il messaggio resta rassicurante: la vaccinazione contro HPV‑16 e HPV‑18 offre una protezione importante e riduce chiaramente il rischio complessivo di cambiamenti cervicali pericolosi. Tuttavia, man mano che generazioni più vaccinate entreranno nei programmi di screening, i test che segnalano solo HPV‑16/18 per un follow‑up urgente potrebbero non essere più sufficienti. Poiché HPV‑52 ora ha un ruolo più rilevante nelle donne vaccinate, le linee guida per il test e il follow‑up dell’HPV potrebbero dover essere aggiornate affinché anche i tipi ad alto rischio non inclusi nel vaccino siano riconosciuti e gestiti adeguatamente. Gli autori sostengono che i vaccini futuri dovrebbero mirare a coprire più tipi di HPV ad alto rischio, mentre i sistemi sanitari dovrebbero affinare le strategie di screening per adeguarsi alla realtà post‑vaccinale.
Citazione: Chen, Q., Quan, J., Zhu, K. et al. Variations in the Natural History of High-Risk HPV Types Following HPV-16/18 Bivalent Vaccination in Females Aged 18-45 Years. Nat Commun 17, 1677 (2026). https://doi.org/10.1038/s41467-026-68379-3
Parole chiave: vaccinazione HPV, screening del cancro cervicale, vaccino bivalente HPV-16/18, HPV-52, precancro cervicale