Clear Sky Science · it
Il virus oncolitico M1 rivitalizza l’immunità delle cellule T CD8+ contro il glioblastoma attraverso la presentazione incrociata degli antigeni dipendente dalle cellule B nella milza
Riaccendere il sistema immunitario
Il glioblastoma è uno dei tumori cerebrali più letali, in parte perché è eccezionalmente abile nello spegnere le difese dell’organismo. Questo studio esplora un nuovo modo per riattivare quelle difese utilizzando un virus appositamente progettato, somministrato per via endovenosa, che sia in grado di attaccare le cellule tumorali e al tempo stesso mobilitare le cellule immunitarie contro il cancro. Il lavoro mette in luce un protagonista inaspettato in questa risposta: le cellule immunitarie nella milza che aiutano a risvegliare le cellule T che uccidono il tumore.
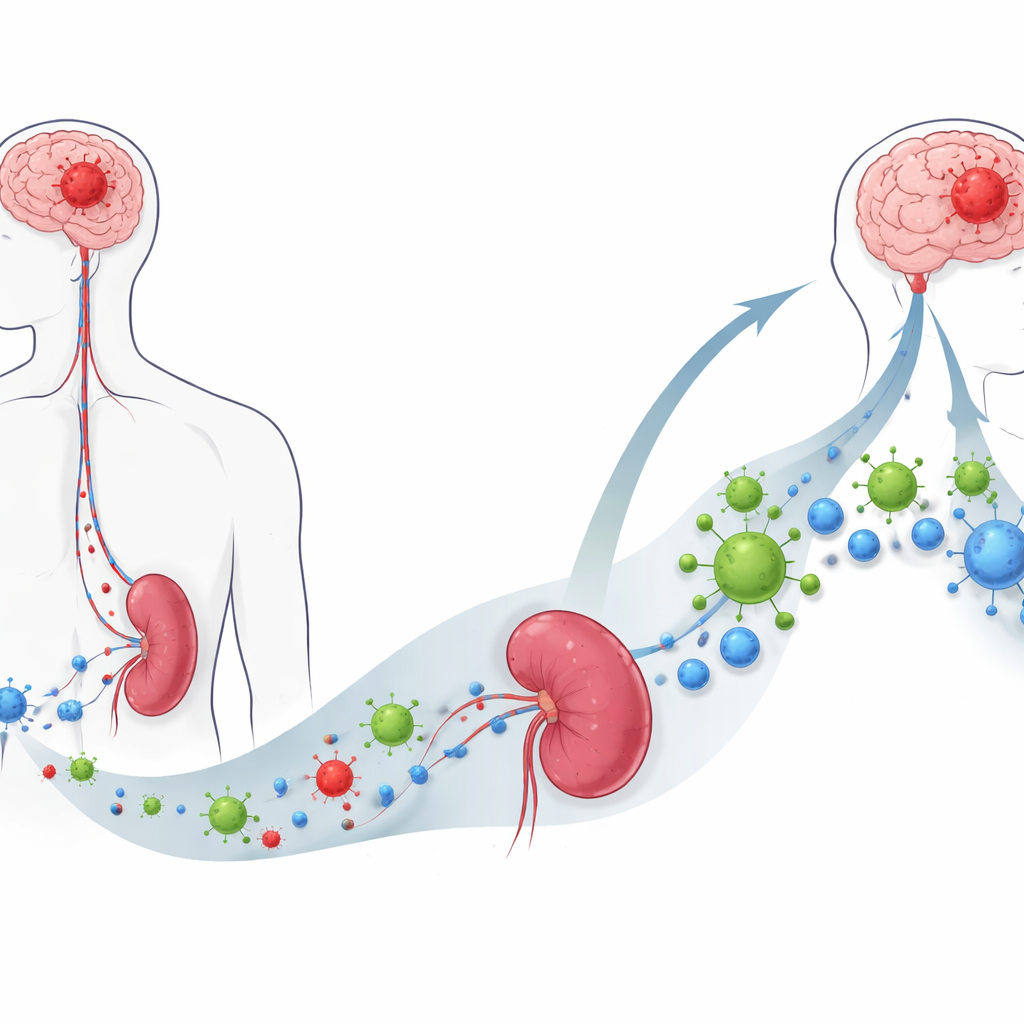
Un virus che preferisce le cellule tumorali
I ricercatori hanno studiato una terapia sperimentale chiamata virus oncolitico M1, o OVM, un alfavirus modificato che predilige infettare e uccidere le cellule tumorali risparmiando i tessuti normali. In colture cellulari, l’OVM ha invaso con efficacia una serie di linee cellulari di glioblastoma murine e umane e le ha indotte a una forma di morte cellulare che lascia segnali molecolari di “pericolo”. Testato su frammenti tumorali umani appena asportati, l’OVM si è replicato intensamente nel tessuto di glioblastoma ma non nei campioni cerebrali non cancerosi adiacenti, suggerendo che può distinguere le cellule maligne da quelle sane meglio della chemioterapia standard, che danneggiava entrambi.
Invertire il collasso immunitario sistemico
Oltre al cervello, il glioblastoma provoca un collasso immunitario diffuso: pazienti e modelli murini mostrano milze rimpicciolite e una forte perdita di linfociti T circolanti. Dopo il trattamento endovenoso con OVM nei topi portatori di tumore, questo quadro è cambiato in modo drammatico. Le milze hanno ripreso volume, i livelli ematici di cellule T CD4 e CD8 sono rimbalzati e le molecole immunosoppressive come IL-10 e TGF-beta sono diminuite. Nel sito tumorale, più cellule T—soprattutto le cellule T CD8 “killer” che riconoscono un antigene tumorale modello—sono migrate nel cervello, trasformando un ambiente tumorale precedentemente “freddo” in uno popolato da combattenti immunitari.
Perché la milza è importante
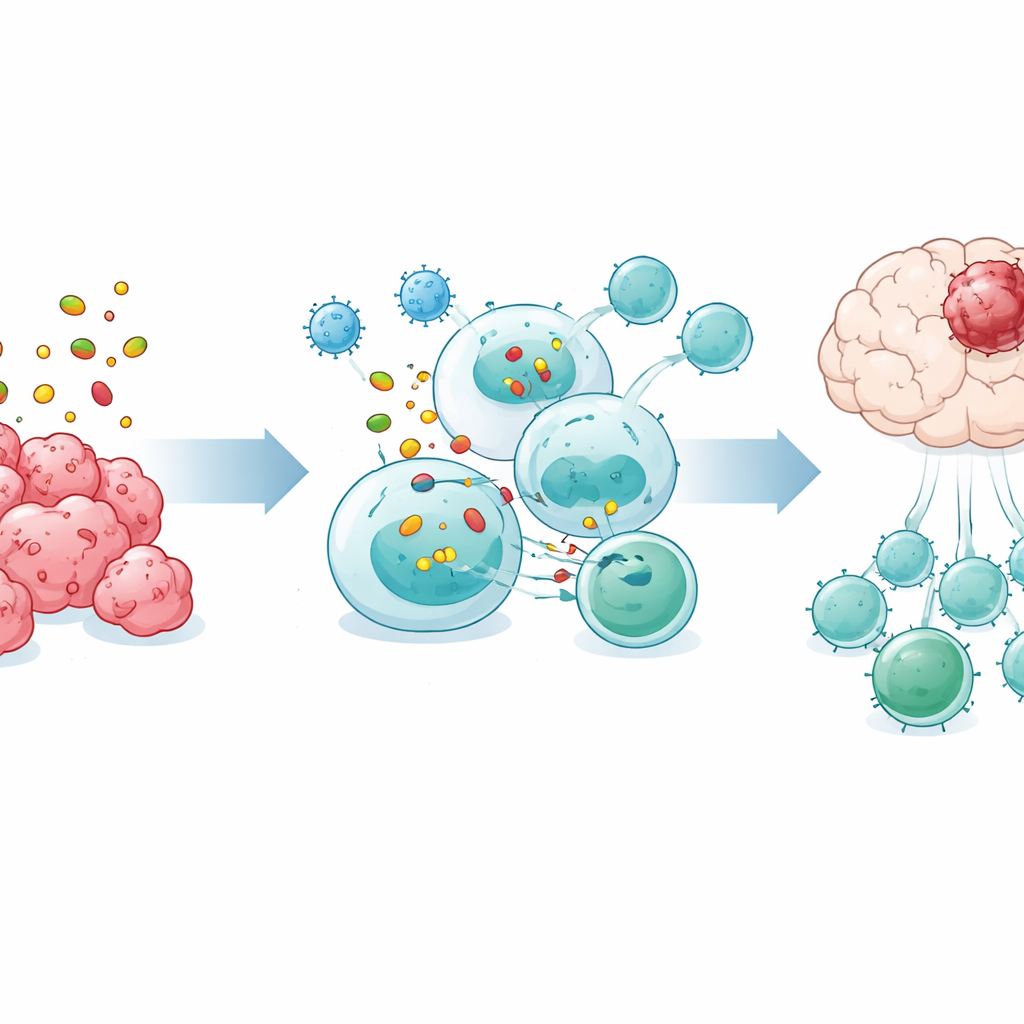
Sorprendentemente, la milza si è rivelata essenziale per il successo dell’OVM. Quando la milza è stata rimossa chirurgicamente, il virus non ha più rallentato la crescita tumorale né prolungato la sopravvivenza, e l’aumento delle cellule T nel sangue e nel cervello è in gran parte scomparso. L’analisi di RNA a singola cellula delle cellule immunitarie spleniche ha mostrato che dopo il trattamento con OVM le cellule B nella milza formavano reti di comunicazione particolarmente intense con le cellule T. In coltura, le cellule B prelevate da topi trattati con OVM inducevano la proliferazione e l’attivazione delle cellule T CD8 in modo molto più efficace rispetto alle cellule B di animali non trattati, mentre le cellule dendritiche non mostravano lo stesso incremento, indicando le cellule B come intermediari chiave.
Cellule B speciali che attivano i killer tumorali
Approfondendo, il gruppo ha identificato un sottogruppo distinto di cellule B contrassegnato da una molecola di superficie chiamata Bst2 che si espandeva nella milza dopo il trattamento con OVM. Queste cellule B Bst2-positive erano arricchite di geni coinvolti nell’acquisizione di materiale tumorale, nella sua elaborazione intracellulare e nell’esposizione di frammenti sulla superficie in modo che le cellule T CD8 possano “vederli”. Esperimenti hanno dimostrato che queste cellule catturavano gli antigeni tumorali in modo più efficiente, formavano zone di contatto stretto con le cellule T CD8 e richiedevano il contatto diretto cellula–cellula e una via di processazione proteica specifica per attivare le cellule T. Quando cellule B Bst2-positive purificate sono state trasferite in topi privi di cellule B e portatori di tumori cerebrali, hanno prolungato in modo significativo la sopravvivenza, mentre altri tipi di cellule B non lo hanno fatto.
Potenziare l’efficacia della terapia con checkpoint
Le terapie immunitarie di punta odierne—gli inibitori dei checkpoint che bloccano PD-1 o PD-L1—hanno dato risultati deludenti nel glioblastoma. Nei modelli murini utilizzati qui, gli anticorpi contro PD-1 o PD-L1 da soli hanno avuto scarso effetto. Tuttavia, la combinazione di OVM con un anticorpo bloccante PD-1 ha aumentato sostanzialmente il numero di cellule T CD8 nei tumori cerebrali, ha spostato le cellule T circolanti da uno stato naïve a uno stato attivato, ha ristabilito le dimensioni della milza e ha prolungato la sopravvivenza. Il trattamento con OVM ha inoltre innalzato i livelli di PD-1 sulle cellule T CD8 infiltranti il tumore, rendendole più suscettibili al recupero mediante il blocco di PD-1.
Cosa potrebbe significare per i pazienti
Complessivamente, questo lavoro suggerisce che un virus oncolitico somministrato per via endovenosa può fare più che infettare e lisare le cellule di glioblastoma. Reclutando un gruppo specializzato di cellule B nella milza per processare il materiale tumorale e mostrarlo alle cellule T CD8, l’OVM ricostruisce l’immunità sistemica e spinge le cellule T killer a tornare nel cervello per attaccare il tumore. Nei modelli preclinici, questa strategia non solo sopprime la crescita tumorale da sola ma rende anche i tumori cerebrali resistenti sensibili alla terapia anti–PD-1. Se questi risultati si trasferissero negli esseri umani, l’OVM e le cellule B Bst2-positive potrebbero costituire la spina dorsale di nuovi trattamenti combinati—e persino di vaccini personalizzati—che finalmente diano al sistema immunitario una reale possibilità di combattere il glioblastoma.
Citazione: Han, Y., Guo, C., Chen, C. et al. Oncolytic virus M1 reinvigorates CD8+ T-cell immunity against glioblastoma through B-cell-dependent antigen cross-presentation in the spleen. Cell Mol Immunol 23, 349–366 (2026). https://doi.org/10.1038/s41423-026-01396-w
Parole chiave: glioblastoma, virus oncolitico, immunologia del tumore, cellule B, terapia con inibitori dei checkpoint immunitari