Clear Sky Science · it
Modulare le firme metaboliche per mitigare la resistenza al cabozantinib nei modelli cellulari di leucemia mieloide acuta FLT3-ITD
Perché questo è importante per il trattamento del cancro
Molti farmaci oncologici moderni sono progettati per colpire una singola proteina difettosa nelle cellule tumorali. Questi farmaci mirati possono provocare remissioni spettacolari, ma i tumori spesso trovano modi per adattarsi e ricrescere. Questo studio esamina come un tipo di tumore del sangue, la leucemia mieloide acuta (LMA), sviluppi resistenza a uno di questi farmaci mirati, il cabozantinib, e come riorientare l’uso energetico delle cellule tumorali possa aiutare i medici a contrastare tale resistenza.
Cellule leucemiche che imparano a eludere un farmaco mirato
I ricercatori si sono concentrati su cellule di LMA che portano una mutazione in un interruttore del segnale di crescita chiamato FLT3-ITD, noto per guidare una malattia particolarmente aggressiva. Il cabozantinib, una compressa già usata per diversi tumori solidi, può bloccare fortemente in laboratorio le cellule leucemiche guidate da FLT3. Per modellare ciò che succede nei pazienti nel tempo, il team ha esposto gradualmente due linee cellulari di LMA mutate in FLT3 a dosi crescenti di cabozantinib finché alcune cellule non sono sopravvissute e hanno cominciato a ricrescere. Queste nuove popolazioni cellulari, chiamate Molm13-XR e MV4-11-XR, riuscivano a tollerare concentrazioni di cabozantinib ben più alte rispetto alle cellule “parentali” di partenza. Sono inoltre divenute meno sensibili ad altri due farmaci approvati contro FLT3, sorafenib e quizartinib, pur rimanendo vulnerabili a un inibitore differente, il gilteritinib.
Aggiustamenti genetici che aiutano il cancro a sopravvivere
Analizzando più a fondo, gli scienziati hanno scoperto che queste cellule leucemiche resistenti al farmaco presentavano nuove alterazioni nel gene FLT3. Entrambe le linee resistenti avevano acquisito la stessa mutazione puntiforme, chiamata D835Y, in una regione cruciale del dominio chinasi di FLT3, un noto punto caldo per la resistenza a diversi farmaci. Una delle linee, MV4-11-XR, ha inoltre acquisito una insolita delezione di 1,3 kilobasi che ha rimosso un intero esone di FLT3, cancellando una parte del dominio importante per il legame del farmaco. Queste modifiche sembrano essere state selezionate durante l’esposizione prolungata al cabozantinib: le versioni mutanti di FLT3 sono diventate molto più comuni nelle cellule resistenti rispetto alla popolazione iniziale. Contemporaneamente, le principali vie di segnalazione a valle di FLT3 — come ERK, STAT5 e AKT — risultavano più fortemente attivate, sostenendo una crescita più rapida e una maggiore formazione di colonie nelle cellule resistenti.
Le cellule tumorali cambiano sistema di combustibile
Il gruppo ha poi indagato se la resistenza fosse collegata non solo alla genetica, ma anche al modo in cui le cellule si procurano energia. Utilizzando il sequenziamento dell’RNA e test metabolici dedicati, hanno riscontrato uno schema coerente: le cellule resistenti al cabozantinib dipendevano molto di più dalla glicolisi — la rapida degradazione del glucosio nel citosol — anche quando l’ossigeno era disponibile. Queste cellule assorbivano più glucosio, producevano più lattato, mostravano una maggiore attività di un enzima chiave chiamato GAPDH e aumentavano l’espressione di diversi geni correlati alla glicolisi. Al contrario, i mitocondri, le strutture responsabili di una produzione energetica più efficiente, risultavano meno attivi e meno abbondanti. Le misure del consumo di ossigeno hanno rivelato che sia la respirazione mitocondriale di base sia quella massima erano ridotte, e le specie reattive dell’ossigeno all’interno delle cellule erano elevate, indicando mitocondri sotto stress e meno performanti.
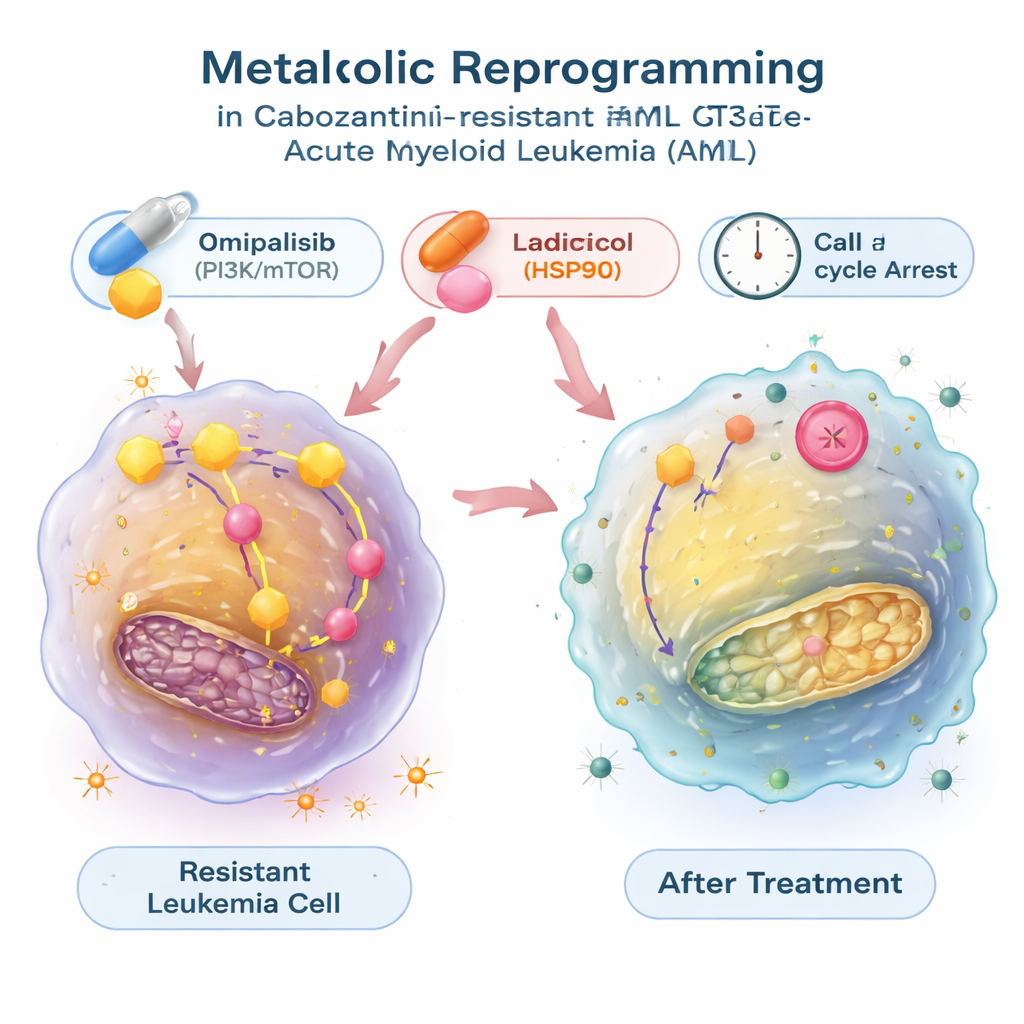
Trovare farmaci che riportino indietro l’interruttore metabolico
Per verificare se questo spostamento energetico fosse reversibile, i ricercatori hanno utilizzato un grande database pubblico che collega i profili di espressione genica con gli effetti di migliaia di composti. Hanno cercato farmaci predetti in grado di contrastare la firma metabolica delle cellule leucemiche resistenti e si sono concentrati su due: radicicol, che blocca una proteina chaperone chiamata HSP90, e omipalisib, che inibisce la via di segnalazione PI3K/mTOR, coinvolta nel controllo della crescita e del metabolismo. Nei test di laboratorio, entrambe le molecole non solo rallentavano la crescita delle cellule resistenti, ma riducevano anche la loro glicolisi iperattiva, normalizzando l’assorbimento di glucosio e il rilascio di lattato e abbassando l’espressione dei geni legati alla glicolisi. Questi composti spingevano le cellule leucemiche in una fase di riposo del ciclo cellulare e, nel caso del radicicol, innescavano anche una significativa morte cellulare programmata. In combinazione con il cabozantinib, omipalisib — e, in un modello, anche il radicicol — agivano in modo sinergico, rendendo le cellule resistenti più facili da eliminare.
Cosa significa per le terapie future della leucemia
Per i non specialisti, il messaggio è che le cellule leucemiche possono sfuggire a un farmaco mirato non solo mutando il suo bersaglio diretto, ma anche cambiando il modo in cui producono e utilizzano energia. Lo studio mostra che le cellule di LMA resistenti al cabozantinib adottano una strategia di “bruciare zucchero” trascurando i mitocondri. Colpendo le vie che sostengono questo metabolismo riorganizzato — attraverso farmaci come l’omipalisib o inibitori di HSP90 — potrebbe essere possibile ripristinare la sensibilità al cabozantinib e a trattamenti simili. Sebbene questi risultati provengano da modelli cellulari e non da pazienti, suggeriscono che associare farmaci mirati con agenti che modulano il metabolismo potrebbe essere una strategia promettente per ritardare o superare la resistenza nella LMA con mutazione FLT3.
Citazione: Fu, YH., Ng, K.M., Tseng, CY. et al. Modulating metabolic signatures to mitigate cabozantinib resistance in FLT3-ITD acute myeloid leukemia cell models. Cell Death Discov. 12, 98 (2026). https://doi.org/10.1038/s41420-026-02957-8
Parole chiave: leucemia mieloide acuta, resistenza ai farmaci, mutazione FLT3, metabolismo del cancro, cabozantinib