Clear Sky Science · it
RIPK1 regola il destino delle cellule β tramite azioni sull’espressione genica e sul signaling chinasico in un modello murino di autoreattività delle cellule β
Perché è importante salvare le cellule che producono insulina
Il diabete di tipo 1 si sviluppa quando il sistema immunitario attacca e distrugge le cellule beta produttrici di insulina nel pancreas. Una volta perdute queste cellule, le persone devono fare affidamento su iniezioni di insulina per tutta la vita. Questo studio esplora un «interruttore» interno chiave nelle cellule beta, chiamato RIPK1, che contribuisce a decidere se queste cellule sopravvivono o muoiono durante gli attacchi immunitari. Comprendere e controllare questo interruttore potrebbe aprire nuove strade per proteggere le cellule beta rimanenti e possibilmente ritardare o attenuare l’evoluzione del diabete di tipo 1.
Un interruttore di stress all’interno delle cellule beta
Le cellule beta vivono in un ambiente ostile quando il diabete di tipo 1 è in sviluppo. Le cellule immunitarie rilasciano segnali infiammatori—come TNFα e IFNγ—that spingono le cellule beta verso stress e morte. La proteina RIPK1 agisce come un decisore centrale in molti tipi cellulari, integrando questi segnali e orientando le cellule verso la sopravvivenza o verso diverse forme di morte programmata. In questo lavoro, i ricercatori si sono chiesti se RIPK1 svolga lo stesso ruolo nelle cellule beta sottoposte ad attacco immunitario e se ridurre l’attività di RIPK1 possa aiutare queste cellule a restare in vita.
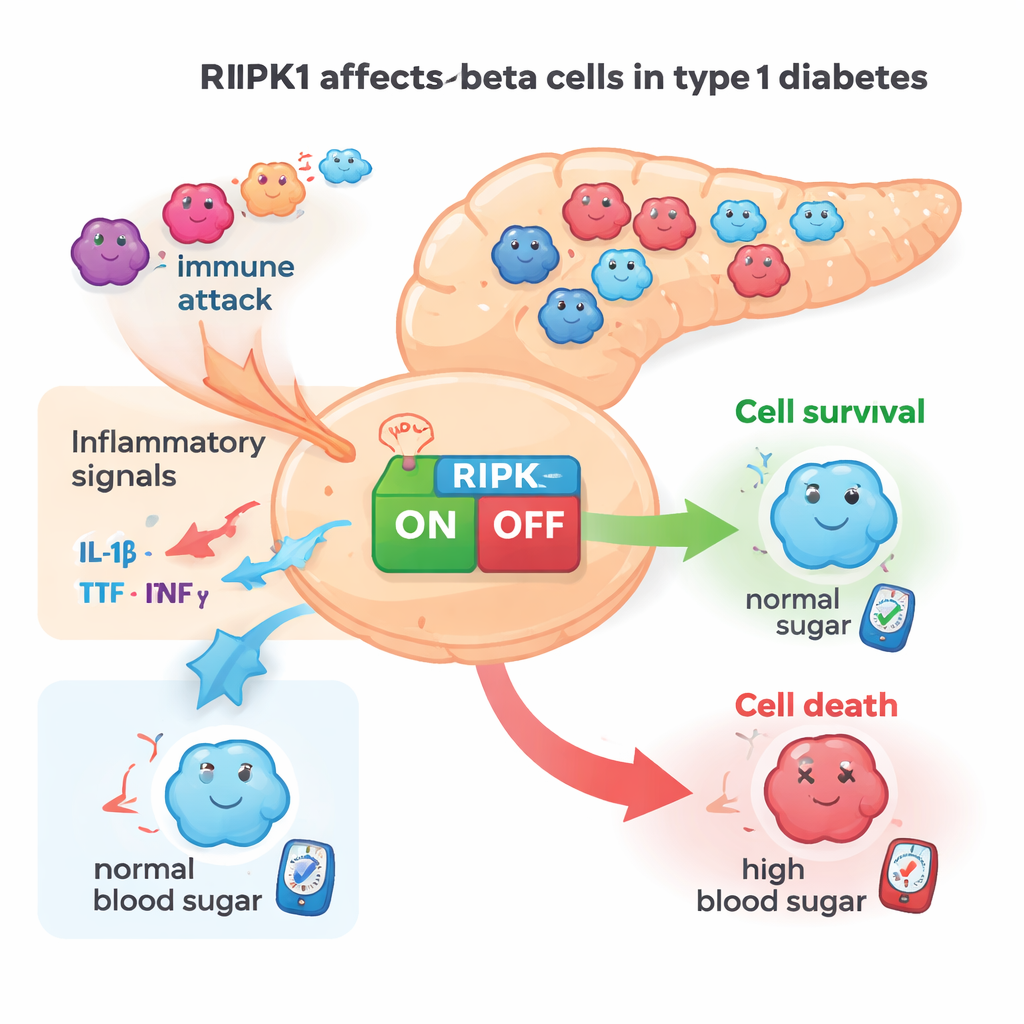
I livelli di RIPK1 aumentano nelle cellule predisposte al diabete
Il gruppo ha prima cercato segni che coinvolgessero RIPK1 nel diabete di tipo 1. Hanno scoperto che segnali infiammatori aumentano l’attività di RIPK1 in linee cellulari beta murine e in cellule beta umane coltivate in laboratorio. Nel tessuto pancreatico di topi e di esseri umani, RIPK1 era chiaramente presente nelle cellule produttrici di insulina. Importante, gli isolotti pancreativi di topi NOD predisposti al diabete mostravano una maggiore attività del gene Ripk1 con l’avanzare dell’età e l’aumento dell’autoimmunità. Dati di espressione genica a singola cellula da donatori umani hanno mostrato un andamento simile: le cellule beta di persone con diabete di tipo 1 avevano più RNA di RIPK1 rispetto a quelle di donatori non diabetici. Nel loro insieme, queste osservazioni indicano RIPK1 come una proteina legata allo stress che diventa più attiva proprio quando le cellule beta sono sottoposte a pressione autoimmune.
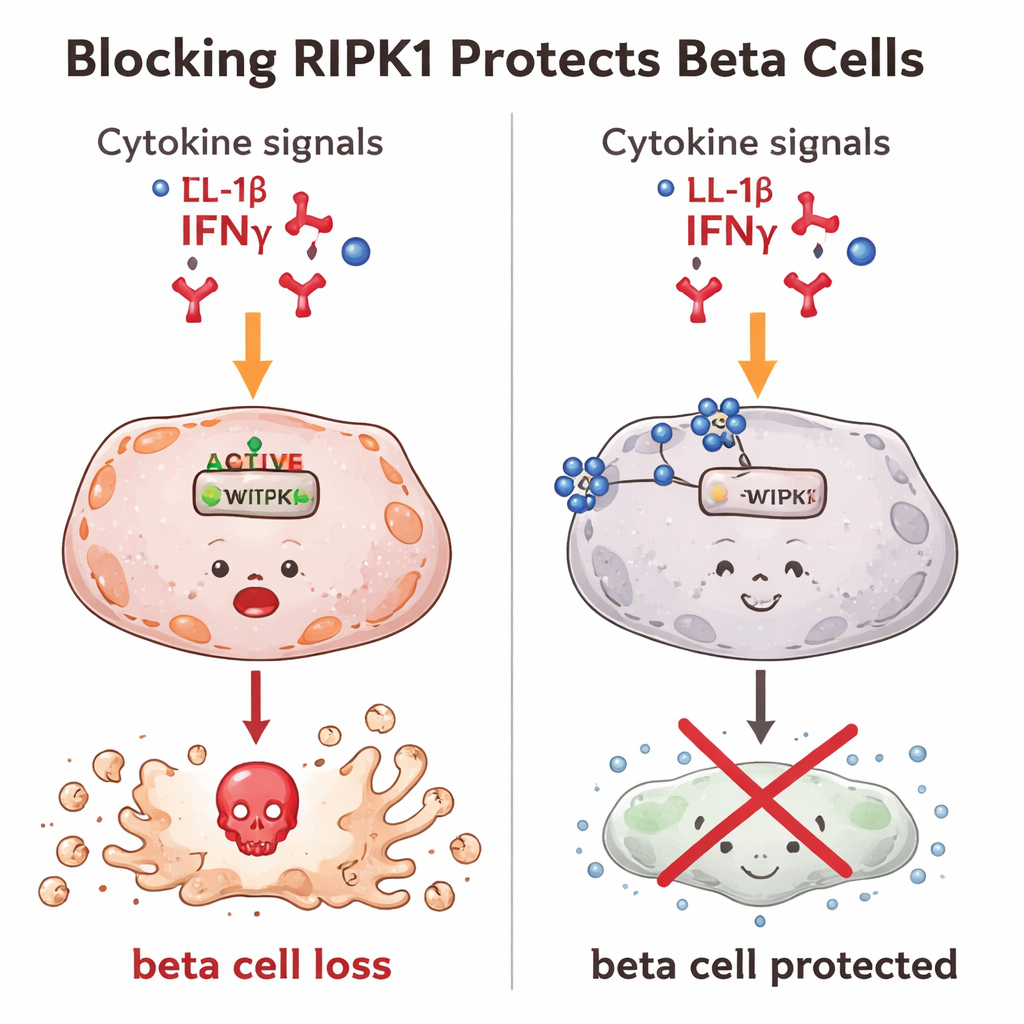
Bloccare RIPK1 aiuta le cellule beta a sopravvivere
Successivamente i ricercatori hanno testato cosa succede quando RIPK1 viene bloccato. Nelle cellule beta murine esposte a segnali infiammatori, RIPK1 si attiva normalmente e aumenta la morte cellulare. Quando gli scienziati hanno usato piccole molecole simili a farmaci per inibire l’attività di RIPK1 o per ridurne la quantità all’interno della cellula, molte meno cellule beta sono morte. Poi hanno impiegato strumenti di editing genico per indebolire il gene Ripk1 stesso, creando cellule beta con livelli di RIPK1 molto ridotti. Queste cellule modificate risultavano notevolmente resistenti sia ai classici percorsi di morte programmata sia a una forma più esplosiva e infiammatoria di morte. In altre parole, abbassare RIPK1 ha permesso a più cellule beta di sopravvivere, anche di fronte a forti segnali dannosi.
Cambiamenti profondi nei programmi cellulari e nel signaling
Proteggere le cellule beta non è stato solo fermare una singola via di morte. Tramite sequenziamento RNA su larga scala, il team ha scoperto che l’assenza di RIPK1 rimodella molti programmi genici all’interno delle cellule beta. I geni collegati all’infiammazione e alle risposte immunitarie innate sono stati attenuati, mentre diversi geni legati all’identità delle cellule beta e alla produzione di insulina sono aumentati. Allo stesso tempo, un’ampia indagine sugli enzimi attivi ha mostrato che la perdita di RIPK1 ha riconfigurato molte vie di segnalazione, inclusi i sistemi MAPK e JAK che trasmettono messaggi di stress e immunità. Questi cambiamenti suggeriscono che RIPK1 influenza non solo se una cellula beta muore, ma anche quanto essa risulti «infiammata», riconoscibile e funzionale durante un attacco autoimmune.
Resistere all’attacco immunitario nell’organismo
Per vedere se questi risultati hanno rilevanza in un contesto più realistico, i ricercatori hanno mescolato cellule immunitarie diabetogene da topi NOD con cellule beta normali o carenti di RIPK1. Entrambi i tipi di cellule beta potevano comunque attivare le cellule immunitarie, ma le cellule prive di RIPK1 venivano uccise a circa la metà della velocità rispetto a quelle normali. In un modello murino, il gruppo ha impiantato sia cellule beta normali sia carenti di RIPK1 negli stessi animali e poi ha innescato un attacco autoimmune. Col tempo, i trapianti di cellule beta ordinarie sono quasi scomparsi, mentre i trapianti carenti di RIPK1 sono rimasti decine fino a oltre cento volte più luminosi nell’imaging bioluminescente, indicando che molte più cellule hanno sopportato l’assalto immunitario.
Che cosa potrebbe significare per le persone con diabete di tipo 1
Questo lavoro mostra che RIPK1 agisce come un interruttore centrale di stress che contribuisce a decidere se le cellule produttrici di insulina vivono o muoiono durante gli attacchi autoimmuni. Quando RIPK1 viene ridotto, le cellule beta sono meno propense a morire, meno inclini a inviare segnali infiammatori e più in grado di mantenere la propria identità e funzione. Farmaci che mirano in modo sicuro a RIPK1 sono già in fase di esplorazione per altre malattie, quindi adattare strategie simili per proteggere le cellule beta potrebbe offrire una nuova via per prevenire o rallentare il diabete di tipo 1, specialmente nelle fasi iniziali della malattia quando alcune cellule beta sono ancora vive.
Citazione: Contreras, C.J., Mukherjee, N., Harris-Kawano, A. et al. RIPK1 regulates β-cell fate via actions on gene expression and kinase signaling in a mouse model of β-cell self-reactivity. Cell Death Dis 17, 220 (2026). https://doi.org/10.1038/s41419-026-08471-0
Parole chiave: diabete di tipo 1, cellule beta, RIPK1, autoimmunità, morte cellulare