Clear Sky Science · it
Indagare il disturbo da stress post-traumatico, i disturbi mentali e il suicidio tramite l’autoconfronto: uno studio a casi controllati nel corso di due decenni
Perché questi risultati contano nella vita di tutti i giorni
Molte persone vivono eventi spaventosi o che mettono a rischio la vita, da incidenti stradali a disastri naturali o violenze. Alcune sviluppano in seguito il disturbo da stress post-traumatico (PTSD), una condizione che può turbare il sonno, mettere sotto pressione le relazioni e mandare in crisi lavoro e vita familiare. Questo studio ha seguito adulti a Taiwan per quasi due decenni per porsi una domanda semplice ma cruciale: come si colloca il PTSD nel quadro più ampio della salute mentale nel tempo — lo provoca principalmente, è conseguenza di altri problemi o è entrambe le cose? Le risposte aiutano medici e responsabili politici a decidere quando intervenire e dove concentrare le cure, in modo da non perdere i segnali d’allarme precoci.
Uno sguardo prolungato al PTSD nel mondo reale
Il ricercatore ha utilizzato il database dell’assicurazione sanitaria nazionale di Taiwan, che copre quasi l’intera popolazione, per tracciare oltre 16.000 adulti recentemente diagnosticati con PTSD tra il 2000 e il 2012. Queste persone sono state seguite fino al 2018 o fino al decesso. Invece di confrontare una persona con un’altra, lo studio ha confrontato ogni individuo con se stesso in momenti diversi della vita. Il periodo intorno alla prima diagnosi di PTSD — l’anno stesso e i cinque anni prima e dopo — è stato trattato come una «finestra di rischio», mentre gli altri anni della vita di quella persona hanno fatto da linea di base personale. Questo disegno aiuta a eliminare differenze fisse come sesso, genetica o educazione e si concentra su come si sincronizzano temporalmente PTSD e altre condizioni.
Il PTSD e altri problemi di salute mentale si muovono insieme
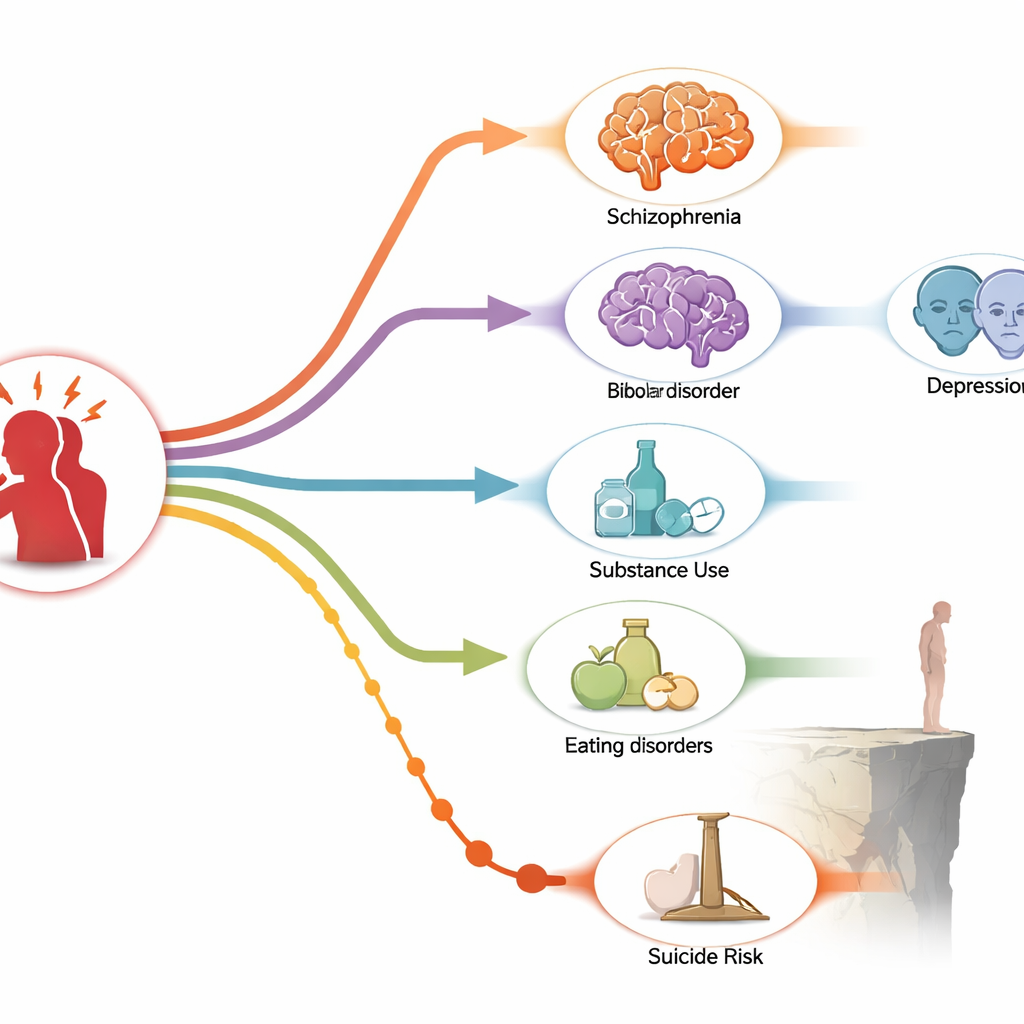
L’analisi ha mostrato che il PTSD e diversi altri disturbi mentali sono strettamente intrecciati. Schizofrenia, disturbo bipolare, disturbo ossessivo-compulsivo, ansia generalizzata, disturbi alimentari e problemi da uso di sostanze sono diventati più probabili sia negli anni precedenti il PTSD sia negli anni successivi. In altre parole, queste condizioni e il PTSD tendono a raggrupparsi nel tempo, suggerendo una relazione bidirezionale piuttosto che una semplice catena causale in un’unica direzione. Il rischio era particolarmente elevato nello stesso anno della diagnosi di PTSD e nell’anno immediatamente precedente, evidenziando una finestra ristretta in cui le persone sono particolarmente vulnerabili a problemi sovrapposti.
La depressione come segnale d’allarme precoce
La depressione maggiore si è distinta per caratteristiche diverse. In questo studio, la depressione è comparsa maggiormente prima del PTSD piuttosto che dopo. Le persone avevano molte più probabilità di ricevere una diagnosi di depressione negli anni precedenti il PTSD, con legami particolarmente forti nell’anno immediatamente precedente. Questo schema supporta l’idea che la depressione possa essere un segnale precoce di problemi più profondi, rendendo le persone più predisposte a sperimentare traumi che possono portare al PTSD, oppure a cercare aiuto solo quando sono presenti entrambe le condizioni. Concorda anche con risultati genetici recenti che suggeriscono che il PTSD potrebbe, per alcune persone, essere un sottotipo o uno sviluppo della depressione piuttosto che una malattia completamente separata.
Il rischio di suicidio aumenta anni dopo il PTSD
Quando lo studio ha considerato i decessi, ha rilevato uno schema preoccupante ma specifico. I decessi complessivi per qualsiasi causa non hanno mostrato un aumento chiaro nei primi cinque anni dopo una diagnosi di PTSD. I decessi per suicidio, tuttavia, hanno raccontato una storia diversa. Il rischio di morire per suicidio è risultato sensibilmente più alto da tre a cinque anni dopo la comparsa del PTSD, con il picco nel quarto anno. Questo aumento ritardato suggerisce che anche dopo il periodo di crisi iniziale intorno alla diagnosi, le persone con PTSD rimangono in pericolo e potrebbero necessitare di un supporto prolungato piuttosto che di un solo follow-up a breve termine.
Cosa significa per cura e prevenzione
Nel complesso, i risultati descrivono il PTSD non come una condizione isolata ma come parte di una rete mutevole di problemi di salute mentale che possono sia precederlo sia seguirlo. Per il pubblico e per i clinici, ciò significa che una diagnosi di qualsiasi disturbo mentale grave — in particolare la depressione — dovrebbe attivare uno screening accurato per trauma e PTSD, e viceversa. L’anno intorno alla diagnosi di PTSD è un periodo critico per cercare disturbi aggiuntivi, mentre il periodo da tre a cinque anni dopo è cruciale per la prevenzione del suicidio. Riconoscendo queste finestre di rischio e i legami reciproci tra le condizioni, i sistemi sanitari possono orientarsi verso cure più integrate e di lungo termine che mirino non solo a trattare il PTSD ma anche a prevenire crisi a cascata in futuro.
Citazione: Chen, YL. Investigating PTSD, mental disorders, and suicide through self-comparison: a self-controlled case series study over two decades. Transl Psychiatry 16, 206 (2026). https://doi.org/10.1038/s41398-026-03975-x
Parole chiave: disturbo da stress post-traumatico, comorbilità, depressione, rischio di suicidio, studio longitudinale