Clear Sky Science · it
L’efficacia della terapia cognitivo-comportamentale per l’insonnia sull’iperarousal EEG del sonno: uno studio polisomnografico multicentrico
Perché le notti insonni influenzano il tuo cervello
L’insonnia cronica è più del semplice rigirarsi nel letto: è un problema che dura 24 ore, in cui il cervello fatica a spegnersi. Questo studio pone una domanda semplice ma importante: quando le persone completano la terapia cognitivo-comportamentale per l’insonnia (CBT-I), il loro cervello diventa davvero più calmo durante il sonno, oltre a un miglioramento percepito nei questionari? Analizzando direttamente le onde cerebrali durante il sonno, i ricercatori mostrano come una terapia basata su colloquio e modifiche comportamentali possa ridurre l’iperattivazione notturna del cervello e cosa ciò potrebbe significare per adattare il trattamento a diversi tipi di insonnia.
Un’occhiata all’interno dell’insonnia
Le persone con insonnia cronica spesso vivono in uno stato di “iperarousal”: corpo e cervello rimangono all’erta per tutto il giorno. Questo può aumentare il rischio di depressione, malattie cardiache, incidenti e problemi sul lavoro. La CBT-I è il trattamento di prima linea raccomandato e di solito aiuta le persone ad addormentarsi più rapidamente e a mantenere il sonno più a lungo, secondo i loro resoconti. Ma la maggior parte degli studi si ferma a questi dati soggettivi. Non si chiede se il cervello che dorme sia effettivamente cambiato, o se diversi “tipi” di insonnia rispondano in modo differente. Per colmare questa lacuna, gli autori si sono concentrati sull’attività elettrica cerebrale misurata durante il sonno non-REM, usando un indice semplice chiamato rapporto delta/beta, che confronta le onde lente del sonno profondo (delta) con le onde più rapide legate allo stato di allerta (beta). Un rapporto più alto indica un cervello più calmo e meno iperattivato.
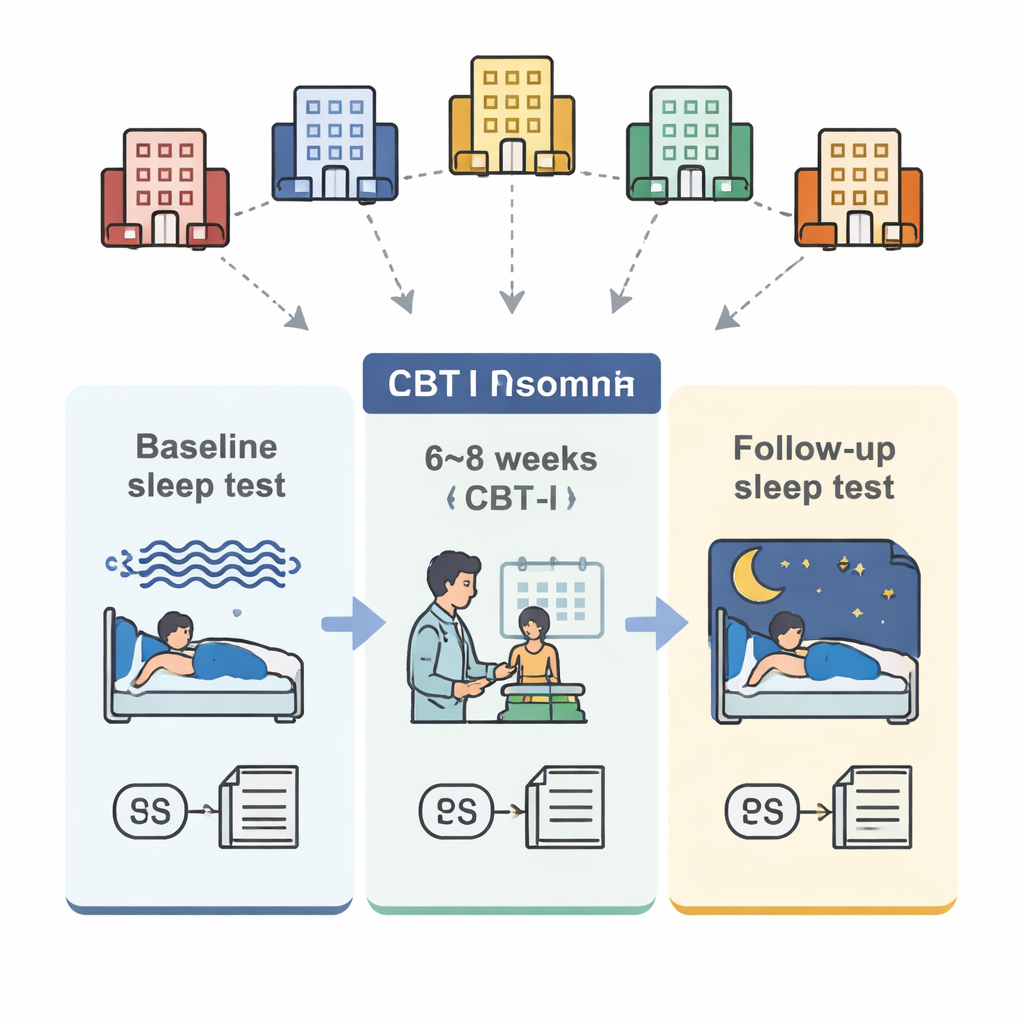
Come è stato condotto lo studio
Il gruppo ha combinato dati di 98 adulti con insonnia di lunga data, trattati in cinque centri del sonno in Canada, Stati Uniti, Repubblica Ceca e Italia. Tutti i partecipanti hanno completato un programma standardizzato di CBT-I della durata di 6–8 settimane che includeva restrizione del sonno (ridurre il tempo a letto per aumentare la pressione del sonno), controllo degli stimoli (rompere l’associazione tra letto e veglia), tecniche cognitive (mettere in discussione i pensieri disadattivi sul sonno), rilassamento e educazione all’igiene del sonno. Prima e dopo il trattamento, tutti hanno effettuato uno studio del sonno notturno con registrazione completa delle onde cerebrali, compilato diari del sonno per una settimana e completato l’Insomnia Severity Index. I ricercatori hanno quindi calcolato il rapporto delta/beta durante il sonno non-REM di ciascuna persona e un indice separato chiamato stabilità del sonno, che riflette la probabilità che il cervello rimanga nelle fasi di sonno più profondo invece di oscillare ripetutamente tra sonno leggero, sonno profondo e sogni.
Cosa è cambiato nel sonno e nell’attività cerebrale
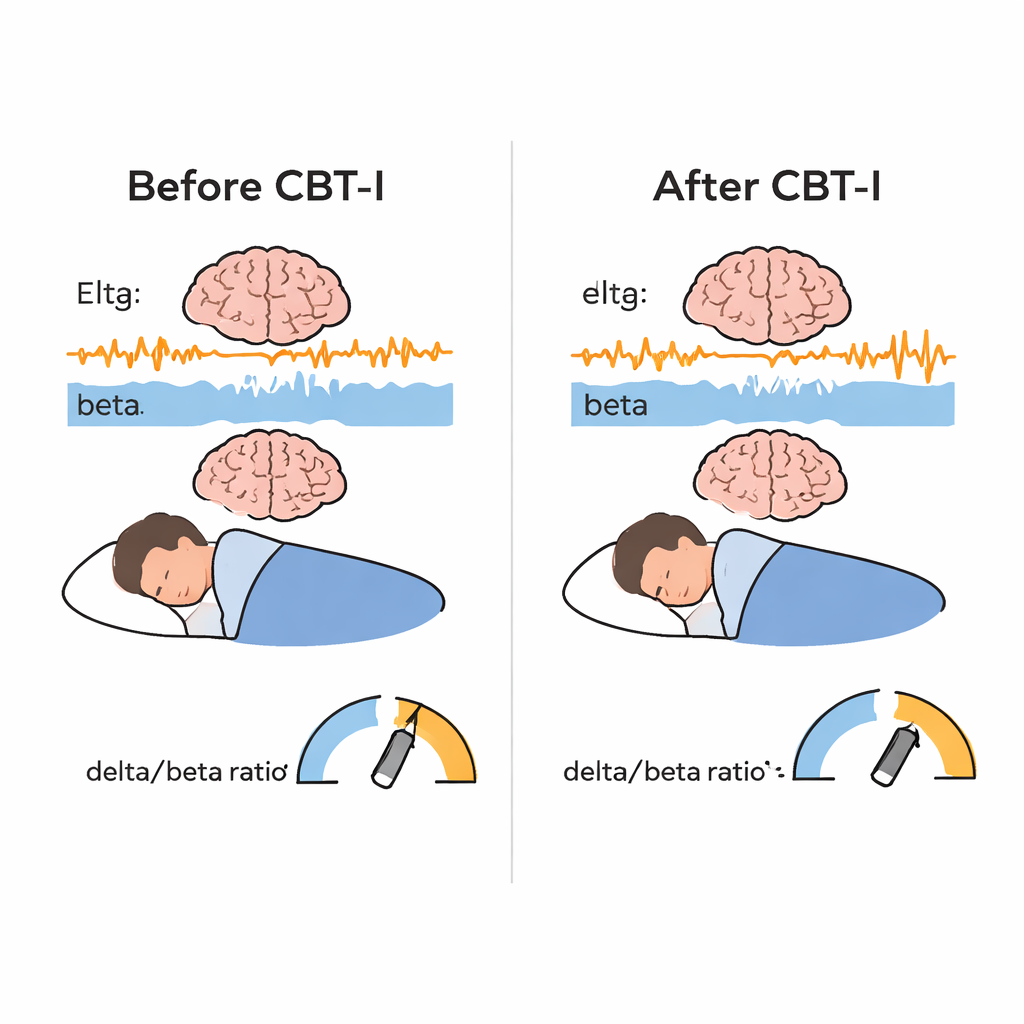
Come previsto, la CBT-I ha portato a evidenti miglioramenti nella percezione del sonno dei pazienti: hanno riferito di addormentarsi più rapidamente, di trascorrere meno tempo svegli durante la notte, di passare meno tempo a letto e di avere una maggiore efficienza del sonno complessiva. Gli studi oggettivi del sonno hanno mostrato miglioramenti simili ma più modesti nei tempi di addormentamento, nella veglia notturna, nel tempo a letto e nell’efficienza del sonno, mentre la durata totale del sonno è cambiata poco. Il risultato più originale è emerso dai dati delle onde cerebrali. Dopo la CBT-I, l’attività lenta delta è aumentata e l’attività veloce beta è diminuita durante il sonno non-REM, producendo un aumento significativo del rapporto delta/beta. In termini pratici, il cervello che dorme è apparso meno “in allerta” e più “in riposo profondo”. Questo effetto si è visto in tutti i centri, suggerendo che non fosse legato a una singola clinica o protocollo. Anche la stabilità del sonno è migliorata: i cervelli delle persone tendevano più spesso a rimanere in sonno non-REM e REM stabili invece di rimbalzare tra le fasi, sebbene questo cambiamento di stabilità non fosse direttamente correlato alla variazione del rapporto delta/beta.
Diversi tipi di insonnia, risposte diverse
L’insonnia non è tutta uguale. I ricercatori hanno diviso i partecipanti in due gruppi sulla base della loro durata totale del sonno misurata: chi aveva una breve durata del sonno e chi aveva una durata totale in un range più tipico, nonostante percepisse insonnia. Entrambi i gruppi avevano una gravità dell’insonnia simile all’inizio, ma le risposte cerebrali sono risultate diverse. Le persone con breve durata del sonno hanno mostrato un miglioramento maggiore nel rapporto delta/beta, guidato principalmente da un incremento più marcato dell’attività lenta delta. Hanno anche avuto guadagni maggiori in alcune misure standard delle polisonnogrammi, come meno tempo svegli durante la notte e migliore efficienza del sonno. Ciò suggerisce che gli individui la cui insonnia è caratterizzata da una reale riduzione del tempo di sonno possono sperimentare un più pronunciato calo dell’iperattivazione notturna del cervello con la CBT-I, anche se la loro durata totale del sonno non aumenta drasticamente.
Cosa significa per chi fatica a dormire
Per chi convive con l’insonnia cronica, questi risultati offrono una notizia rassicurante: la CBT-I non riguarda solo il sentirsi meglio, ma sembra modificare anche il comportamento del cervello durante il sonno, spostandolo da uno stato di alta allerta verso un riposo più profondo. Allo stesso tempo, lo studio mostra che il silenziamento cerebrale e la stabilità del sonno sono in parte indipendenti e che sottotipi diversi di insonnia rispondono in modo differente. Utilizzando semplici marker delle onde cerebrali come il rapporto delta/beta, lavori futuri potrebbero personalizzare il trattamento dell’insonnia, identificare chi è a rischio di ricaduta e capire quali parti della CBT-I sono più importanti per quali pazienti.
Citazione: Sforza, M., Morin, C.M., Dang-Vu, T.T. et al. The effectiveness of Cognitive behavioral therapy for insomnia on sleep EEG hyperarousal: a multicentric polysomnographic study. Transl Psychiatry 16, 88 (2026). https://doi.org/10.1038/s41398-026-03882-1
Parole chiave: insonnia, terapia cognitivo-comportamentale, EEG del sonno, iperarousal, stabilità del sonno