Clear Sky Science · it
Efficacia ed effetto immunomodulatore delle cellule CAR-T armate IL-7/XCL1 specifiche per Claudin18.2 nei tumori del tratto digestivo: analisi preclinica e clinica
Rivoltare il sistema immunitario contro i tumori del tratto digestivo
I tumori di stomaco e pancreas sono tra i più letali, in parte perché spesso resistono a chirurgia, chemioterapia e radioterapia. Questo studio esplora un nuovo modo di combattere queste neoplasie potenziando le cellule immunitarie del paziente in modo che possano entrare nei tumori solidi, sopravvivere al loro interno e richiamare rinforzi. Riprogettando linfociti T antitumorali per rilasciare segnali immunitari utili, i ricercatori mirano non solo ad attaccare direttamente i tumori, ma anche a risvegliare il resto del sistema immunitario all’interno del microambiente ostile del tumore.
Perché i tumori solidi sono difficili da trattare
Le moderne terapie cellulari note come CAR-T hanno prodotto risultati notevoli nei tumori del sangue, curando alcuni pazienti senza altre opzioni. Ma i tumori solidi, come quelli del tratto digestivo, presentano ostacoli aggiuntivi. Le loro cellule variano localmente, l’interno del tumore è carente di nutrienti e ossigeno e una miscela di cellule e molecole soppressive attenua gli attacchi immunitari. Le generazioni precedenti di CAR-T potevano riconoscere antigeni sulle cellule dei tumori digestivi, ma spesso non riuscivano ad espandersi, persistere e funzionare in questo ambiente ostile, limitandone l’impatto clinico.
Un design più intelligente per le cellule T ingegnerizzate
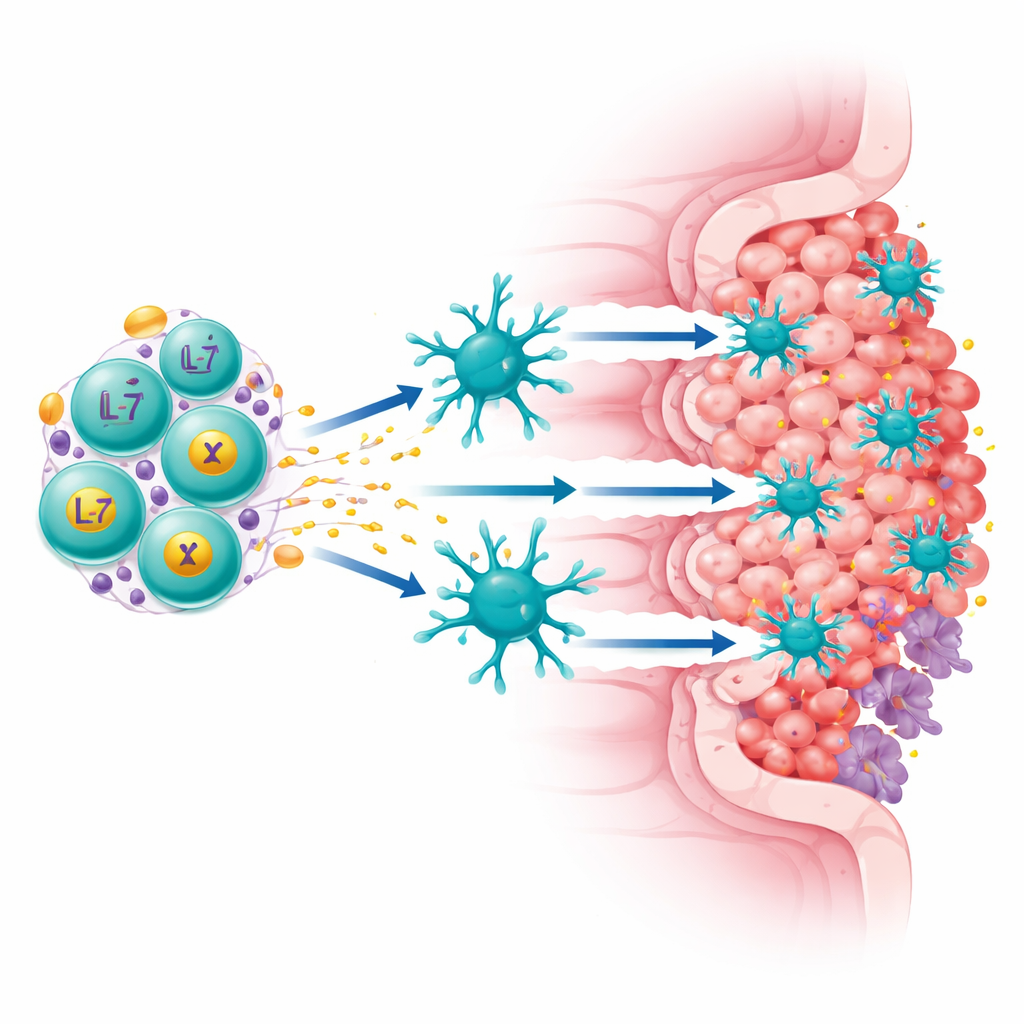
Il gruppo si è concentrato su una proteina chiamata Claudin18.2, presente ad alti livelli in molti tumori gastrici e pancreatici ma in gran parte assente nei tessuti normali. Hanno costruito una CAR-T di “quarta generazione” che svolge due compiti contemporaneamente: riconosce Claudin18.2 sulle cellule tumorali e secerne continuamente due fattori che potenziano l’immunità, IL-7 e XCL1. L’IL-7 sostiene la sopravvivenza dei T e favorisce uno stato stem-like a lunga vita, mentre XCL1 funge da richiamo per un tipo raro ma potente di cellule immunitarie chiamate cDC1, particolarmente efficaci nell’attivare i linfociti T citotossici. Queste cellule potenziate, chiamate ExCAR-T o RD07, sono progettate non solo per uccidere ciò che riconoscono, ma anche per rimodellare il paesaggio immunitario del tumore.
Controllo tumorale potente nei modelli preclinici
Nei modelli murini di tumori del tratto digestivo, le ExCAR-T hanno superato le CAR-T convenzionali prive di IL-7 e XCL1. In colture cellulari, le cellule ingegnerizzate hanno eliminato più cellule tumorali e hanno mantenuto un maggior numero di T con fenotipo di memoria a lunga durata. Negli animali portatori di tumori Claudin18.2-positivi, il trattamento con ExCAR-T ha ridotto i tumori più profondamente e prolungato la sopravvivenza rispetto alle CAR-T standard. Le cellule potenziate si sono espanse meglio nel sangue e hanno innescato un’attività immunitaria più ampia, includendo segnali che reclutano cellule immunitarie aggiuntive e riducono fattori associati alla diffusione tumorale. In modo significativo, i topi guariti con ExCAR-T hanno respinto una seconda sfida con cellule tumorali prive di Claudin18.2, indicando che la terapia aveva indotto una memoria immunitaria duratura contro l’intero tumore, e non una risposta ristretta a un singolo bersaglio.
Risultati preliminari in pazienti
Incoraggiati da questi dati, i ricercatori hanno avviato uno studio clinico di prima applicazione dell’RD07 in 12 persone con carcinoma gastrico avanzato, carcinoma della giunzione gastroesofagea o carcinoma pancreatico che avevano già fallito i trattamenti standard. Gli effetti collaterali sono stati generalmente gestibili: i problemi più gravi sono stati cali dei valori ematici dovuti alla chemioterapia pre-infusione e sono state osservate solo reazioni lievi da rilascio di citochine; non si sono verificati effetti tossici cerebrali gravi. Tra i 10 pazienti valutabili, 7 hanno mostrato riduzione misurabile del tumore e 2 hanno ottenuto risposte parziali. I pazienti i cui tumori esprimevano livelli moderati o elevati di Claudin18.2 hanno avuto risultati particolarmente favorevoli: ciascuno di questi pazienti ha sperimentato almeno una stabilizzazione della malattia e alcuni hanno vissuto molti mesi in più rispetto alle aspettative. In questi responder, le cellule T modificate si sono espanse più intensamente nel sangue e i livelli plasmatici di IL-7 e XCL1 sono aumentati, in linea con il progetto terapeutico.
Osservare l’ecosistema immunitario del tumore
Per capire come funziona RD07 nell’uomo, il gruppo ha analizzato campioni tumorali a risoluzione singola prima e dopo il trattamento. Hanno osservato che la frazione di cellule tumorali Claudin18.2-positive è diminuita nei pazienti responder, confermando che la terapia colpiva il bersaglio previsto. Allo stesso tempo è emersa una crescita di cloni di cellule T diversi, inclusi linfociti citotossici attivi e cellule di memoria residenti nei tessuti, suggerendo che l’organismo stava montando un’offensiva immunitaria più ampia. Le cellule dendritiche specializzate hanno mostrato segni di maggiore attività e interazioni più forti con i T in proliferazione, coerenti con il ruolo di XCL1 nel richiamarle nel tumore. Studi di imaging su una sezione tumorale di un paziente hanno rivelato dopo il trattamento una riduzione delle cellule tumorali e delle cellule mieloidi soppressive, un aumento di T e B e una riorganizzazione del tessuto in zone ricche di cellule immunitarie, caratteristiche di un microambiente più “caldo” e infiammato.
Cosa potrebbe significare per la cura dei tumori in futuro
Nel complesso, i risultati preclinici e i dati clinici precoci suggeriscono che RD07 fa più che aggiungere un altro farmaco mirato all’arsenale antitumorale. Combinando il riconoscimento tumorale con un supporto immunitario incorporato, queste cellule T ingegnerizzate possono sopravvivere più a lungo, reclutare cellule partner chiave e aiutare il sistema immunitario del paziente ad imparare a controllare il tumore, anche quando il bersaglio originario viene perso. Pur essendo lo studio piccolo e condotto su pazienti pesantemente pretrattati, la riduzione coerente dei tumori, la sicurezza accettabile e la profonda rimodellazione immunitaria sono promettenti. Se confermati in studi più ampi, questi risultati potrebbero aprire un nuovo capitolo nel trattamento dei tumori del tratto digestivo, dove potenziare l’ecosistema immunitario all’interno del tumore diventa importante quanto il colpo iniziale contro le cellule tumorali stesse.
Citazione: Zhao, X., Liu, J., Zhang, Z. et al. Efficacy and immunomodulatory effect of Claudin18.2-specific IL-7/XCL1 armored CAR-T cells in digestive tract cancer: preclinical and clinical analysis. Sig Transduct Target Ther 11, 87 (2026). https://doi.org/10.1038/s41392-026-02621-8
Parole chiave: terapia con cellule CAR-T, tumore del tratto digestivo, microambiente tumorale, Claudin18.2, immunoterapia