Clear Sky Science · he
ערך חיזויי של תשעה סמנים דלקתיים לתמותה תוך 30 יום בחולים קשישים קריטיים עם שבר ירך אוסטאופורוטי
מדוע שבר בירך עלול להפוך לאיום על החיים
בעבור רבות מהמשפחות, שבר בירך של סבא או סבתא הוא תחילתו של מסע מפחיד דרך ניתוח, סיבוכים ולעיתים היחידה לטיפול נמרץ (ICU). הרופאים יודעים שחלק מהחולים המבוגרים יתאוששו, בעוד אחרים, למרות פגיעות דומות, לא ישרדו את החודש הראשון. המחקר הזה שואל שאלה שנראית פשוטה אך מטעה: האם בדיקת דם שגרתית שנלקחת ביום הראשון ב‑ICU יכולה לסמן אילו חולי שבר ירך נמצאים בסכנה הכי גדולה, כדי שצוותי הטיפול יוכלו להגיב מוקדם ובאופן אגרסיבי יותר?
מבט קרוב על ירכיים שבירות בגיל השלישי
שברי ירך הנגרמים מאוסטאופורוזיס הם בין הפגיעות החמורות ביותר שמבוגרים מתמודדים איתן. נפילה קלה יכולה לשבור עצם מוחלשת, לגרום לאובדן עצמאות ולהגביר באופן חד את הסיכון לתמותה. ככל שהאוכלוסייה מזדקנת ברחבי העולם, צפויים חבלי ירך לעבור את שישה מיליוני המקרים בשנה עד 2050, רובם אצל אנשים מעל גיל 65. אלה שחולים מספיק להגיע ל־ICU מגיעים לעתים עם דלקת חריפה, זיהומים כמו ספסיס או כישלון איברים. בקבוצה פגיעה זו, אפילו סיבוכים קטנים עלולים להיות קטלניים, ולכן הרופאים זקוקים בדחיפות לשיטות מהירות ואמינות למיון בין מטופלים בסיכון נמוך לגבוה כבר בכניסה.
להפוך ספירות דם שגרתיות לאותות אזהרה
החוקרים ניתחו נתונים ממאגר בית החולים הגדול MIMIC‑IV, עם התמקדות ב־205 חולים בגיל 65 ומעלה שסבלו משבר ירך אוסטאופורוטי ושהו ב‑ICU יותר מ‑24 שעות. עבור כל אחד מהם הם הוציאו ספירות דם שגרתיות — רמות נויטרופילים, לימפוציטים, מונוציטים וטסיות — שנמדדו סביב כניסתם ל‑ICU. מארבע מרכיבים אלה בנו תשעה יחסיים או מכפלות פשוטות, כגון יחס טסיות‑לימפוציטים (PLR) ויחס נויטרופילים‑לימפוציטים (NLR), הנחשבים כמשקפים עד כמה הגוף דלקתי וכיצד המערכת החיסונית מתמודדת. לאחר מכן עקבו מי מת מכל סיבה בתוך 30 הימים שלאחר הכניסה ל‑ICU.
טסיות ותאי חיסון כמד מדד סיכון
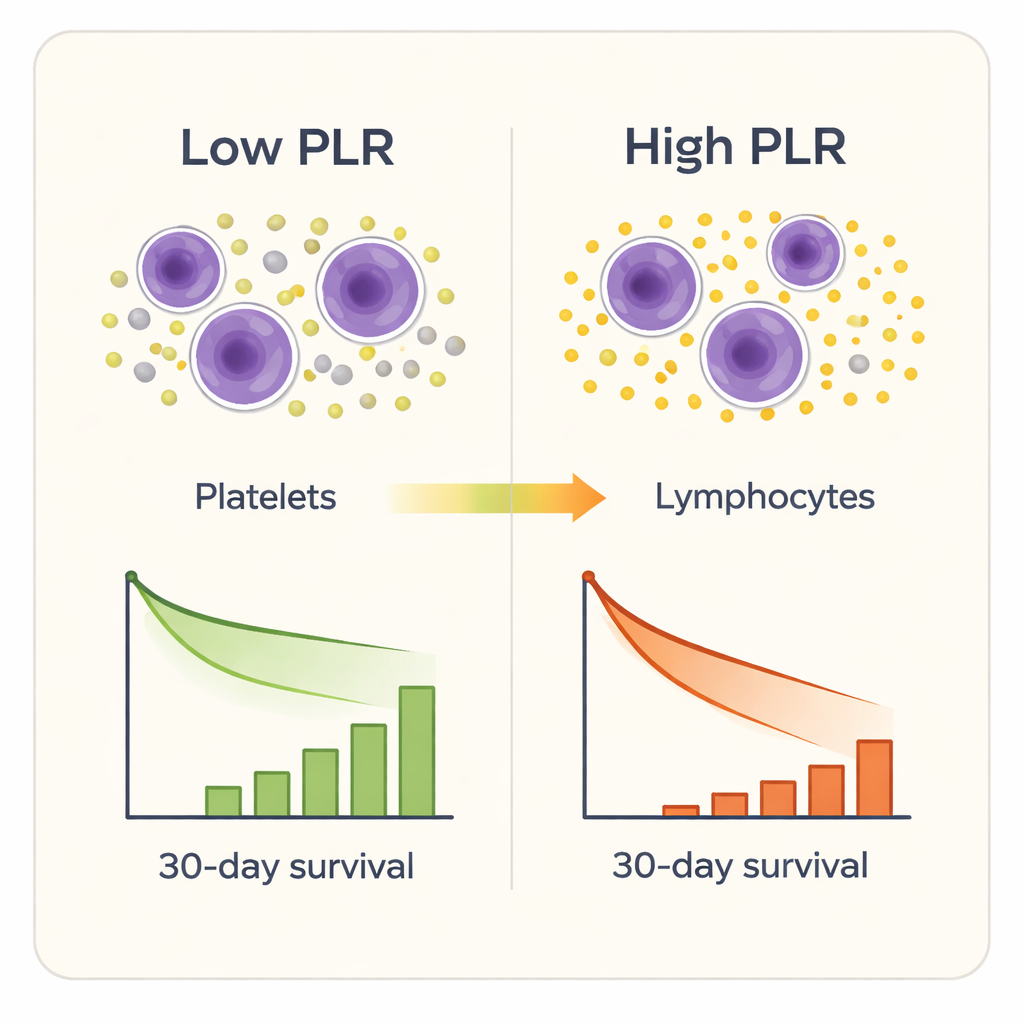
שבעה מתוך תשעת הסמנים הדלקתיים הצליחו להבדיל במידה מסוימת בין שורדים ללא שורדים, אך אחד בלט מעל השאר: יחס טסיות‑לימפוציטים. חולים עם ערכי PLR גבוהים בכניסה היו בעלי סבירות גבוהה יותר למות בתוך 30 יום, גם לאחר שווהו לפי גיל, מין, מחלות נוספות וציון חומרת המחלה המקובל ב‑ICU. מבחנים סטטיסטיים הראו כי ה‑PLR חזה תמותה לטווח הקצר בדיוק גבוה יותר מבין הסמנים המורכבים האחרים וטוב יותר מהספירות הגולמיות של טסיות או לימפוציטים לבדן. כאשר חילקו החוקרים את החולים לארבע קבוצות לפי רמת PLR, שיעורי המוות עלו בחדות מכ‑2% בקבוצה הנמוכה ביותר ועד יותר משליש בקבוצה הגבוהה ביותר. ניתוח מפורט יותר הראה כי סיכון המוות החל לעלות באופן מורגש ברגע ש‑PLR עבר כ‑189, ועלייה חדה נרשמה מעבר לכ‑302 בקירוב.
מה המשמעות של זה לצד המיטה
מכיוון ש‑PLR נגזר ישירות מבדיקה סטנדרטית של ספירת דם מלאה, הוא זול, מהיר וכבר זמין ברוב בתי החולים. בפועל, צוות ה‑ICU יכול לחשב את ה‑PLR ברגע כניסת חולה קשיש עם שבר ירך. אלה עם ערכים גבוהים מאוד עשויים לקבל מעקב צמוד יותר, בדיקות זיהום אגרסיביות יותר, טיפול מוקדם למניעת קרישי דם או תגובות מהירות יותר לסימנים עדינים של הידרדרות. ה‑PLR עשוי גם להוסיף מידע מעבר למערכות ניקוד מסורתיות על ידי לקיחה בחשבון של האיזון בין טסיות יתר פעילות לבין תאי חיסון מוחלשים — איזון שעלול להטות מטופלים שבירים לכיוון כישלון איברים והתאוששות לקויה.
כמה מוצקות הממצאים הללו ומה הלאה?
לעבודה זו יש הסתייגויות חשובות. היא בחנה רישומים קיימים ממאגר טיפול קריטי יחיד, ולכן אינה יכולה להוכיח ש‑PLR גבוה גורם ישירות למוות, אלא רק כי הוא נלווה לסיכון גבוה יותר. ה‑PLR נמדד רק פעם אחת, בכניסה, והמחקר כלל מספר יחסי קטן של חולי ICU לעומת רבים מהמבוגרים ששוברים ירך אך אינם זקוקים לטיפול נמרץ. עם זאת, התוצאות היו עקביות בחלקי משנה רבים, כולל גברים ונשים וקבוצות גיל שונות. המחברים מסיקים כי ה‑PLR הוא אות מבטיח וזול של סיכון בחולים קשישים קריטיים עם שבר ירך אוסטאופורוטי, ושהאנשים עם PLR מעל כ‑302 עשויים להשתייך לקבוצת סיכון גבוהה במיוחד. אישור הממצאים במחקרים פרוספקטיביים גדולים יותר עשוי לפתוח את הדרך לקבלת החלטות מודרכת PLR שמטרתה להציל עוד חיים לאחר שבר ירך.
ציטוט: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
מילות מפתח: שבר ירך אוסטאופורוטי, חולי ICU מבוגרים, סמן דלקתי, יחס טסיות-לימפוציטים, תמותה תוך 30 יום