Clear Sky Science · he
מאפיינים בסיסיים המקושרים לתמותה בקרב ילדים חיים עם HIV שמתחילים טיפול אנטירטרווירי במרפאת HIV כפרית במחוז במוזמביק
מדוע המחקר הזה חשוב לבריאות הילדים
הטיפול ב‑HIV הפך זיהום שבעבר היה קטלני למצב שניתן לנהל עבור מבוגרים רבים, אך ילדים — במיוחד בסביבות כפריות ובאזורים נמוכי הכנסה — עדיין מתים בשיעורים מדאיגים. מחקר זה מבית חולים מחוזי כפרי בדרום מוזמביק עקב אחר יותר מ‑1,300 ילדים עם HIV שהחלו טיפול אנטירטרוירי (ART) בין השנים 2002 ל‑2019. באמצעות בחינת מי שרד ומי לא, החוקרים זיהו אילו ילדים בסיכון הגבוה ביותר, ומה ניתן לשנות במרפאות ובמערכות הבריאות כדי לשפר את סיכוייהם לחיים.
חיים ומוות במרפאת HIV כפרית
בבית החולים כרמלו של צ'וקווה, מרכז הפנייה המשרת אוכלוסייה ברובה כפרית, 1,341 ילדים מתחת לגיל 15 החלו טיפול ב‑HIV לאורך תקופה של 17 שנים. יחד הם תרמו יותר מ‑6,700 "שנות־ילד" של תצפית — תקופות שבהן הוגדרו התקדמותם, נסיגותיהם ותוצאותיהם במערכת רשומות רפואיות אלקטרונית. באופן כללי, כ‑14% מהילדים הללו מתו בזמן הטיפול, מה שמתורגם ל‑2.8 מיתות לכל 100 שנות‑ילד, שיעור דומה להגדרות באפריקה אך עדיין בלתי נסבל. רוב הילדים התחילו טיפול כמטופלים חיצוניים ולא קיבלו קודם תרופות ל‑HIV; רבים מהם, עם זאת, כבר הראו סימנים של מחלה מתקדמת כשהגיעו.
הילדים הצעירים מתמודדים עם המכשול הקשה ביותר
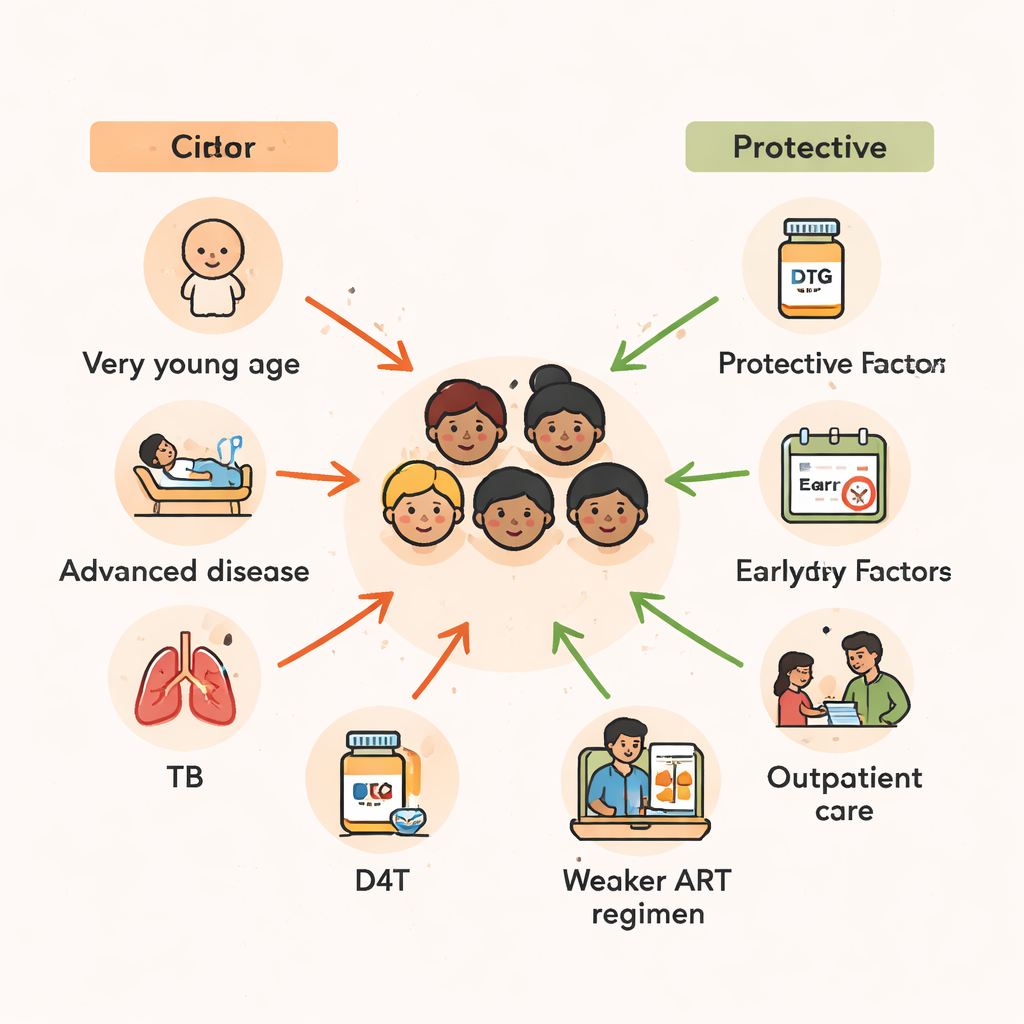
הגיל עלה כאחד הגורמים החזקים ביותר החוזים הישרדות. ילדים בגיל שנתיים ומטה בזמן תחילת הטיפול היו בעלי סיכון למות הגבוה ביותר — יותר מפעמיים מזה של ילדים שהחלו בטיפול בתחילת ההתבגרות. לילדים קטנים מערכת חיסונית פחות בוגרת והם פגיעים יותר לזיהומים קשים ולתת־תזונה. ממצאי המחקר תומכים בתבנית רחבה הנצפית ברחבי אפריקה: עיכובים באבחון HIV בתינוקות, יחד עם גישה מוגבלת לתזונה טובה ולקביעת מניעה תרופתית, יוצרים חלון זמן מסוכן שבו אפילו ART שיכול להציל חיים עשוי להגיע מאוחר מדי כדי להפוך לחלוטין את הנזק.
כאשר אבחון מאוחר פוגש מחלה קשה
מעבר לגיל, חומרת המחלה ברגע תחילת הטיפול הייתה קריטית. ילדים שהחלו ART בזמן שהיו חולים דיה כדי להתאשפז היו בסיכון כמעט כפול למות לעומת אלה שהיו ברי מצב להיבדק כמטופלים חיצוניים. באופן דומה, אלה שכבר היו בשלבי המחלה המתקדמים ביותר של HIV, או שהיו בעלי ספירות CD4 נמוכות מאוד — מדד למערכת חיסונית מוחלשת מאוד — היו בסיכון גבוה בכמה מונים למות. רבים מהילדים האלה גם נלחמו בשחפת (TB). אם נזקקו לטיפול בשחפת בתוך שלושה חודשים מתחילת תרופות ה‑HIV, סיכון המוות שלהם כמעט הוכפל, מה שמשקף הן את משקלה של השחפת עצמה והן את הסיבוכים שיכולים להתרחש כאשר מערכת חיסון שמתאוששת מגיבה בחוזקה לזיהומים חבויים.
לא כל תשליבי הטיפול שווים
סוג צירוף תרופות ה‑HIV שקיבלו הילדים גם הוא היה משמעותי. תשליבים שבנו סביב סטאבודין (D4T), תרופה ישנה שכבר הוציאה לשימוש באופן נרחב, נקשרו לסיכון מוות גבוה בהרבה. לעומת זאת, תשליבים שכללו מעכבי פרוטאז — תרופות חזקות ומודרניות יותר נגד HIV — או zidovudine (ZDV) נראו מגנים על הילדים, והקטינו באופן ניכר את סיכון התמותה לעומת חלק מהתשליבים המבוססים על tenofovir. כיוון שהמחקר משתרע על פני שנים רבות שבהן הנחיות הטיפול הארציות השתנו, חלק מהתבנית הזו משקף שיפורים כלליים בטיפול לאורך הזמן. עם זאת, המסר ברור: תשליבים מודרניים, בטוחים וחזקים יותר הם חלק מרכזי בשימור חיי ילדים, במיוחד אם מתחילים אותם לפני שה‑HIV שוחק את מערכת החיסון.
להפוך ראיות לטיפול טוב יותר
באופן פשוט, המחקר מראה שכמות גדולה מדי של ילדים במוזמביק הכפרית מתחילים טיפול ב‑HIV מאוחר — כשהם מאוד צעירים, כבר מאוד חולים, או מתמודדים גם עם HIV וגם עם שחפת — ועיכוב זה מגביר במידה ניכרת את הסיכוי שלהם למות. הכותבים מסכמים כי כדי להציל יותר חיים יש לאבחן HIV מוקדם יותר, במיוחד בתינוקות; להתחיל טיפול לפני שהמערכת החיסונית קורסת; לסרוק בקפידה עבור זיהומים חבויים כמו שחפת; ולהשתמש בתשליבי תרופות היעילים והידידותיים לילדים הקיימים כיום, כגון אלה המבוססים על מעכבי פרוטאז או דולוטגרביר. חיזוק הכשרת הצוות וטיפול ממוקד משפחה באזורים כפריים, הם טוענים, יכולים להמיר תובנות אלה לפרקטיקה יומיומית, ולעזור להפוך את ה‑HIV ממחלת ילדות קטלנית למחלה שניתן לשלוט בה, ללא תלות במקום שבו הילד נולד.
ציטוט: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
מילות מפתח: HIV ילדים, טיפול אנטירטרוירי, שיתוף בזיהום בטובקולוזיס, מוזמביק, תמותת ילדים