Clear Sky Science · he
שכיחות ומשמעות קלינית של טיפול רפואי על פי הנחיות בלב כשל חריף עם שבר פליטה מופחת או מועט-הפחתה
מדוע זה חשוב לאנשים עם בעיות לב
אי ספיקת לב היא אחת הסיבות המרכזיות שהמבוגרים מסתיימים בהן בבית חולים, ורבים מהחולים משתחררים עם שילוב של תרופות שנועדו להגן על הלב. אך בשגרת הטיפול בפועל, לא כולם מקבלים את השילוב המלא שממליצות ההנחיות. המחקר הזה מבתי חולים ביפן שאל שאלה פשוטה אך חיונית: בקרב אנשים שאושפזו בגלל החמרה פתאומית של אי ספיקת לב, האם שחרור מהבית חולים עם יותר מהתרופות הנתמכות על ידי ההנחיות אכן מתורגם לפחות מקרי מוות ופחות חזרה לבית החולים?
האנשים מאחורי המספרים
המחקר השתמש בפרויקט גדול בשם רישום Kyoto Congestive Heart Failure (KCHF), העוקב אחר מטופלים שאושפזו עם אי ספיקת לב חריפה ב-19 בתי חולים ביפן. מתוך יותר מ-4,000 איש, הצוות התמקד ב-2,086 שאובחנה אצלם ירידה בתפקוד השאיבה של הלב (שבר פליטה מופחת או מעט מופחת) ושרדו כדי להשתחרר הביתה. הרופאים בדקו האם כל מטופל קיבל באשפוז שחרור שלושה סוגי תרופות מרכזיים לאי ספיקת לב: תרופות המרחיבות כלי דם (מעכבי ACE או ARB), חוסמי בטא שמאטות ומגנות על הלב, ותרופות החוסמות הורמונים הנקראות אנטגוניסטים של קולטן המינרלוקורטיקואידים. המטופלים חולקו לפי כמה מהסוגים הללו קיבלו בפועל: אף אחד, אחד, שניים או שלושה.
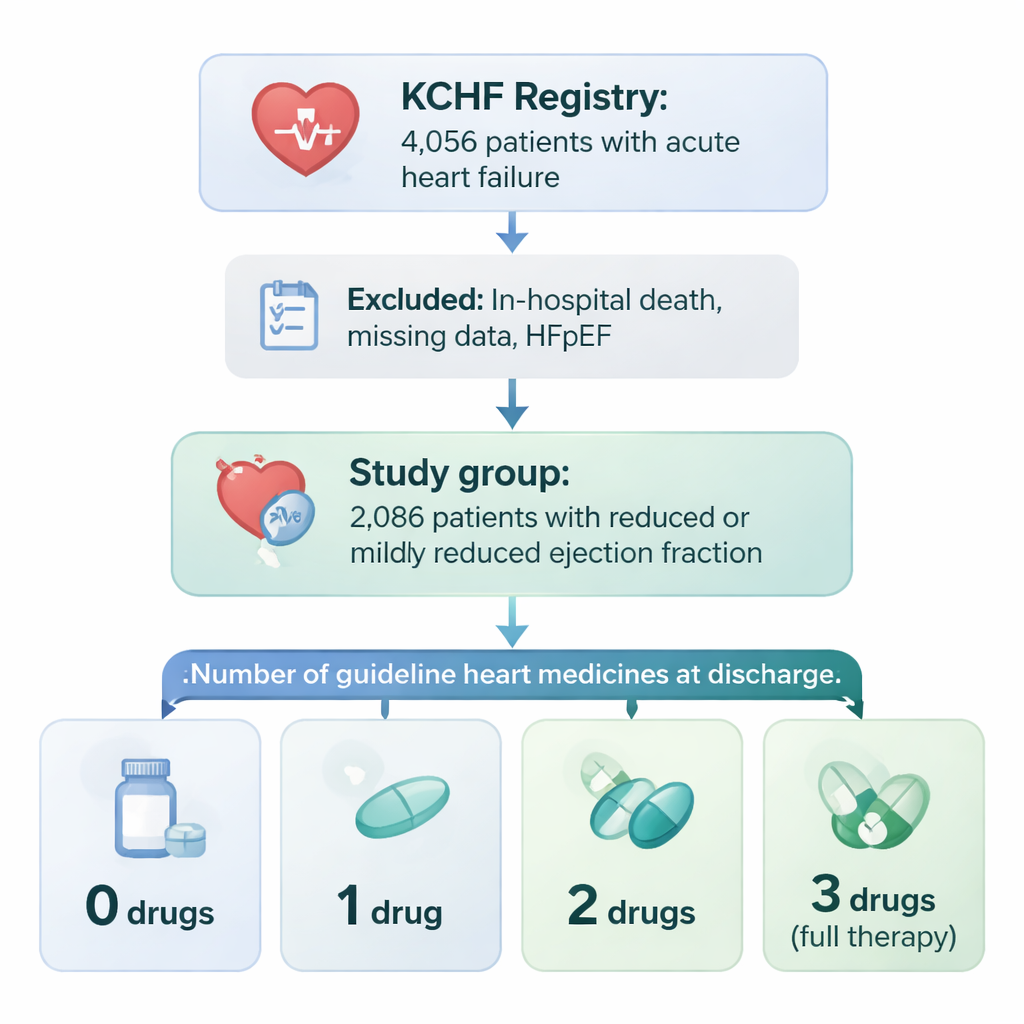
מי מקבל את המיקס הטיפולי המלא
רק כשלושה מתוך עשרה מטופלים שוחררו מהבית חולים עם שלושת קבוצות התרופות. אלה שכן קיבלו את כולן נטו להיות צעירים יותר, לעתים קרובות גברים, מסתדרים בהליכה בעצמם, ובהיעדר מחלות חמורות נוספות כמו כשל כלייתי או אנמיה קשה. אנשים בגיל 80 ומעלה, אלה שהגיעו עם התקף לב, ובעלי כליות פגועות קשות נוטו פחות לקבל את השילוב המלא. בקיצור, הרופאים נטו להיות מוכנים יותר או מסוגלים לרשום את שלוש התרופות לחולים שיראו חזקים יותר ובעלי פחות סיבוכים רפואיים, וזהיריים יותר בחולים חלשים שעשויים לא לסבול תופעות לוואי.
מה קרה אחרי שחרור המטופלים
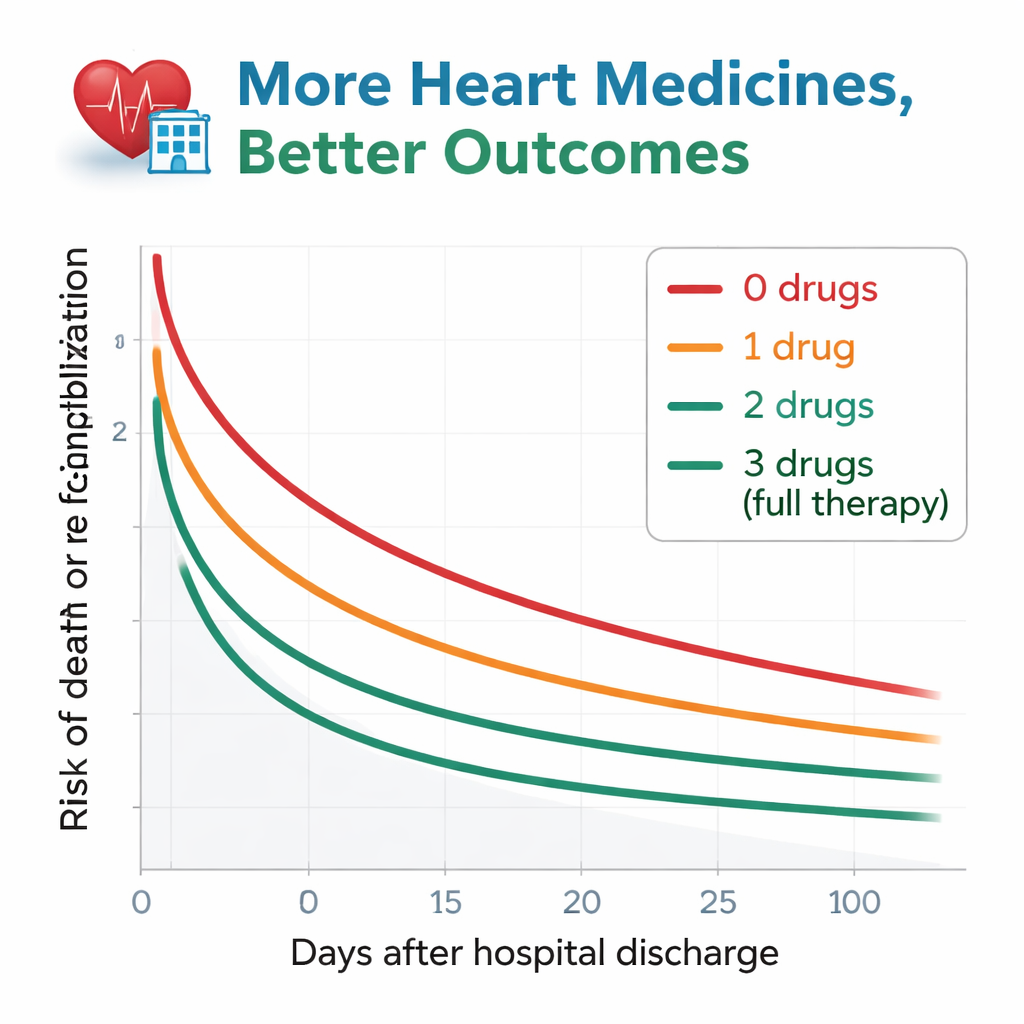
החוקרים עקבו אחר המטופלים כמשך כשנה לאחר השחרור, ועקבו אחרי שני אירועים מרכזיים: מוות מכל סיבה או אשפוז חוזר בגלל החמרת אי ספיקת לב. הדפוס היה בולט. בקרב אלה שלא קיבלו אף אחת מהתרופות המנוהלות לפי ההנחיות, יותר ממחציתם או מתו או נכנסו שוב לבית חולים בתוך שנה. הסיכון ירד במדרגות ככל שמספר סוגי התרופות עלה. מטופלים ששוחררו עם שלוש התרופות הישגו את התוצאות הטובות ביותר, כאשר רק כרבע מהם התמודדו עם מוות או אשפוז חוזר באותה תקופה. גם לאחר התאמה קפדנית לגיל, לתפקוד הכליות, לאנמיה ולמאפייני בריאות נוספים, מטופלים עם אפס או רק אחד מסוגי התרופות נשארו בסיכון גבוה באופן מובהק בהשוואה לאלה עם שלוש התרופות. אלה שהיו על שתי תרופות נשאו סיכון ביניים והיו דומים סטטיסטית לקבוצת הטיפול המלאה.
מדוע עדיין יש מי שנשארים מחוץ לטיפול
המחקר גם מאיר את הסיבות לכך שרבים מהמטופלים אינם מקבלים את השילוב המלא המומלץ. חלק מהסיבות הן רפואיות: לחץ דם נמוך, בעיות כליה או בדיקות דם חריגות עלולות להפוך תרופות מסוימות ללא בטוחות. גיל מבוגר, שבירות וקושי בנטילת כדורים בקביעות משחקים גם הם תפקיד. יש עניינים חברתיים ומערכתיים שמשפיעים, כגון עד כמה הרופאים נוחים עם התרופות האלה, עד כמה ניתן לעקוב אחרי המטופלים לאחר השחרור ואיך הטיפול משתנה מבית חולים לבית חולים. המחברים מדגישים שמי שיצאו מהבית חולים ללא אף אחת משלוש קבוצות התרופות היו קבוצה קטנה אך פגיעה במיוחד שעלולה להיתקל במספר חסמים לטיפול.
מה המשמעות עבור מטופלים ובני משפחה
לאנשים החיים עם אי ספיקת לב ובני משפחותיהם, המסר ברור: כאשר זה בטוח מבחינה רפואית, נטילה של יותר מהתרופות המוכחות לאי ספיקת לב נראית כמגנה מפני מוות וחזרה לאשפוז. מחקר זה אינו יכול להוכיח סיבה ותוצאה, כיוון שהחולים החמורים ביותר היו גם הפחות סבירים לקבל טיפול מלא. עם זאת, ביותר מאלפיים מקרים מהעולם האמיתי, אלה ששוחררו עם שלוש קבוצות התרופות עמדו בעקביות על תוצאות טובות יותר במהלך השנה שלאחר מכן. שיחה עם רופאים ואחיות על אילו תרופות מומלצות, אילו תופעות לוואי יש לצפות להן והאם ניתן להוסיף תרופות בבטחה עשויה לעזור ליותר מטופלים להנות מהיתרונות לתמותה שההנחיות המקלדות מיועדות להעניק.
ציטוט: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
מילות מפתח: אי ספיקת לב, טיפול לפי הנחיות, תרופות לב, שיבה לבית חולים, תוצאים קרדיאלים