Clear Sky Science · fr
Évaluation par tomographie par cohérence optique du segment antérieur (ASOCT) des membranes amniotiques cryoconservées et séchées sous vide utilisées dans la prise en charge des défauts épithéliaux cornéens persistants (DEP)
Pourquoi c’est important pour la santé oculaire
Lorsqu’une égratignure ou un ulcère sur la fenêtre claire de l’œil refuse de guérir, la personne peut souffrir de douleur, de vision floue et même risquer la cécité. Cette étude compare deux façons d’utiliser un « pansement » biologique spécial fabriqué à partir de la membrane amniotique (partie du placenta) pour aider ces plaies cornéennes récalcitrantes à se refermer. Les chercheurs ont également utilisé un scanner oculaire de pointe pour observer en détail la récupération de la surface de l’œil.
Un pansement naturel pour une plaie cornéenne récalcitrante
La surface transparente de l’œil, la cornée, est recouverte d’une fine couche cellulaire qui se répare normalement rapidement après de petites blessures. Chez certaines personnes, cependant, cette couche extérieure se dégrade ou ne repousse pas ; on parle alors de défaut épithélial persistant (DEP). Les DEP peuvent survenir après des infections, des lésions nerveuses, une chirurgie ou d’autres maladies oculaires, et ils augmentent le risque de cicatrisation, d’infection et même de perforation. Les médecins recourent de plus en plus à la transplantation de membrane amniotique, où une mince couche prélevée sur le placenta est déposée sur la cornée endommagée pour favoriser la cicatrisation et réduire l’inflammation.
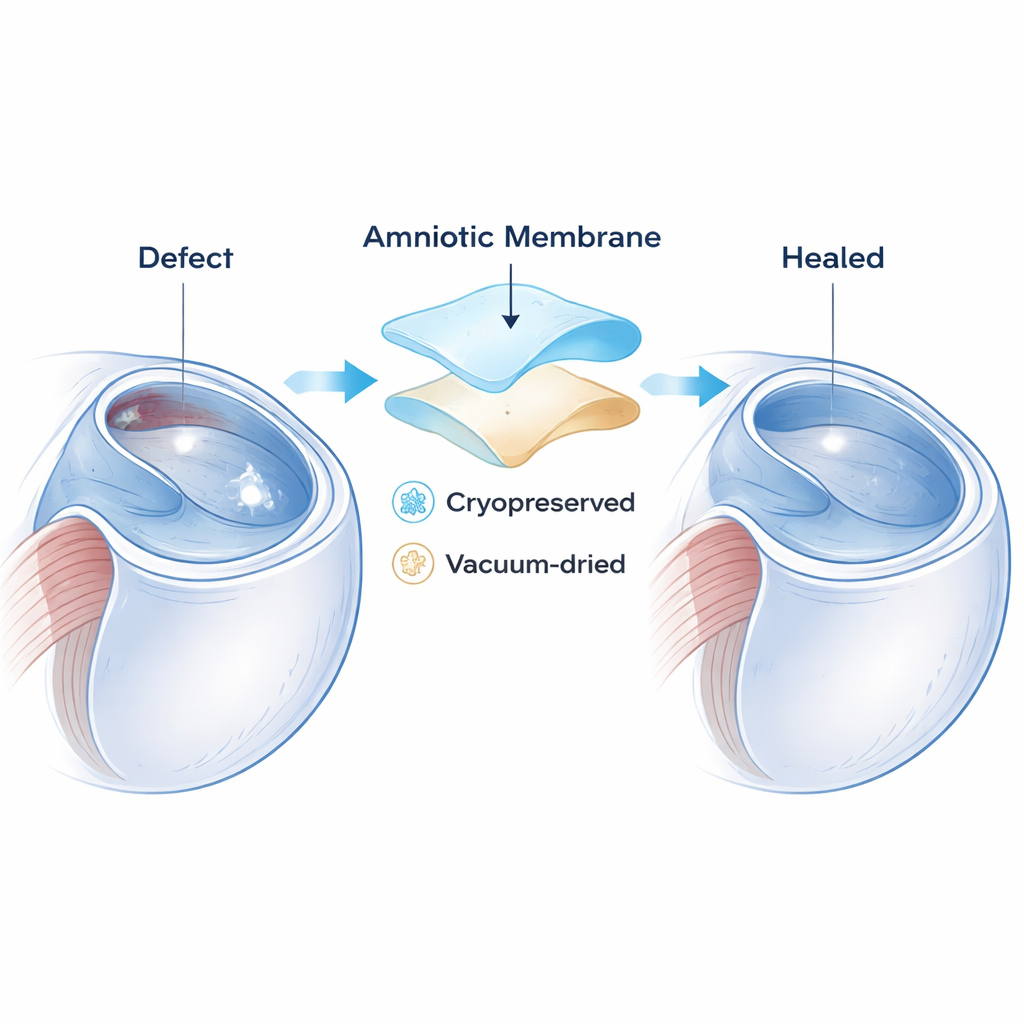
Deux manières de préparer le même tissu réparateur
La membrane amniotique peut être conservée de différentes façons avant d’être utilisée. Une méthode est la cryoconservation, où le tissu est congelé à très basse température pour préserver au mieux ses molécules naturelles. L’autre consiste à sécher le tissu sous vide après ajout de sucres protecteurs ; cela produit un produit stable à température ambiante (commercialement connu sous le nom d’Omnigen) qui peut être stocké et utilisé directement. Les deux versions sont supposées contenir des facteurs de croissance et d’autres substances bénéfiques, mais jusqu’à présent aucune étude n’avait comparé de manière précise leur performance chez des patients atteints de DEP en mesurant réellement les modifications cornéennes au fil du temps.
Observer la cicatrisation en temps réel avec des scans oculaires détaillés
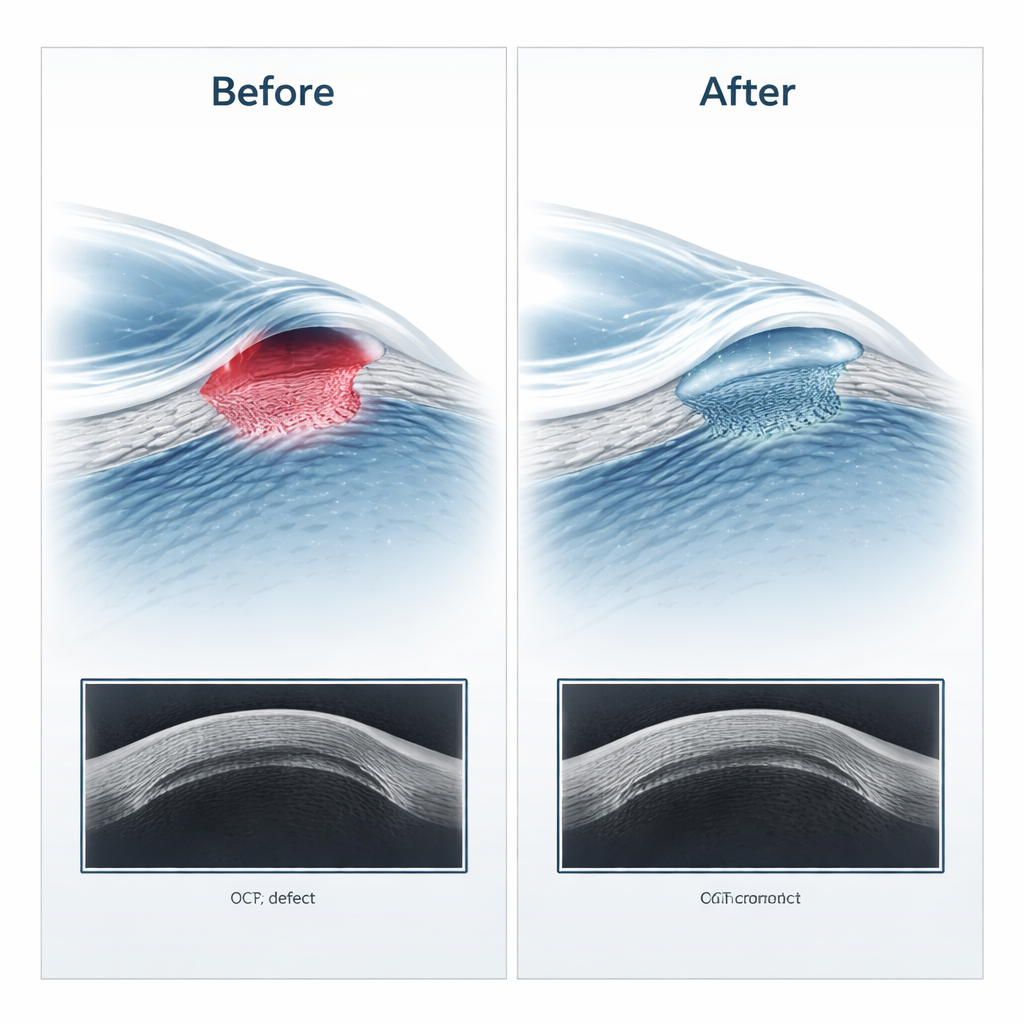
L’équipe a analysé 29 patients pris en charge dans un hôpital ophtalmologique britannique entre 2017 et 2024. Quatorze yeux ont reçu la membrane cryoconservée et 15 la version séchée sous vide. Dans tous les cas, les chirurgiens ont placé plusieurs couches fines de membrane dans l’ulcère de sorte qu’elle agisse comme une greffe comblant le défaut, plutôt que comme un simple pansement temporaire posé sur la surface. Les patients ont été suivis par examens à la lampe à fente, coloration spéciale pour mettre en évidence les défauts résiduels, et tomographie par cohérence optique du segment antérieur (ASOCT) — un scan non contact qui découpe la cornée en coupes transversales haute résolution. Les mesures ont été prises avant la chirurgie, environ une semaine après, puis à trois‑quatre semaines environ, une fois que la surface s’était soit cicatrisée, soit révélée réfractaire.
Cicatrisation similaire, quel que soit le type de membrane
Un peu plus des trois quarts des yeux (22 sur 29) ont guéri avec succès. Le taux de réussite était similaire pour les membranes cryoconservées et séchées sous vide. Chez les yeux qui ont guéri, l’ASOCT a montré que le lit cornéen sous‑jacent est devenu significativement moins œdémateux et épais au fil du temps, reflétant la résolution de l’inflammation et des fluides, tandis que l’épaisseur totale de la cornée — y compris la membrane transplantée — est restée relativement stable une fois la cicatrisation complète. La couche cellulaire la plus externe a retrouvé une épaisseur proche de la normale dans les deux groupes, et aucune différence significative dans les épaisseurs mesurées n’a été observée entre les deux types de membrane à aucun stade. Autrement dit, les deux préparations ont soutenu la réparation cornéenne à un degré similaire.
Ce que cela signifie pour les patients et les cliniques
Pour les patients confrontés à une plaie cornéenne persistante, cette étude suggère que les médecins peuvent choisir soit la membrane amniotique congelée soit la membrane séchée sous vide sans compromettre le potentiel de guérison. Le produit séché présente des avantages pratiques, comme un stockage plus simple et une disponibilité plus rapide, ce qui peut être important dans les hôpitaux chargés ou les régions sans accès facile aux banques de tissus. Le travail souligne également comment l’imagerie oculaire détaillée peut fournir aux cliniciens des informations objectives et chiffrées sur la récupération de la cornée et de la greffe, et pourrait même permettre un suivi à distance fondé sur l’image à l’avenir. Globalement, le message est rassurant : les deux formes de ce pansement oculaire naturel semblent également efficaces pour faire refermer les défauts cornéens récalcitrants et protéger la vision.
Citation: ElZawahry, F.O., Rossi, C., Sahay, P. et al. Anterior segment optical coherence tomography (ASOCT) evaluation of cryo-preserved and vacuum dried amniotic membrane used in the management of persistent corneal epithelial defects (PED). Eye Open 2, 8 (2026). https://doi.org/10.1038/s44440-025-00007-3
Mots-clés: membrane amniotique, ulcère cornéen, défaut épithélial persistant, tomographie par cohérence optique, maladie de la surface oculaire