Clear Sky Science · fr
Résultats ajustés sur le risque, à l’échelle de la population, pour l’arrêt cardiaque extra-hospitalier
Pourquoi l’endroit où vous vous effondrez peut influencer vos chances
Lorsque le cœur de quelqu’un s’arrête soudainement en dehors d’un hôpital, chaque seconde compte. Pourtant, aux États-Unis, les chances de survie à ce type de crise peuvent dépendre fortement du lieu de résidence et des hôpitaux qui desservent la communauté. Cette étude examine pourquoi la survie après un arrêt cardiaque extra‑hospitalier varie autant d’une région à l’autre, en se concentrant sur les personnes âgées couvertes par Medicare, et questionne quels types de systèmes de santé offrent les meilleures chances de rentrer chez soi en vie.
Les urgences cardiaques avant l’hôpital
L’arrêt cardiaque extra‑hospitalier survient lorsque le cœur cesse brusquement de battre à domicile, dans la rue ou dans un lieu public. Il est moins fréquent que l’infarctus ou l’AVC mais bien plus mortel, et il exerce une pression énorme sur les secours d’urgence et les hôpitaux. L’American Heart Association a soutenu que les communautés devraient traiter ces événements comme des traumatismes majeurs ou des AVC sévères — des affections pour lesquelles des systèmes régionaux de soins bien organisés ont déjà amélioré la survie. Plutôt que de voir chaque hôpital agir isolément, l’idée est de construire des réseaux de « sauvetage cardiaque » qui relient le 911, les ambulances et les hôpitaux en un système coordonné capable d’assurer des soins rapides et de qualité du trottoir à l’unité de soins intensifs.
Un regard national sur les résultats
Pour évaluer les performances des différentes régions du pays, les chercheurs ont analysé plus de 200 000 arrêts cardiaques survenus chez des patients Medicare en régime fee‑for‑service entre 2013 et 2015, répartis dans 205 régions hospitalières définies empiriquement. Ils ont associé cette immense base de données de réclamations à un registre détaillé d’arrêts cardiaques appelé CARES pour construire un modèle d’ajustement sur le risque — en clair, une méthode pour estimer combien de patients dans chaque région auraient dû survivre en tenant compte de leur âge, de leurs comorbidités et d’autres facteurs. En comparant le nombre de survivants observés au nombre attendu, l’équipe a pu calculer un ratio d’incidence standardisé (SIR) pour chaque région et identifier celles qui performent mieux ou moins bien que prévu.
Régions à la traîne et régions en avance
Les résultats sont saisissants. Globalement, seulement environ 15 % de ces patients âgés ont survécu jusqu’à la sortie de l’hôpital. Environ la moitié des 205 régions présentaient des taux de survie significativement inférieurs aux attentes après ajustement sur le risque, tandis que seules neuf régions faisaient mieux que prévu. Ces régions surperformantes avaient tendance à être moins peuplées, avec une part plus élevée de résidents de 65 ans et plus. Elles comptaient aussi davantage de grands hôpitaux et d’hôpitaux universitaires majeurs, ce qui suggère que des centres de plus grande capacité et des institutions académiques peuvent être mieux équipés pour assurer des soins complexes post‑arrêt cardiaque. À l’inverse, de nombreuses régions densément peuplées étaient à la traîne malgré des ressources apparemment supérieures sur le papier.
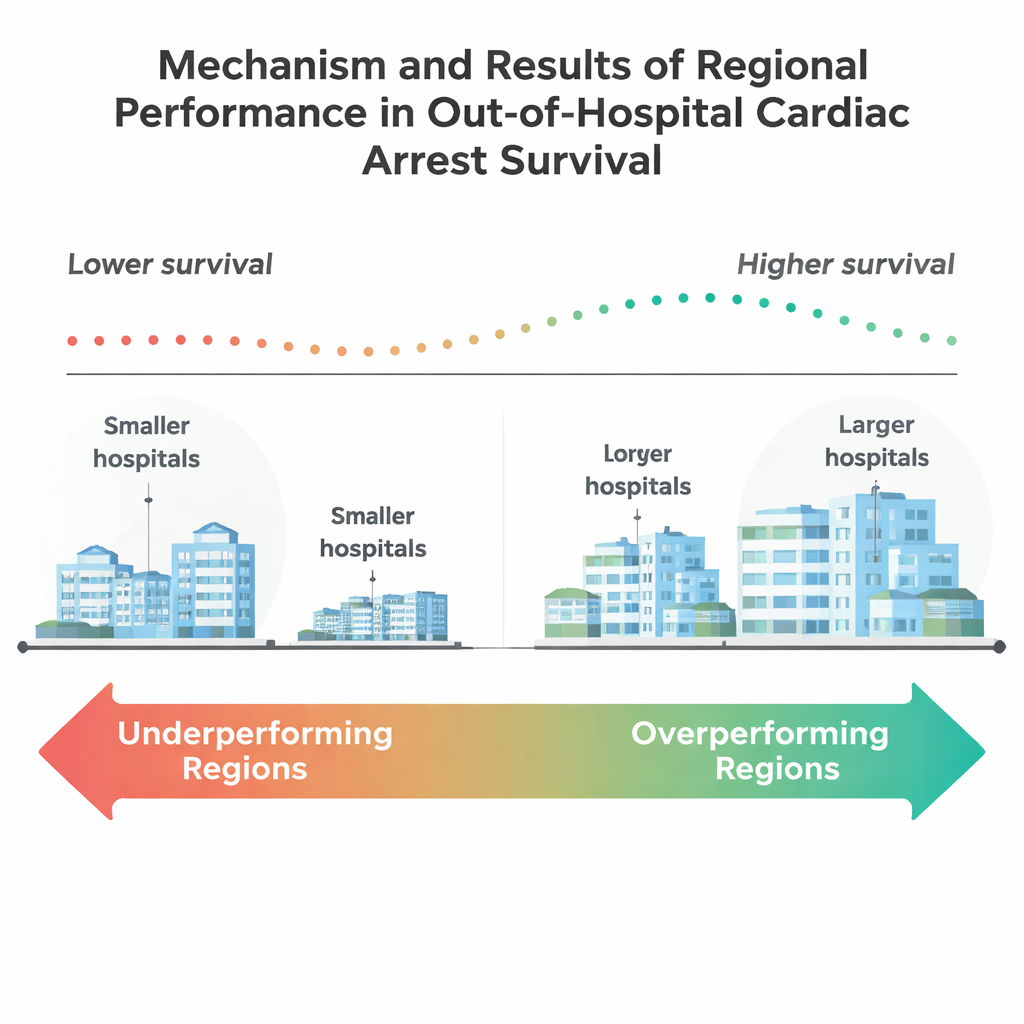
Hôpitaux, communautés et inégalités cachées
En creusant davantage, l’étude montre que la taille des hôpitaux compte : les régions comprenant davantage d’hôpitaux d’au moins 100 lits — et particulièrement celles avec des établissements de 400 lits ou plus — étaient plus susceptibles de surperformer. De façon surprenante, la présence d’un laboratoire de cathétérisme cardiaque, capable de déboucher les artères, n’était pas en elle‑même associée à une meilleure performance régionale. Cela suggère que la survie dépend moins d’un acte technologique isolé que de l’ensemble du système : la façon dont les services d’ambulance, les urgences, les unités de soins intensifs et les services de réadaptation fonctionnent ensemble. L’équipe a aussi relevé d’importantes différences dans la composition des communautés. Les régions surperformantes comptaient des proportions plus élevées de résidents blancs et moins de résidents noirs et hispaniques, ainsi qu’un taux de chômage plus bas et des taux de diplomation au lycée légèrement plus élevés. Ces constats résonnent avec des préoccupations de longue date selon lesquelles la race, l’éducation et les conditions de quartier influencent qui bénéficie le plus des progrès des soins d’urgence.
Ce que ces résultats signifient pour les patients et les décideurs
Pour un non‑spécialiste, le message est simple : la survie après un arrêt cardiaque soudain ne relève pas uniquement du hasard ou de l’état de santé individuel — elle dépend aussi de l’organisation du système de santé local. De nombreuses régions des États‑Unis font pire qu’elles ne le devraient, même après avoir pris en compte la gravité des patients. Renforcer les réseaux régionaux en misant sur de grands hôpitaux capables, des parcours de transfert clairs, une formation standardisée et un soutien communautaire à la RCR et aux soins précoces pourrait aider à réduire ces écarts. Les auteurs préconisent que les décideurs, les assureurs et les systèmes de santé dépassent la logique de l’hôpital isolé et investissent dans des « systèmes de prise en charge des arrêts cardiaques » régionaux, afin que l’endroit où votre cœur s’arrête compte moins et que vos chances de rentrer chez vous augmentent.
Citation: Abbott, E.E., Buckler, D.G., Petrozzo, K. et al. Population-based risk adjusted outcomes for out-of-hospital cardiac arrest. npj Cardiovasc Health 3, 8 (2026). https://doi.org/10.1038/s44325-026-00108-7
Mots-clés: arrêt cardiaque extra-hospitalier, systèmes médicaux d’urgence, disparités régionales de santé, résultats Medicare, centres de réanimation cardiaque