Clear Sky Science · fr
Méta-analyse en réseau pour comparer l’efficacité de trois techniques chirurgicales dans la maladie rhumatismale de la valve mitrale
Pourquoi réparer une valve cardiaque ne se fait pas de manière universelle
Pour des millions de personnes dans le monde, en particulier dans les pays à revenu faible ou intermédiaire, une infection streptococcique de l’enfance peut cicatriser silencieusement le cœur et rétrécir une valve clé, la valve mitrale. Lorsque cette valve devient trop étroite, le cœur peine à éjecter le sang, provoquant essoufflement, fatigue et, ultimement, insuffisance cardiaque. Aujourd’hui, les médecins peuvent ouvrir ou remplacer la valve par plusieurs techniques, mais le choix optimal en termes de sécurité et de bénéfice à long terme reste débattu. Cette étude rassemble des preuves provenant de plus de 15 000 patients pour comparer directement trois procédures principales.
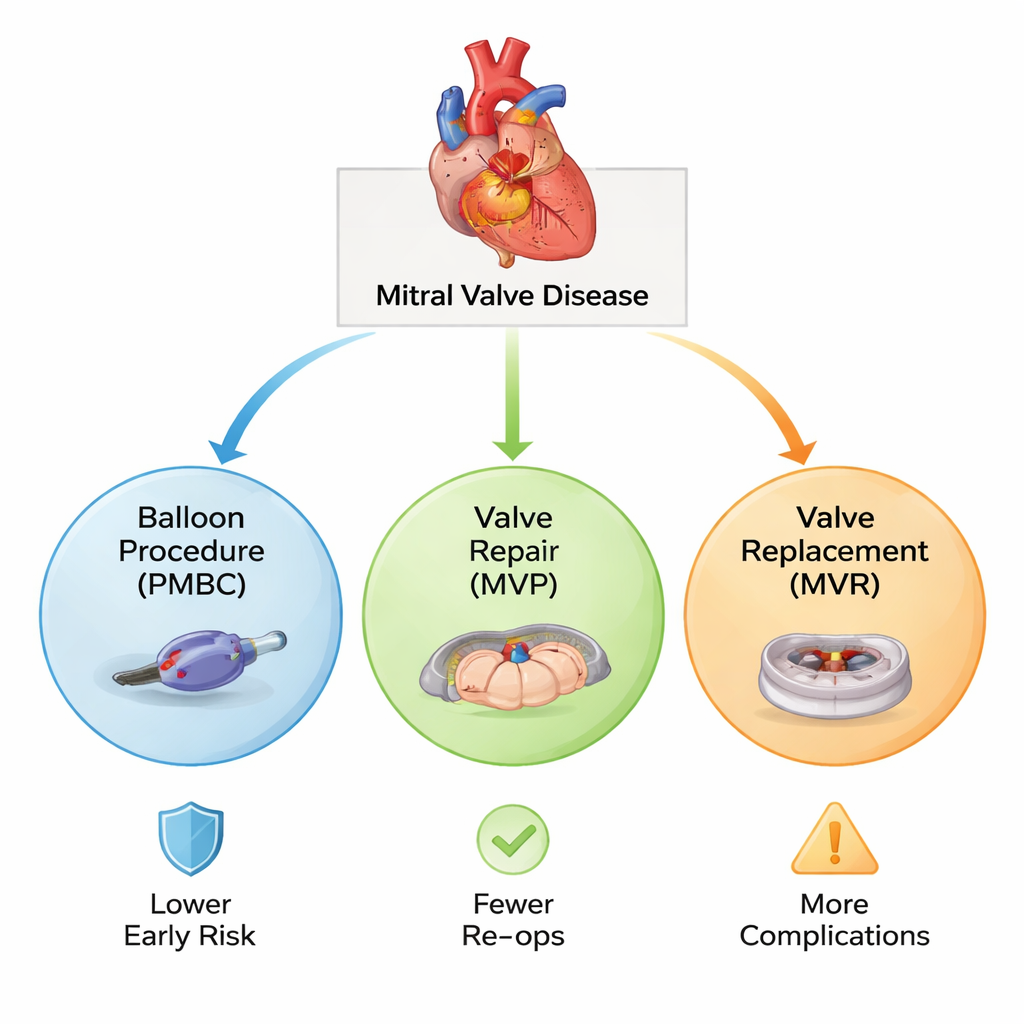
Trois manières différentes d’aborder une valve rétrécie
L’article porte sur la maladie mitrale rhumatismale, dommage causé par une inflammation prolongée après une fièvre rhumatismale. Les auteurs comparent trois traitements. Le premier, la commissurotomie mitrale percutanée par ballonnet (PMBC), est une procédure par cathéter « ballonnet » réalisée via un vaisseau sanguin sans ouverture du thorax. Le second, la valvuloplastie mitrale (MVP), est une opération à cœur ouvert au cours de laquelle les chirurgiens réparent la valve du patient, la remodelant et la renforçant pour améliorer son fonctionnement. Le troisième, le remplacement de la valve mitrale (MVR), retire la valve endommagée et la remplace par une prothèse, soit mécanique (nécessitant des anticoagulants à vie), soit biologique (susceptible de s’user avec le temps). Les recommandations en vigueur placent généralement la PMBC en première intention, la chirurgie n’étant utilisée que lorsque la procédure par cathéter n’est pas appropriée.
Rassembler les preuves du monde entier
Pour aller au‑delà des comparaisons directes, les chercheurs ont réalisé une méta‑analyse en réseau, une méthode statistique qui permet de comparer plusieurs traitements à la fois en utilisant des preuves directes et indirectes. Ils ont examiné près de 10 000 publications scientifiques et inclus finalement 23 études — essais randomisés et cohortes observationnelles — couvrant 15 271 adultes atteints de maladie mitrale rhumatismale. Parmi eux, 894 patients ont subi une PMBC, 2 972 une MVP et 11 405 un MVR. L’équipe a évalué les décès précoces dans les 30 jours suivant l’intervention, les décès et complications pendant le suivi, et la fréquence des procédures valvulaires répétées ultérieures.
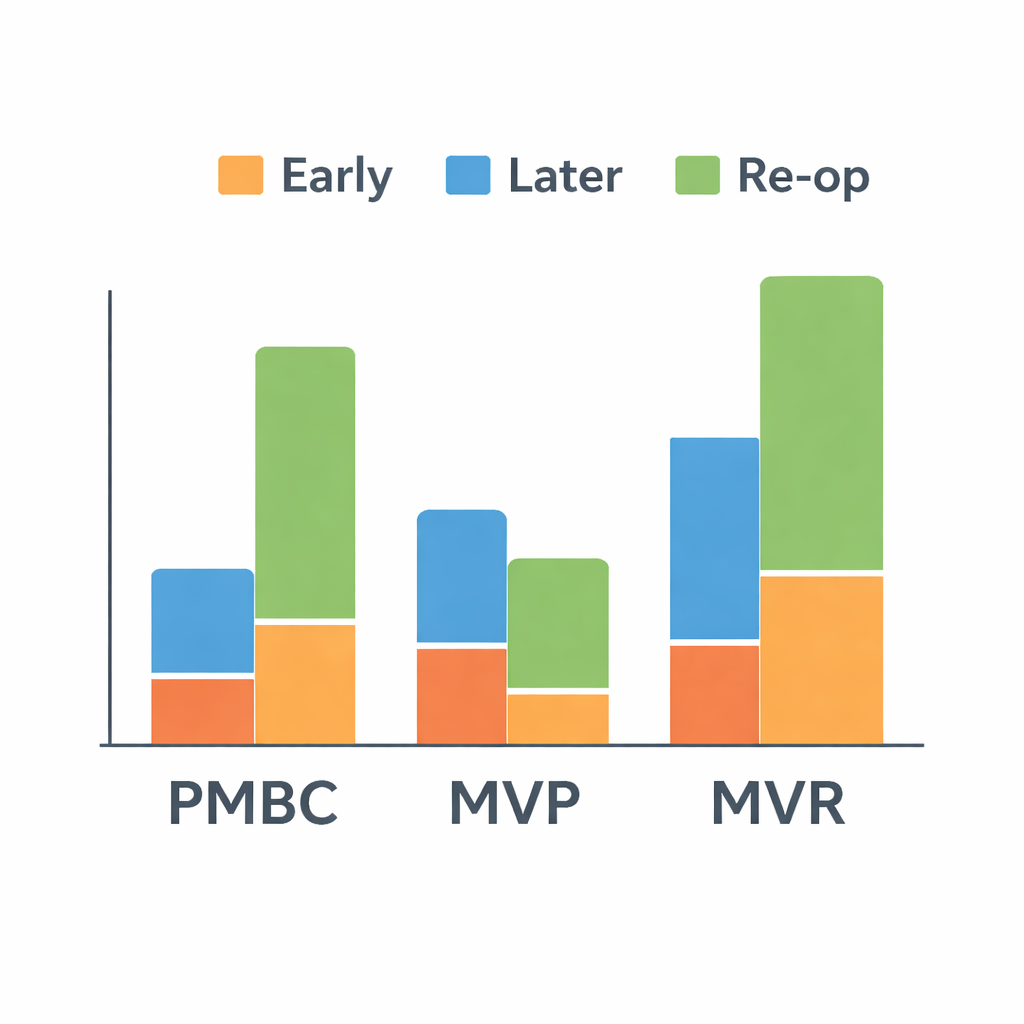
Sécurité à court terme versus durabilité à long terme
L’analyse a mis en évidence des compromis nets. La PMBC, procédure par ballonnet, présentait le risque le plus faible de décès peu après le traitement, probablement parce qu’elle évite une chirurgie majeure. Tant la PMBC que la MVP montraient une meilleure survie précoce que le remplacement valvulaire. À plus long terme, toutefois, la réparation valvulaire (MVP) semblait offrir le meilleur équilibre : les patients ayant subi une MVP étaient moins susceptibles de décéder ou de subir des complications majeures telles que thromboses, saignements ou problèmes valvulaires sévères que ceux ayant reçu une prothèse. En revanche, ils avaient besoin de moins de réinterventions que les patients traités par PMBC, connue pour un risque plus élevé de rétrécissement récidivant de la valve.
Toutes les réparations ne se valent pas
L’étude a aussi examiné plus en détail les techniques de réparation. Certains chirurgiens se limitaient à une simple incision pour assouplir les parties raides de la valve (commissurotomie simple), tandis que d’autres réalisaient une réparation « composite » plus complète pouvant inclure la pose d’un anneau de soutien, le retrait de tissus épaissis et la libération des structures de soutien de la valve. Les patients ayant bénéficié de cette réparation composite plus approfondie présentaient une meilleure survie et moins de complications que ceux dont la valve avait seulement été desserrée, tout en acceptant un risque légèrement plus élevé de réopération par rapport au remplacement complet. Autrement dit, la qualité et l’étendue de la réparation importaient beaucoup pour les résultats des patients.
Ce que cela signifie pour les patients et les médecins
Pour les personnes vivant avec une maladie mitrale rhumatismale, le message de cette étude est que conserver et reconstruire soigneusement la valve naturelle conduit souvent à une meilleure santé à long terme que de la remplacer complètement, à condition que la valve soit adaptée à une réparation complète. Les procédures par ballonnet restent utiles, notamment pour les patients qui ne peuvent pas subir une chirurgie en toute sécurité, mais elles peuvent augmenter la probabilité qu’une chirurgie plus invasive soit nécessaire ultérieurement. Les auteurs suggèrent que, lorsque l’anatomie et l’expertise chirurgicale le permettent, la réparation valvulaire avancée devrait être l’option de choix, le remplacement étant réservé aux cas où la réparation n’est pas faisable. En fin de compte, ils soutiennent que le traitement doit être adapté à chaque patient, idéalement en utilisant des outils d’imagerie modernes pour prédire qui bénéficiera le plus d’une réparation, et appellent à de nouveaux essais cliniques pour confirmer et affiner ces recommandations.
Citation: Liu, C., Jia, Sh., Wang, Mz. et al. Network meta-analysis to compare the efficacies of three surgical techniques in rheumatic mitral valve disease. npj Cardiovasc Health 3, 6 (2026). https://doi.org/10.1038/s44325-026-00106-9
Mots-clés: cardiopathie rhumatismale, réparation de la valve mitrale, valvotomie par ballonnet, remplacement valvulaire, résultats chirurgie cardiaque