Clear Sky Science · fr
Revue narrative des effets des apolipoprotéines sur les plaques coronaires athéroscléreuses
Pourquoi les graisses dans votre sang comptent toujours
Les infarctus et les AVC commencent souvent par des modifications silencieuses des vaisseaux qui irriguent le cœur. Cet article va au‑delà du cholestérol « bon » et « mauvais » pour s’intéresser aux coques protéiques qui transportent les lipides dans le sang, appelées apolipoprotéines. En suivant comment quatre de ces protéines influencent la croissance, la composition et le traitement des plaques coronaires — ces dépôts graisseux qui bouchent les artères cardiaques — les auteurs expliquent pourquoi certaines personnes restent à haut risque de maladie cardiaque même quand leurs chiffres de cholestérol semblent idéaux.
Les acteurs cachés qui accompagnent le cholestérol
La plupart d’entre nous connaissent le LDL et le HDL, mais chacune de ces particules est entourée d’une ou plusieurs apolipoprotéines qui déterminent en grande partie sa destination et sa dangerosité. Cette revue se concentre sur quatre types clés : l’apolipoproteine(a), l’apolipoprotéine A‑I, l’apolipoprotéine B et l’apolipoprotéine C‑III. Ensemble, elles régulent l’assemblage des particules lipidiques, leur durée de circulation et leur capacité à pénétrer et endommager la paroi artérielle. Les outils d’imagerie modernes — échographie intravasculaire, scans optiques à haute résolution et angiographie par scanner — permettent désormais aux cliniciens de voir non seulement le degré de rétrécissement d’une artère, mais aussi si les plaques sont molles et susceptibles de se rompre ou denses et calcifiées. 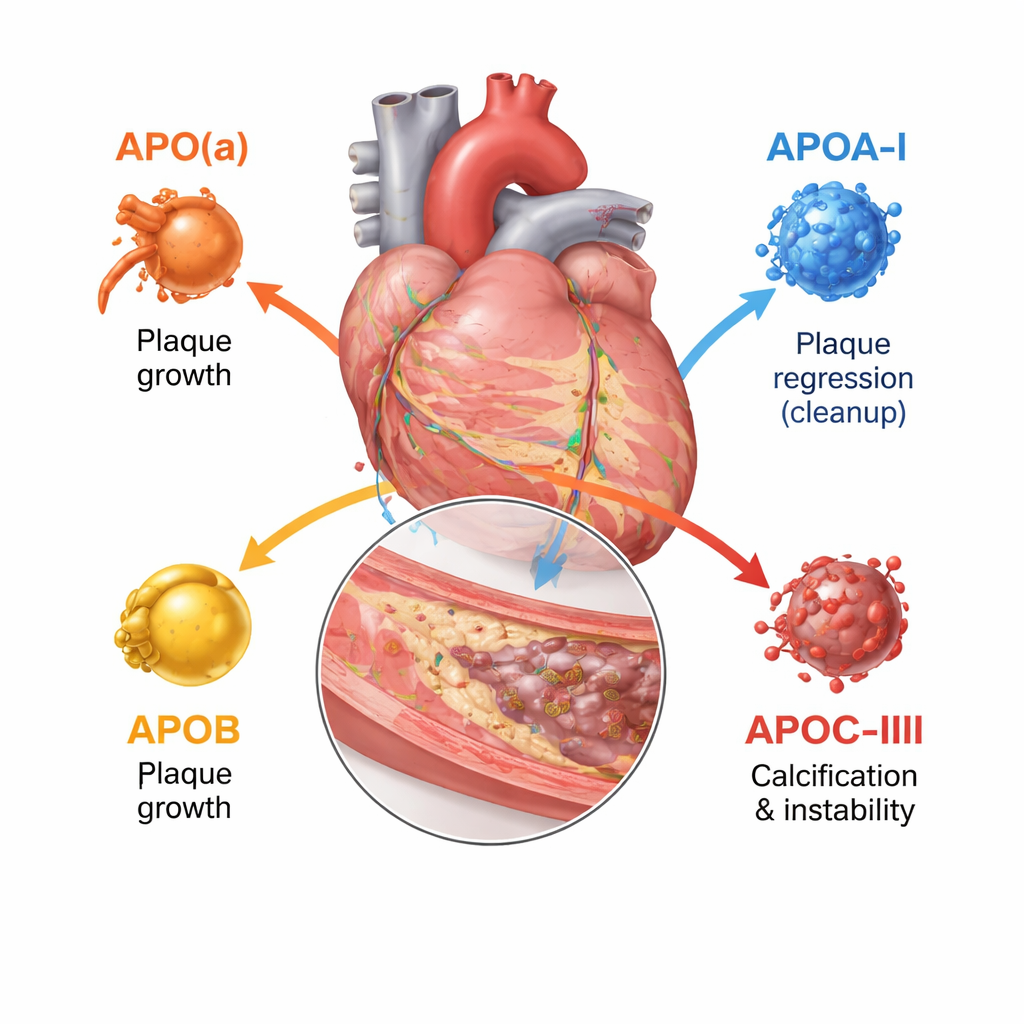
Comment quatre protéines façonnent les plaques dangereuses
L’apolipoprotéine B se trouve sur chaque particule de type LDL et assimilées et permet en pratique de compter le nombre de particules athérogènes — responsables de l’obstruction artérielle — dans le sang. Plus une personne a de particules porteuses d’ApoB et plus elles circulent longtemps, plus la charge globale de plaque coronarienne est élevée. Les études d’imagerie intra‑coronaires montrent que des niveaux plus élevés d’ApoB s’accompagnent de plaques plus volumineuses, de lésions plus longues, de noyaux nécrotiques plus étendus et de dépôts calciques stabilisants moins nombreux. En revanche, l’apolipoprotéine A‑I, principale protéine du HDL, aide à extraire le cholestérol des cellules de la plaque et à le transporter vers le foie. Une activité fonctionnelle plus élevée d’ApoA‑I et un rapport favorable entre le cholestérol HDL et l’ApoA‑I sont associés à une croissance plus lente des plaques et à une structure plus fibreuse et stable, bien qu’une simple élévation du cholestérol HDL dans le sang n’ait pas entraîné une diminution des événements cliniques.
Une protéine de risque particulière et un promoteur de durcissement
L’apolipoprotéine(a) forme une particule appelée lipoprotéine(a), ou Lp(a), lorsqu’elle se fixe à un noyau de type LDL. Lp(a) est quasi intégralement déterminée génétiquement et généralement peu influencée par l’alimentation. Des études d’imagerie portant sur des milliers de patients montrent que les personnes ayant un Lp(a) élevé présentent davantage de plaques au total, plus de régions riches en lipides de faible densité et plus de plaques focales « à haut risque » susceptibles de se rompre, même lorsque le cholestérol LDL est déjà traité de façon agressive. La revue conclut que le Lp(a) représente un important « risque résiduel » que les thérapies standards hypocholestérolémiantes n’éliminent pas entièrement. L’apolipoprotéine C‑III, principalement présente sur les particules riches en triglycérides, ralentit leur clairance et stimule l’inflammation. Les personnes ayant des taux plus élevés d’ApoC‑III présentent davantage de calcifications coronaires et des nodules calcifiés plus complexes au sein des plaques, des caractéristiques associées à une maladie avancée et au durcissement des artères.
De nouveaux médicaments ciblant les bons mécanismes
Parce que ces protéines reflètent le risque de façon plus précise que le cholestérol seul, elles deviennent des cibles médicamenteuses directes. Pour Lp(a), plusieurs médicaments injectables à visée génétique — oligonucléotides antisens et ARN interférents — peuvent réduire les niveaux de 80 à 95 % dans des essais précoces, et un comprimé qui bloque l’assemblage de la particule montre lui aussi des réductions importantes. Pour ApoC‑III, des thérapies récemment approuvées peuvent abaisser fortement les triglycérides et l’ApoC‑III lui‑même, et des données initiales suggèrent qu’elles pourraient réduire la pancréatite et modifier la calcification des plaques. 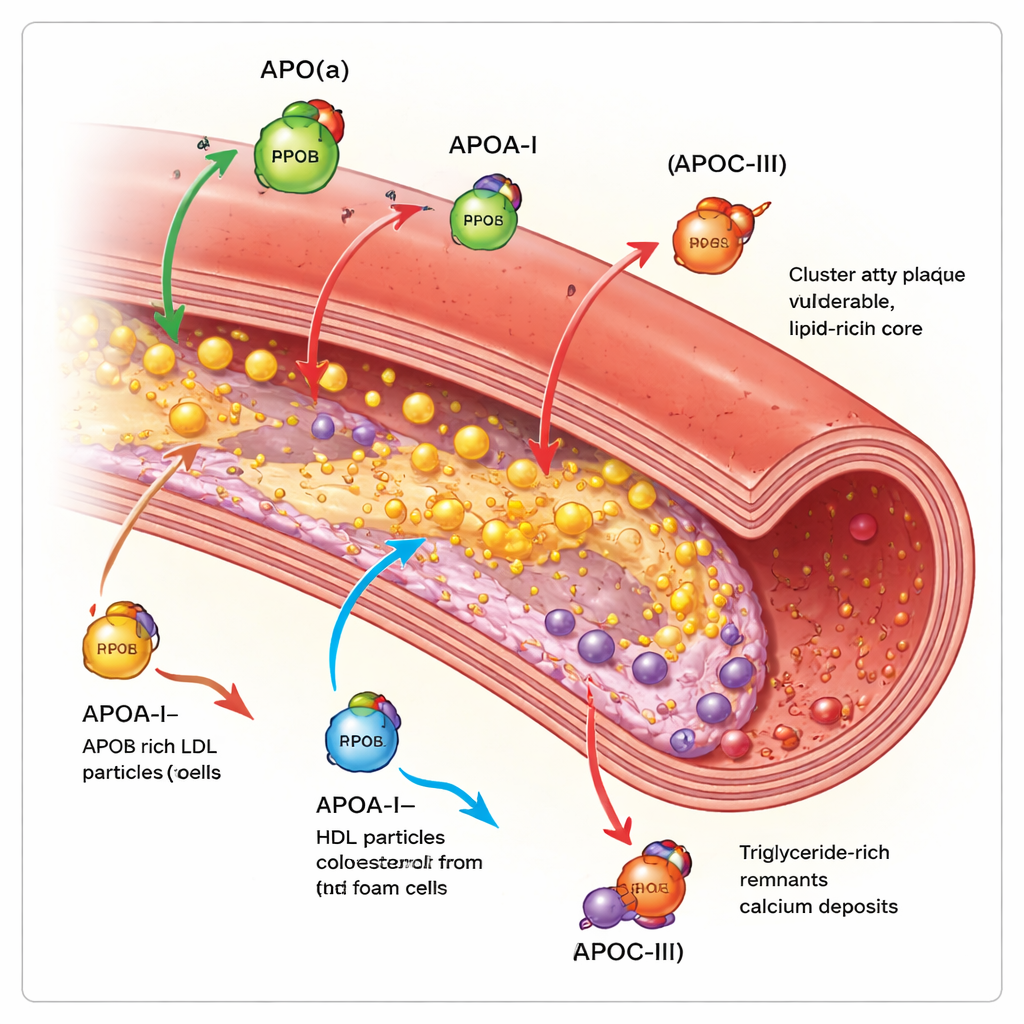
Ce que cela signifie pour la protection de votre cœur
En termes simples, cette revue soutient que le risque d’infarctus ne se décide pas uniquement par les taux de cholestérol, mais par le mélange et le comportement des particules protéinées qui transportent ce cholestérol. L’ApoB reflète combien de particules « mauvaises » bombardent la paroi artérielle, l’ApoA‑I témoigne du système qui évacue le cholestérol, le Lp(a) ajoute un risque génétiquement déterminé supplémentaire, et l’ApoC‑III favorise des plaques durcies et inflammatoires. Les médicaments émergents qui réduisent spécifiquement le Lp(a) et l’ApoC‑III, ainsi qu’un usage plus précis de l’ApoB et de l’ApoA‑I dans les bilans courants, pourraient permettre aux médecins d’adapter la prévention à la biologie des plaques de chaque patient, révélant un risque caché que les bilans lipidiques standards ne détectent pas.
Citation: Fukase, T., Dohi, T. A narrative review of impacts of apolipoproteins on atherosclerotic coronary plaques. npj Cardiovasc Health 3, 4 (2026). https://doi.org/10.1038/s44325-026-00104-x
Mots-clés: lipoprotéine(a), apolipoprotéine B, apolipoprotéine A‑I, apolipoprotéine C‑III, imagerie des plaques coronaires