Clear Sky Science · fr
Modèle neurocognitif hiérarchique de la comorbidité externalisante et internalisante
Pourquoi cerveau et comportement vont de pair
Beaucoup de personnes vivent avec plusieurs problèmes de santé mentale simultanément — par exemple, un adolescent peut avoir à la fois des difficultés d’attention et de l’anxiété. Ce chevauchement, appelé comorbidité, peut compliquer le diagnostic et réduire l’efficacité des traitements. Cette étude a suivi des milliers de jeunes sur une décennie et a utilisé des scanners cérébraux et des données génétiques pour poser une question simple mais puissante : existe-t-il des schémas de câblage cérébral communs qui expliquent pourquoi des problèmes extériorisés et des sentiments anxieux ou dépressifs ont si souvent tendance à apparaître ensemble ?
Deux grandes voies de souffrance mentale
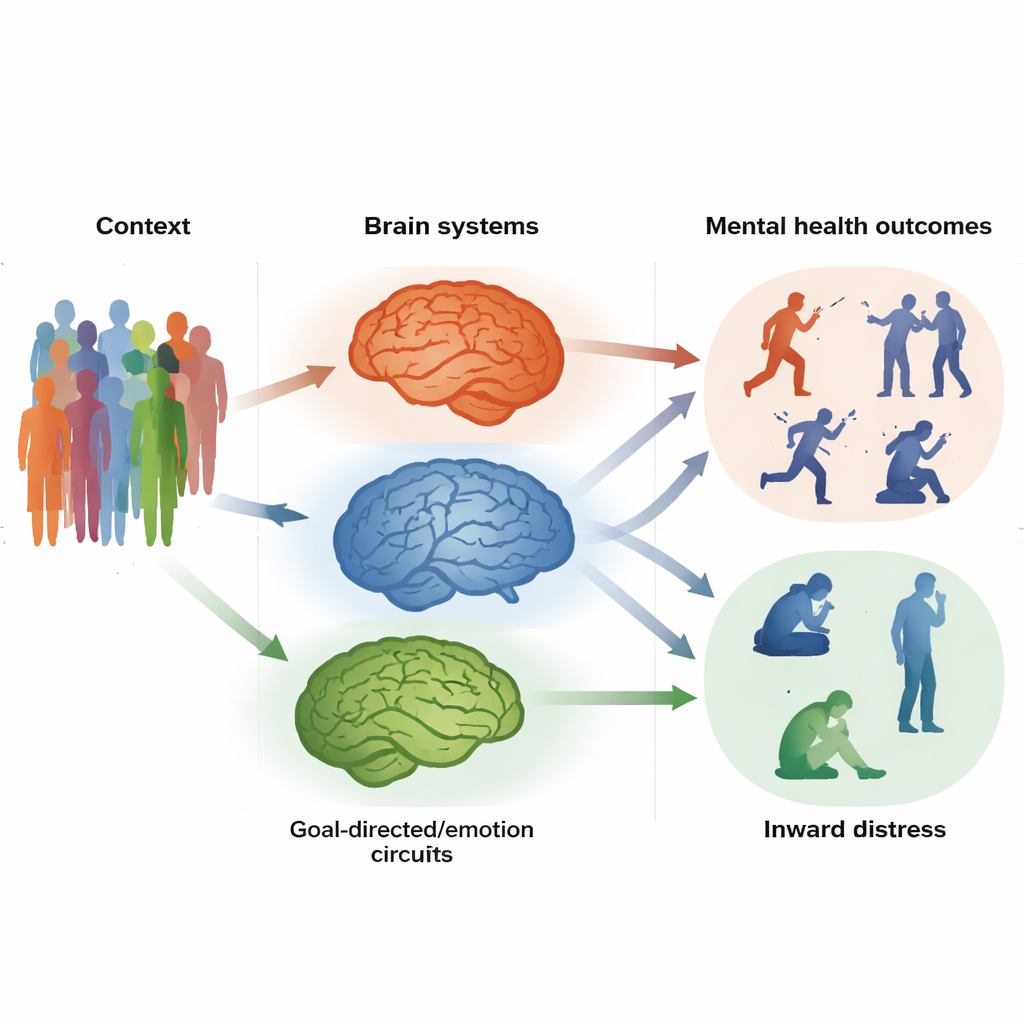
Les psychologues regroupent souvent les symptômes de santé mentale en deux grandes familles. La première est « externalisante », qui inclut l’exhibition de comportements, l’impulsivité, l’agressivité et la transgression des règles. La seconde est « internalisante », qui concerne l’inquiétude, la tristesse, la peur et le retrait. Plutôt que de se concentrer sur des diagnostics individuels, les chercheurs ont examiné ces familles de problèmes chez des adolescents issus d’une large étude européenne. Ils ont effectué des scans cérébraux pendant des tâches impliquant l’arrêt d’une action et l’anticipation de récompenses, et les participants ont rempli des questionnaires détaillés sur leurs émotions et leurs comportements. En entraînant des modèles prédictifs, l’équipe a cherché quels patterns de communication entre régions cérébrales prédisent différents types de symptômes.
Schémas cérébraux cachés derrière les comportements extérieurs
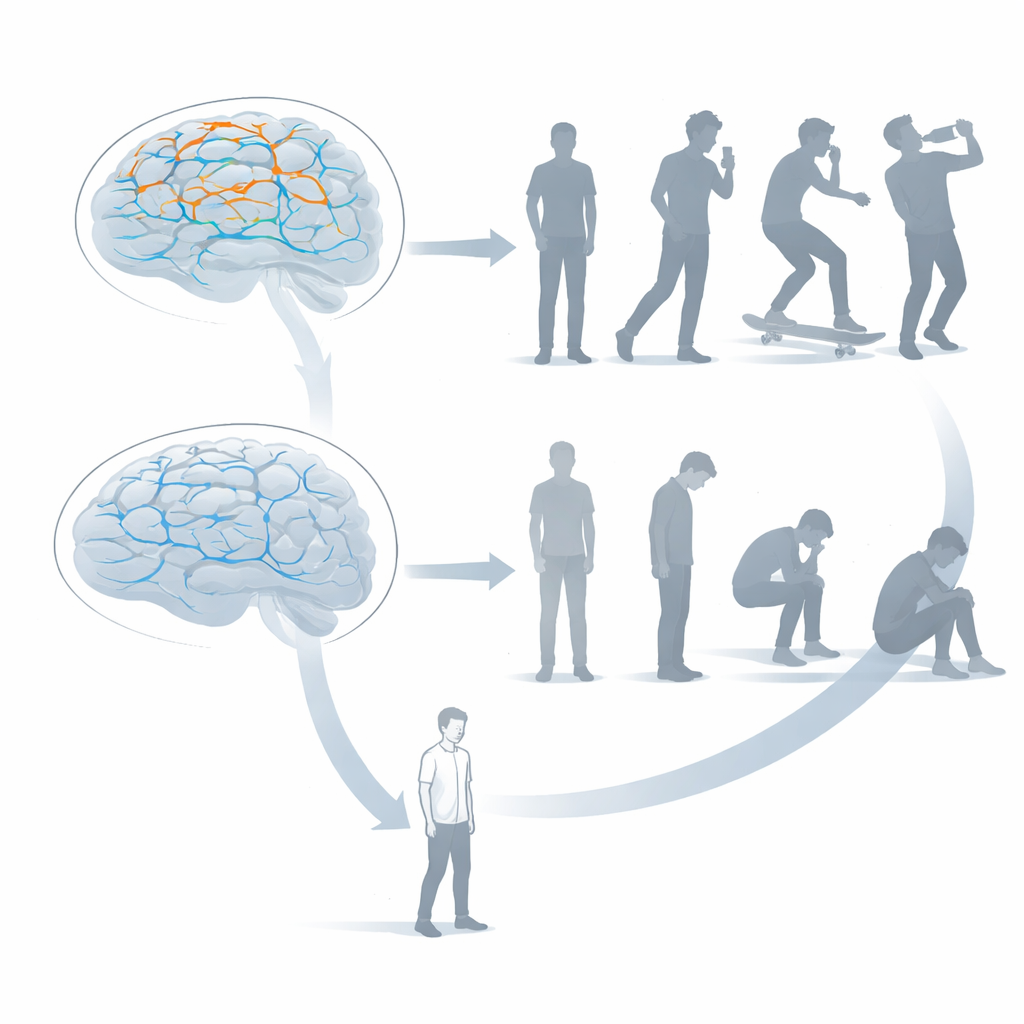
Les analyses ont révélé un facteur cérébral distinct « externalisant » — un ensemble de connexions qui avaient tendance à être plus fortes chez les jeunes présentant des comportements plus impulsifs et perturbateurs. Ces connexions reliaient des zones impliquées dans la perception du monde extérieur et la planification des mouvements, y compris des régions motrices et un nœud clé appelé cortex cingulaire moyen. En termes simples, les circuits qui préparent le corps à agir communiquaient excessivement entre eux. Les adolescents avec des scores plus élevés sur ce facteur présentaient non seulement davantage de symptômes externalisants à 14 ans, mais ce même pattern de connectivité prédisait aussi des problèmes similaires des années plus tard et dans d’autres groupes, y compris chez des enfants atteints de trouble du déficit de l’attention/hyperactivité, d’autisme et de trouble lié à l’usage d’alcool. Cela suggère qu’un « circuit d’impulsivité » partagé peut sous-tendre de nombreuses difficultés extériorisées.
Des circuits apaisés derrière la détresse intérieure
Un second facteur cérébral, contrastant et « internalisant », est apparu lorsque l’équipe a examiné des symptômes comme l’anxiété, la dépression, les phobies et les troubles alimentaires. Ici, le pattern caractéristique était une communication affaiblie entre des régions des centres décisionnels et d’évaluation du cerveau, y compris le cortex ventromédial préfrontal, l’orbito-frontal et le caudé. Ces régions nous aident à peser les options, apprendre des retours et orienter notre comportement vers des objectifs à long terme. Lorsque leurs connexions étaient moins synchronisées, les adolescents signalaient davantage de détresse intérieure et des traits de personnalité tels qu’un niveau élevé de névrosisme et une pensée négative persistante. Ce facteur annonçait aussi des problèmes internalisants ultérieurs et apparaissait chez des adultes souffrant de dépression majeure. Au quotidien, les systèmes de « fixation d’objectifs » et de « guidage émotionnel » semblaient sous-alimentés.
Un système de contrôle partagé, deux circuits vulnérables
Des travaux antérieurs du même groupe avaient identifié un facteur cérébral plus général lié à une large gamme de symptômes de santé mentale : un réseau hyperactif impliqué dans le contrôle exécutif, le genre de « gendarme » mental qui nous aide à nous concentrer, planifier et retenir des impulsions inadaptées. En rassemblant les pièces, les chercheurs proposent un modèle en couches qu’ils appellent NeuroHiP. Au sommet se trouve cette inefficacité générale des circuits de contrôle, augmentant la vulnérabilité globale aux difficultés mentales. En dessous se trouvent deux couches plus spécifiques : un circuit d’impulsivité surconnecté qui favorise des actions rapides et mal retenues, et un circuit orienté vers les objectifs sous-connecté qui rend plus difficile la sortie d’états négatifs et la poursuite de comportements utiles. L’équilibre entre ces couches pourrait déterminer si les difficultés d’une personne se manifestent davantage à l’extérieur ou restent cachées à l’intérieur.
Ce que cela implique pour la prévention et le traitement
En cartographiant le comportement extérieur et les ressentis intérieurs sur des systèmes cérébraux distincts mais chevauchants, ce travail dépasse des étiquettes comme « anxiété » ou « TDAH » pour tendre vers une image de la santé mentale plus informée par la biologie. Les résultats suggèrent que les thérapies pourraient être plus efficaces si elles sont ajustées au profil neuronal sous-jacent d’une personne — par exemple, renforcer les circuits décisionnels orientés vers les objectifs chez ceux enclins à la rumination, ou apaiser les voies motrices et de récompense hyperactives chez ceux qui agissent sans réfléchir. Comme ces patterns cérébraux étaient détectables dès la préadolescence et jusqu’à l’âge adulte, ils pourraient à terme aider les cliniciens à identifier plus tôt les jeunes à risque et à offrir un accompagnement adapté non seulement à leurs symptômes actuels, mais aussi à la manière dont leur cerveau traite le contrôle, les récompenses et les émotions au fil du temps.
Citation: Xie, C., Xiang, S., Zheng, Y. et al. Hierarchical neurocognitive model of externalizing and internalizing comorbidity. Nat. Mental Health 4, 362–376 (2026). https://doi.org/10.1038/s44220-025-00577-2
Mots-clés: santé mentale des adolescents, connectivité cérébrale, troubles externalisants, troubles internalisants, comorbidité psychiatrique