Clear Sky Science · fr
Les activateurs de NRF2 et l’inhibiteur de l’export nucléaire, le selinexor, restreignent les coronavirus en ciblant un réseau impliquant ACE2, TMPRSS2 et XPO1 via un mécanisme indépendant de NRF2
Des médicaments qui apprennent aux cellules à dire « non » aux coronavirus
La plupart des traitements contre les coronavirus visent aujourd’hui le virus lui‑même. Mais les virus sont maîtres de l’adaptation, et de nouveaux variants peuvent rapidement amoindrir l’efficacité de ces médicaments. Cette étude explore une stratégie différente : aider nos propres cellules à devenir moins accueillantes pour des coronavirus dangereux comme le SARS‑CoV‑2 ainsi que pour des souches saisonnières plus bénignes. En modulant la gestion par la cellule de quelques protéines clés qui font office de portiers, les chercheurs montrent que des petites molécules existantes peuvent fortement réduire l’infection dans des modèles en laboratoire, et ce de manière indépendante de la voie antivirale pour laquelle elles étaient initialement réputées.
Un nouvel angle de défense contre les coronavirus
L’équipe s’est concentrée sur des composés connus pour activer un programme de protection cellulaire contrôlé par une protéine nommée NRF2. Ces composés — le 4‑octyl itaconate (4OI), le bardoxolone (BARD) et la sulforaphane (SFN) — ont été testés aux côtés du selinexor (SEL), un médicament qui bloque une protéine de transport appelée XPO1, responsable de l’export de protéines hors du noyau cellulaire. Dans des modèles cellulaires pulmonaires et rénaux, ces quatre médicaments ont réduit les niveaux de SARS‑CoV‑2 sans endommager les cellules. Ils ont également été actifs contre plusieurs variants préoccupants. De façon surprenante, lorsque NRF2 a été supprimé génétiquement, les virus ont en fait mieux répliqué, prouvant que NRF2 est naturellement protecteur — mais les médicaments ont quand même conservé une forte activité antivirale, montrant que leur effet provient d’une autre voie. 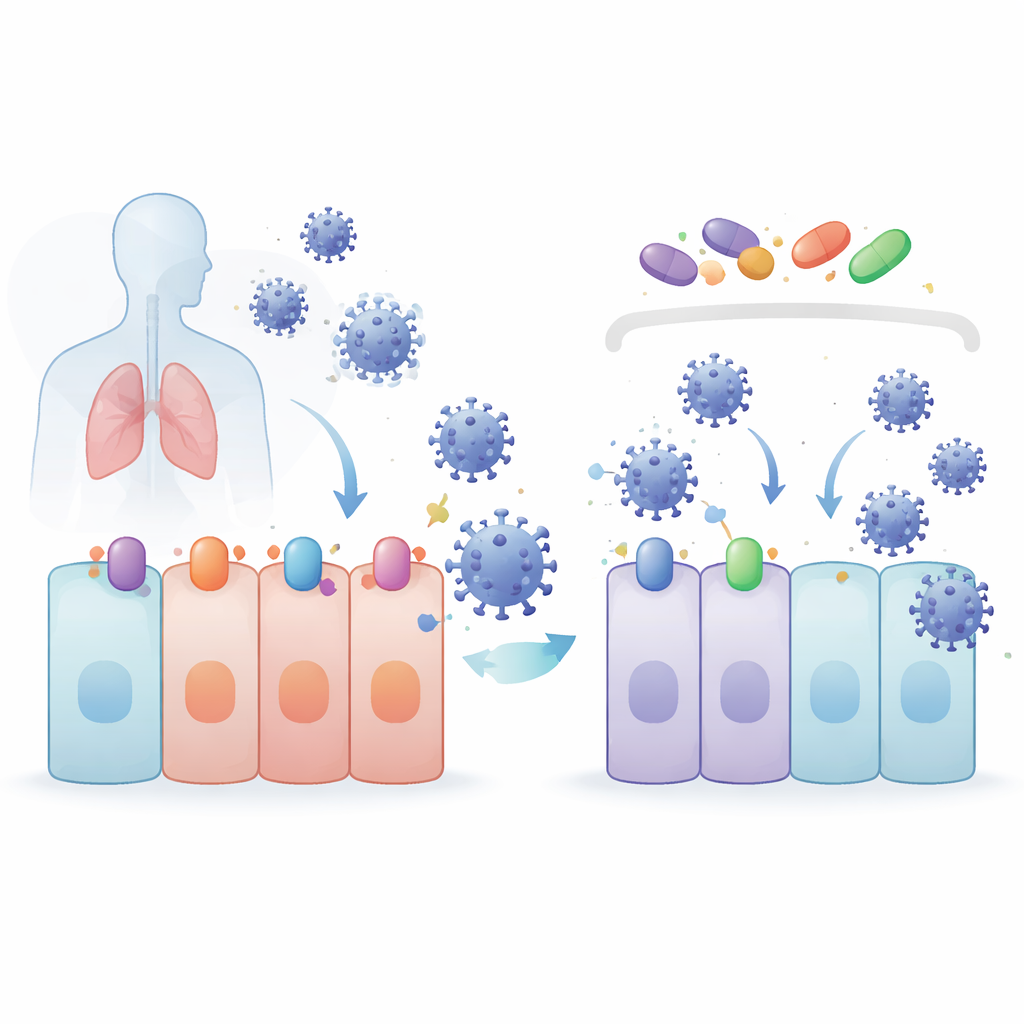
Fermer la porte d’entrée du virus
Les coronavirus initient l’infection en se fixant sur des protéines réceptrices à la surface cellulaire. Pour le SARS‑CoV‑2 et ses proches parents, la porte principale est ACE2, aidée par une enzyme coupeuse appelée TMPRSS2. La protéine d’export XPO1 semble également faciliter l’infection. Les chercheurs ont constaté que 4OI, BARD, SFN et SEL réduisaient tous les quantités d’ACE2, TMPRSS2 et XPO1 dans des cellules pulmonaires humaines. Le 4OI et le SEL étaient particulièrement puissants lorsqu’ils étaient présents avant l’infection, et ils bloquaient l’entrée de particules virales pseudo‑typées recouvertes de la protéine Spike du coronavirus. Autrement dit, ces médicaments ne se contentent pas de ralentir le virus après son entrée — ils contribuent à supprimer les serrures et poignées dont le virus a besoin pour ouvrir la porte dès le départ.
Comment les cellules démantèlent les aides virales clés
En approfondissant, l’équipe a montré que le 4OI accélère la dégradation de la protéine ACE2. Dans des conditions normales, ACE2 persiste pendant de nombreuses heures ; avec le 4OI, elle disparaît de la surface cellulaire en une fraction de ce temps. Cette destruction nécessite deux marqueurs cellulaires, NEDD4L et MDM2, qui apposent des drapeaux moléculaires « à éliminer » sur les protéines. Bloquer ces marqueurs affaiblissait la capacité du 4OI à éliminer ACE2. De façon surprenante, la machinerie usuelle de dégradation protéique, le protéasome, n’était pas la voie principale. Au contraire, ACE2 était dirigée vers le système de recyclage et d’élimination de la cellule, le lysosome. Les médicaments réduisaient aussi l’expression des gènes ACE2 et XPO1, en partie en diminuant l’activation de STAT3, une protéine qui favorise normalement la lecture du gène ACE2. 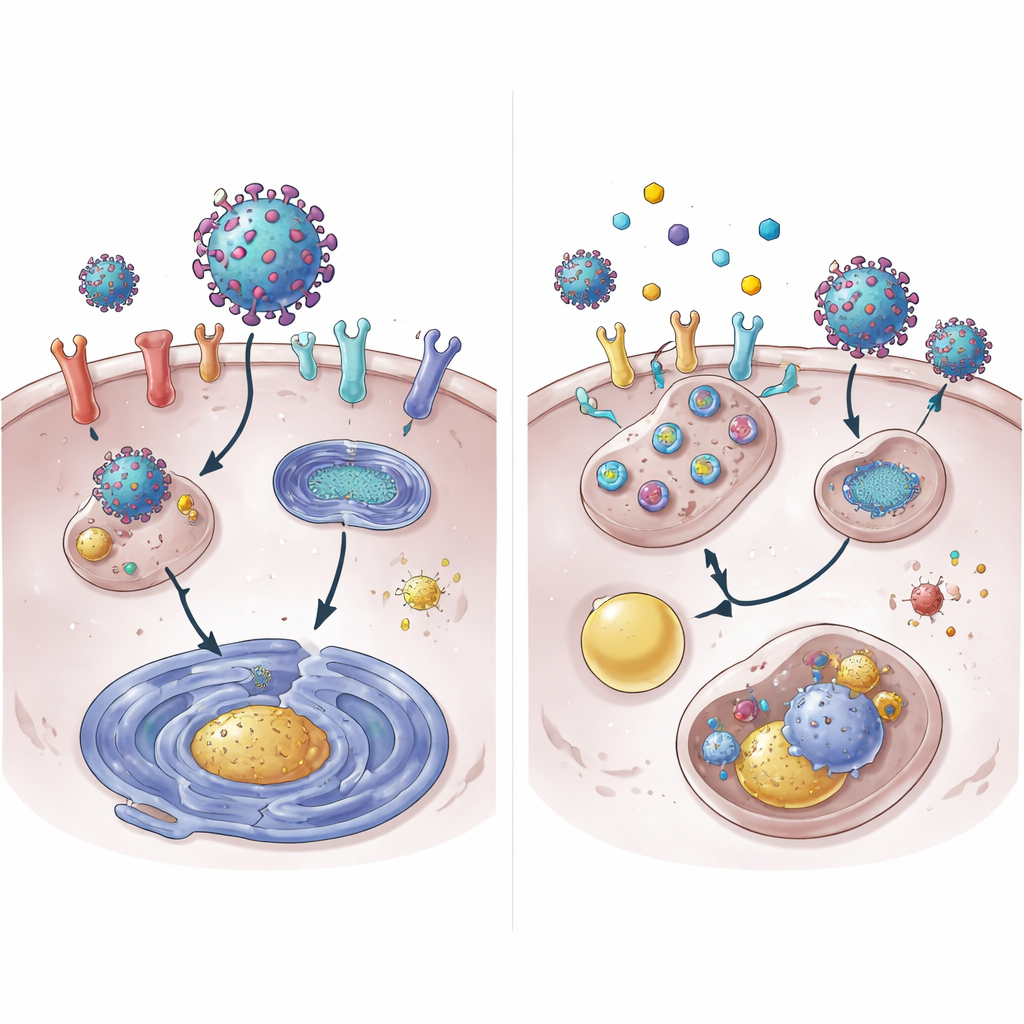
Coronavirus saisonniers et le lien avec XPO1
Les scientifiques se sont ensuite intéressés à hCoV‑229E, un coronavirus saisonnier qui provoque habituellement des rhumes bénins mais peut être dangereux chez les personnes immunodéprimées. En utilisant des virus modifiés pour s’illuminer lors de leur réplication, ils ont montré que les quatre composés supprimaient fortement 229E dans des cellules pulmonaires et endothéliales, même en l’absence de NRF2. Contrairement au SARS‑CoV‑2, ce virus utilise un récepteur différent, ANPEP, que les médicaments n’affectaient pas. Leur impact corrélait en revanche étroitement avec leur capacité à réduire XPO1. L’abaissement de XPO1 lui‑même diminuait fortement la réplication de 229E, et l’effet du selinexor disparaissait presque dans ces cellules appauvries en XPO1. Ce classement — SEL le plus dépendant de XPO1, BARD le moins — suggère que chaque composé a un mélange légèrement différent de cibles, avec XPO1 comme nœud central de nombre de leurs actions antivirales.
Ce que cela pourrait signifier pour des traitements futurs
Pour le grand public, le message clé est qu’il est possible de combattre les coronavirus non seulement en attaquant le virus, mais aussi en reconfigurant doucement nos propres cellules pour les rendre plus difficiles à infecter. Dans des cellules humaines cultivées, les composés étudiés ont supprimé des points d’ancrage cruciaux et des voies d’aide sur lesquelles le SARS‑CoV‑2 et un coronavirus du rhume commun comptent, et ce en grande partie sans la voie NRF2 qui les avait d’abord rendus intéressants. Bien que ces résultats restent précliniques et ne se traduisent pas encore directement en traitements, ils mettent en évidence une piste prometteuse : des médicaments qui réduisent simultanément l’entrée virale, atténuent l’inflammation nocive et protègent les tissus en ciblant un réseau commun de protéines hôtes telles qu’ACE2, TMPRSS2 et XPO1.
Citation: Waqas, F.H., Silva da Costa, L., Zapatero-Belinchón, F.J. et al. NRF2 activators and the inhibitor of nuclear export, selinexor, restrict coronaviruses by targeting a network involving ACE2, TMPRSS2, and XPO1 through an NRF2-independent mechanism. Commun Biol 9, 384 (2026). https://doi.org/10.1038/s42003-026-09724-6
Mots-clés: antiviraux dirigés contre l’hôte, entrée des coronavirus, ACE2 et TMPRSS2, activateurs de NRF2, inhibition de XPO1