Clear Sky Science · fr
La protéine tau est nécessaire à la dysfonction de la barrière hémato‑encéphalique induite par Pseudomonas aeruginosa
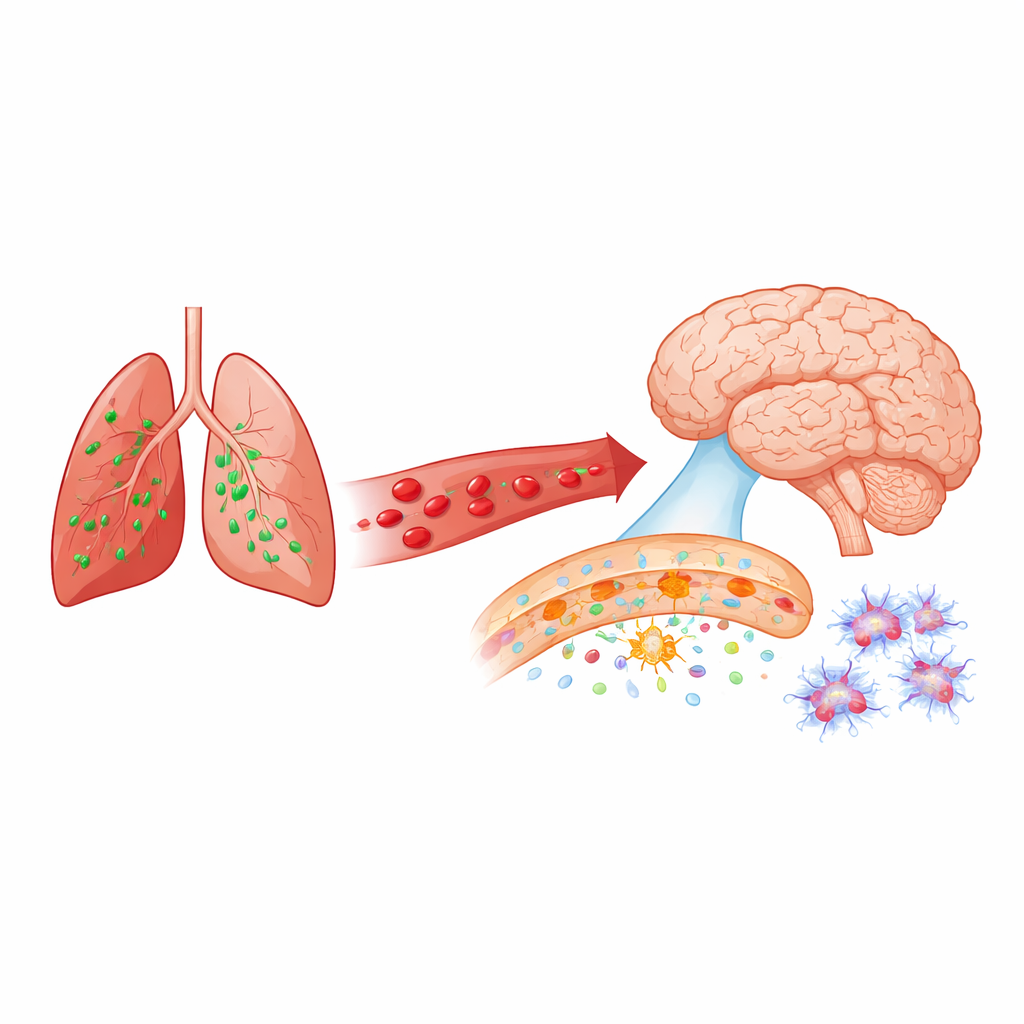
Quand les infections pulmonaires atteignent le cerveau
La pneumonie est généralement considérée comme une maladie des poumons, mais de nombreuses personnes qui survivent à des infections pulmonaires graves éprouvent ensuite des troubles de la mémoire et des capacités cognitives, voire développent une démence. Cette étude pose une question apparemment simple mais aux conséquences importantes : comment une infection pulmonaire peut‑elle, en peu de temps, perturber la barrière protectrice du cerveau et préparer le terrain à des atteintes durables ? En se focalisant sur une protéine appelée tau — surtout connue par les recherches sur la maladie d’Alzheimer — les auteurs mettent au jour un lien surprenant entre la pneumonie, les vaisseaux sanguins cérébraux et les modifications associées à la démence.
Le gardien du cerveau sous tension
Le cerveau est protégé du reste du corps par la barrière hémato‑encéphalique, un réseau de cellules très étanche qui tapisse les petits vaisseaux sanguins. Cette barrière contrôle strictement ce qui pénètre et sort du tissu cérébral. Dans de nombreuses maladies du cerveau, de l’Alzheimer à l’accident vasculaire, ce gardien devient perméable très tôt. Les chercheurs ont utilisé un modèle murin d’une pneumonie bactérienne causée par Pseudomonas aeruginosa, un microbe qui provoque couramment des infections pulmonaires nosocomiales graves. Ils se sont demandé si une telle infection, survenant loin de la tête, pouvait rapidement fragiliser la barrière hémato‑encéphalique et activer les cellules de soutien du cerveau.
Tau : de molécule de la mémoire à premier intervenant
La protéine tau aide à stabiliser les « rails » internes des neurones. Dans la maladie d’Alzheimer et les troubles apparentés, la tau est anormalement modifiée et forme des enchevêtrements étroitement liés à la perte de mémoire. Des travaux antérieurs de ce groupe ont montré que les infections pulmonaires peuvent provoquer le relargage de tau endommagée et toxique depuis les vaisseaux pulmonaires et que ce matériel peut nuire aux neurones. S’appuyant sur ces observations, l’étude actuelle a examiné si la tau présente dans le cerveau changeait après une pneumonie et si la tau elle‑même était requise pour que l’infection perturbe la barrière hémato‑encéphalique.
Que se passe‑t‑il dans le cerveau après une pneumonie
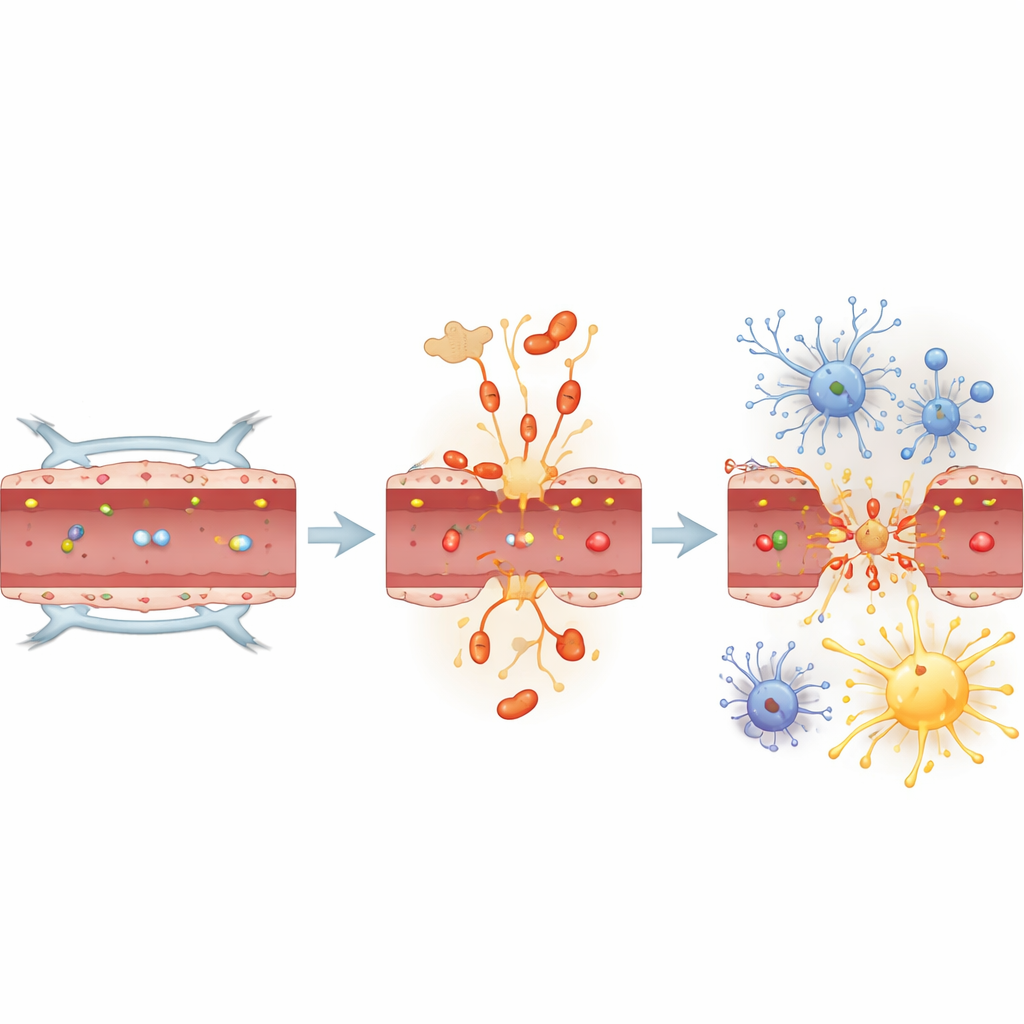
Chez des souris normales, une seule infection pulmonaire a entraîné en moins de 24 heures une ouverture rapide mais sélective de la barrière hémato‑encéphalique. De grosses protéines immunitaires sanguines ont pénétré dans l’hippocampe et le cortex — régions essentielles à l’apprentissage et à la mémoire — tandis que des molécules très volumineuses restaient exclues. Parallèlement, des cellules de soutien étoilées appelées astrocytes sont devenues plus réactives, et les cellules immunitaires du cerveau (microglies) ont adopté des morphologies plus activées au cours des deux jours suivants. La tau intracérébrale a aussi changé : plusieurs formes de tau associées à la pathologie d’Alzheimer ont été davantage modifiées, et un marqueur classique, connu sous le nom d’AT8, a augmenté fortement, notamment à 48 heures. Ces modifications se sont produites avec des changements dans des enzymes de signalisation connues pour agir sur la tau, suggérant que l’infection réoriente rapidement la biologie de la tau dans le cerveau.
Supprimer la tau change le résultat
Les résultats les plus marquants proviennent de souris génétiquement modifiées pour être dépourvues de tau. Ces animaux ont subi la même infection pulmonaire et ont présenté des poussées comparables de molécules messagères inflammatoires dans le sang et le cerveau. Pourtant, malgré cette tempête inflammatoire, leur barrière hémato‑encéphalique est restée intacte et les astrocytes ne sont pas devenus réactifs. Les microglies ont quand même répondu, et certains signaux inflammatoires cérébraux ont même été plus élevés chez les souris sans tau, mais l’altération structurelle clé de la barrière était absente. Les enzymes qui modifient normalement la tau ont vu leur activité changer chez ces souris, tout comme chez les souris normales, indiquant que les cascades de signalisation étaient toujours activées — mais sans tau, la barrière et les astrocytes ont été largement protégés.
Pourquoi cela a de l’importance pour la démence
Ensemble, ces résultats suggèrent que la tau n’est pas seulement une victime passive dans les maladies cérébrales mais un acteur qui relie l’infection pulmonaire aux changements précoces du cerveau. Dans ce modèle murin, la pneumonie rend rapidement la barrière hémato‑encéphalique perméable, active les cellules de soutien et augmente les formes de tau liées à la démence — mais uniquement en présence de tau. En son absence, les seuls signaux inflammatoires n’ont pas suffi à provoquer l’effondrement de la barrière. Pour un lecteur non spécialiste, le message est qu’une protéine longtemps associée à l’Alzheimer peut aussi jouer un rôle de répondeur inné lors d’infections sévères, contribuant à déterminer si une maladie passagère laisse des traces durables sur le cerveau. Cibler les formes toxiques de tau induites par l’infection pourrait un jour aider à préserver la paroi protectrice du cerveau chez les patients atteints de pneumonie sévère et, éventuellement, réduire leur risque ultérieur de déclin cognitif.
Citation: Chaney, S.D., Bauman, A.J., Butlig, EA.R. et al. Tau is necessary for Pseudomonas aeruginosa-induced blood-brain barrier dysfunction. Commun Biol 9, 427 (2026). https://doi.org/10.1038/s42003-026-09703-x
Mots-clés: pneumonie, barrière hémato‑encéphalique, protéine tau, neuroinflammation, risque de démence