Clear Sky Science · fr
Profilage unicellulaire et protéomique révélant des phénotypes immunitaires aberrants dans le diabète gestationnel après procréation médicalement assistée
Pourquoi cela compte pour les futurs parents
À mesure que de plus en plus de personnes recourent à la fécondation in vitro et à d’autres techniques de procréation assistée (PMA) pour fonder une famille, les cliniciens observent un phénomène préoccupant : les femmes qui conçoivent ainsi ont une probabilité plus élevée de développer un diabète gestationnel, une forme d’hyperglycémie survenant pendant la grossesse. Cette étude explore le système immunitaire maternel au niveau unicellulaire pour comprendre pourquoi cela se produit, dévoilant comment certains leucocytes et protéines sanguines pourraient relier les grossesses issues de PMA à l’inflammation et à une régulation perturbée du glucose.
Un regard plus précis sur la grossesse et la glycémie
Le diabète gestationnel touche environ une grossesse sur sept dans le monde et augmente le risque de complications telles que macrosomie, naissance prématurée et diabète à long terme chez la mère et l’enfant. Les grossesses par PMA présentent déjà des risques accrus car les parents ont souvent des troubles hormonaux ou métaboliques sous-jacents et sont exposés à des traitements de stimulation ovarienne puissants. Les auteurs ont suivi 63 femmes ayant conçu par PMA, comparant 32 qui ont développé un diabète gestationnel à 31 dont la glycémie est restée normale. Ils ont prélevé des échantillons sanguins avant la grossesse, en tout début de grossesse, puis autour de 24–28 semaines, période où le diabète gestationnel est généralement diagnostiqué, et ont combiné le séquençage unicellulaire de pointe avec des mesures détaillées des protéines plasmatiques.
Cartographier chaque cellule immunitaire, une par une
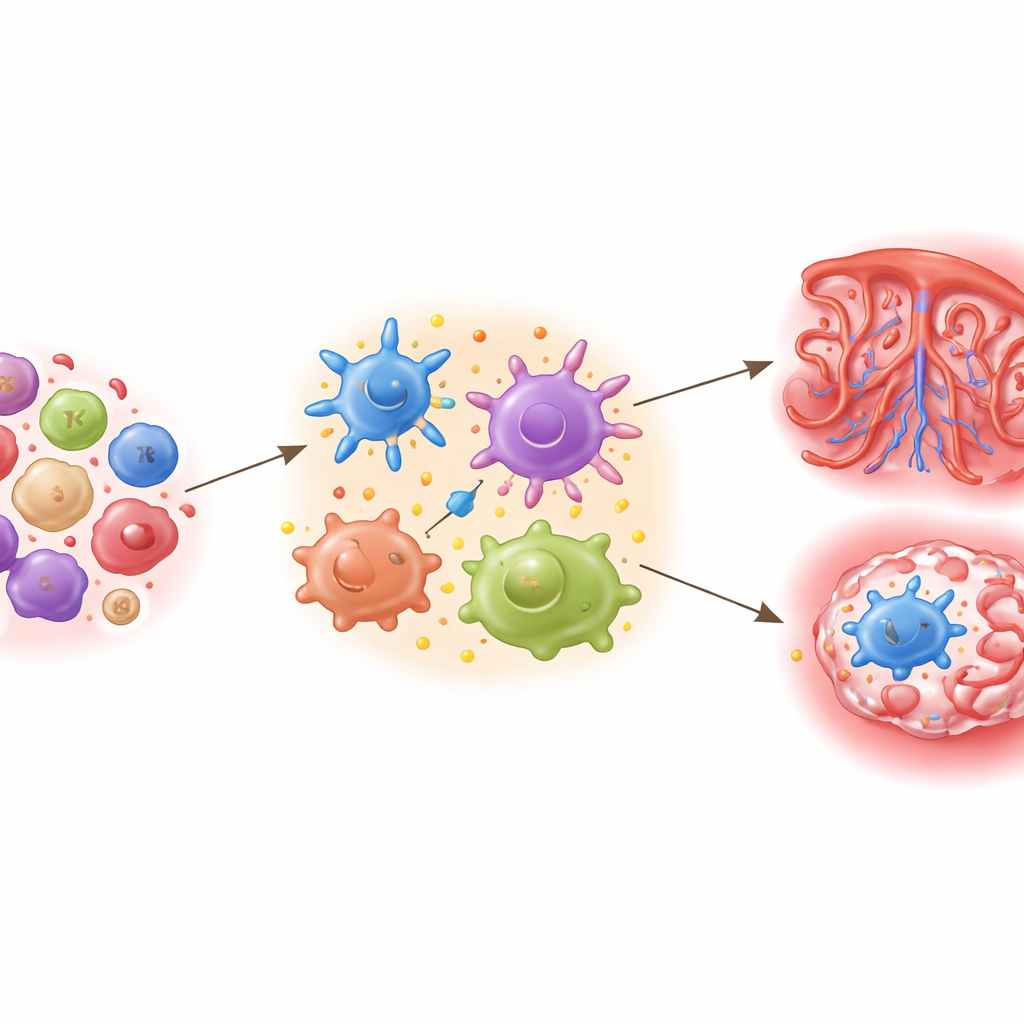
Grâce au séquençage ARN unicellulaire, l’équipe a profilé plus de 150 000 cellules immunitaires provenant d’échantillons sanguins du milieu de la grossesse. Ils ont identifié tous les grands types cellulaires circulants — de nombreuses sous-classes de lymphocytes T, lymphocytes B, monocytes, cellules tueuses naturelles et autres — et ont comparé leurs effectifs et leur activité entre les femmes avec et sans diabète gestationnel. Globalement, les femmes atteintes de diabète gestationnel présentaient une proportion plus élevée de cellules T CD8, une classe connue pour sa capacité à éliminer les cellules infectées ou endommagées. En examinant ces cellules CD8 plus en détail, les chercheurs ont mis en évidence des sous-types « tueurs » très actifs, avec des signatures géniques indiquant des fonctions d’attaque renforcées et un comportement inflammatoire accru.
Quand les cellules de défense deviennent trop agressives
L’histoire ne s’est pas arrêtée aux cellules CD8. Plusieurs sous-groupes de cellules T, y compris des cellules inhabituelles « de type inné », montraient des signes d’activation et d’un état pré-prêt à l’attaque chez les femmes atteintes de diabète gestationnel. Les lymphocytes B, producteurs d’anticorps, portaient également des marqueurs moléculaires d’activation, tout comme deux types de monocytes et des cellules NK appartenant à la réponse rapide de l’organisme. Beaucoup de ces cellules présentaient l’activation des mêmes voies inflammatoires, en particulier celles médiées par des molécules telles que le TNF et l’IL-17, connues pour perturber l’action de l’insuline et le métabolisme du glucose. Les chercheurs ont aussi tracé les changements dans les séquences uniques des récepteurs des cellules T et B, révélant des variations subtiles dans la manière dont ces cellules pourraient reconnaître des cibles, y compris une prédominance de certains gènes de récepteur B précédemment associés à des tendances auto-immunes.
Signaux invisibles dans le sang
Les cellules ne racontent qu’une partie de l’histoire ; l’équipe a également mesuré 92 protéines liées à l’inflammation dans le plasma sanguin au fil du temps. Avant la grossesse et durant les toutes premières semaines, les femmes qui développeront ensuite un diabète gestationnel se ressemblaient à leurs pairs. Cependant, au deuxième trimestre, des différences nettes sont apparues. Plusieurs protéines impliquées dans la signalisation immunitaire et le remodelage tissulaire — notamment CD6, CXCL5, MMP10 et 4E-BP1 — étaient élevées chez les femmes avec diabète gestationnel et corrélées à de moins bons résultats aux tests de tolérance au glucose. Nombre de ces mêmes signaux étaient associés, dans les données unicellulaires, aux sous-ensembles de cellules T CD8 les plus activées, suggérant une boucle étroite entre des cellules immunitaires hyperactives et des signaux inflammatoires circulants. Les modèles laissaient également entrevoir que les variations hormonales liées à la PMA et le type de transfert d’embryon (frais versus congelé) pouvaient façonner cet environnement immunitaire.
Ce que cela signifie pour les grossesses par PMA
En résumé, l’étude suggère que, chez les femmes ayant conçu par PMA, le diabète gestationnel s’accompagne d’un système immunitaire trop « chaud » au milieu de la grossesse. Des cellules T cytotoxiques clés, des lymphocytes B, des monocytes et des cellules NK adoptent un état plus agressif et inflammatoire, et le sang est enrichi en protéines susceptibles d’aggraver la résistance à l’insuline et le contrôle glycémique. Bien que ces travaux soient observationnels et limités aux grossesses par PMA, ils mettent en lumière des types cellulaires, des voies de signalisation et des marqueurs sanguins spécifiques qui pourraient, à terme, aider les cliniciens à identifier plus tôt les femmes à risque et à concevoir des traitements visant à calmer l’inflammation délétère sans affaiblir la protection essentielle de la mère et du fœtus.
Citation: Zhu, H., Cai, J., Xu, Q. et al. Single-cell and proteomic profiling unveil aberrant immune phenotypes in gestational diabetes following assisted reproductive technology. Commun Biol 9, 335 (2026). https://doi.org/10.1038/s42003-026-09615-w
Mots-clés: diabète gestationnel, procréation assistée, cellules immunitaires, inflammation pendant la grossesse, séquençage unicellulaire