Clear Sky Science · fr
Remodelage fonctionnel des cellules iNKT par des cellules NKT de type II réactives à la sulfatide reprogramme les macrophages alvéolaires pour atténuer la lésion d’ischémie‑reperfusion pulmonaire
Pourquoi protéger les poumons du donneur est important
Lorsque des chirurgiens transplantent un poumon ou rétablissent l’apport sanguin après une obstruction, le retour soudain d’oxygène peut paradoxalement endommager les tissus. Ce problème, appelé lésion d’ischémie–reperfusion pulmonaire, est une cause majeure d’échec précoce après une transplantation pulmonaire et d’autres interventions critiques. L’étude résumée ici explore comment un ensemble rare de cellules immunitaires peut être « reprogrammé » pour calmer l’inflammation, offrant une nouvelle piste possible pour protéger des poumons fragiles au moment où ils sont le plus nécessaires.
Des cellules immunitaires qui peuvent guérir ou nuire
Nos poumons sont surveillés par des macrophages alvéolaires, des cellules immunitaires qui résident dans les alvéoles et réagissent rapidement au danger. Ces cellules peuvent basculer entre deux modes principaux. En mode « combat » (souvent appelé M1), elles sécrètent des substances inflammatoires qui aident à éliminer les microbes mais peuvent aussi endommager les tissus. En mode « réparation » (souvent appelé M2), elles libèrent des molécules apaisantes qui limitent l’inflammation et favorisent la guérison. Dans la lésion d’ischémie–reperfusion pulmonaire, l’équilibre penche vers le mode de combat délétère. Les chercheurs ont émis l’hypothèse que, si l’on pouvait doucement pousser les macrophages vers le mode réparation au bon moment, on pourrait atténuer l’impact de cette lésion.
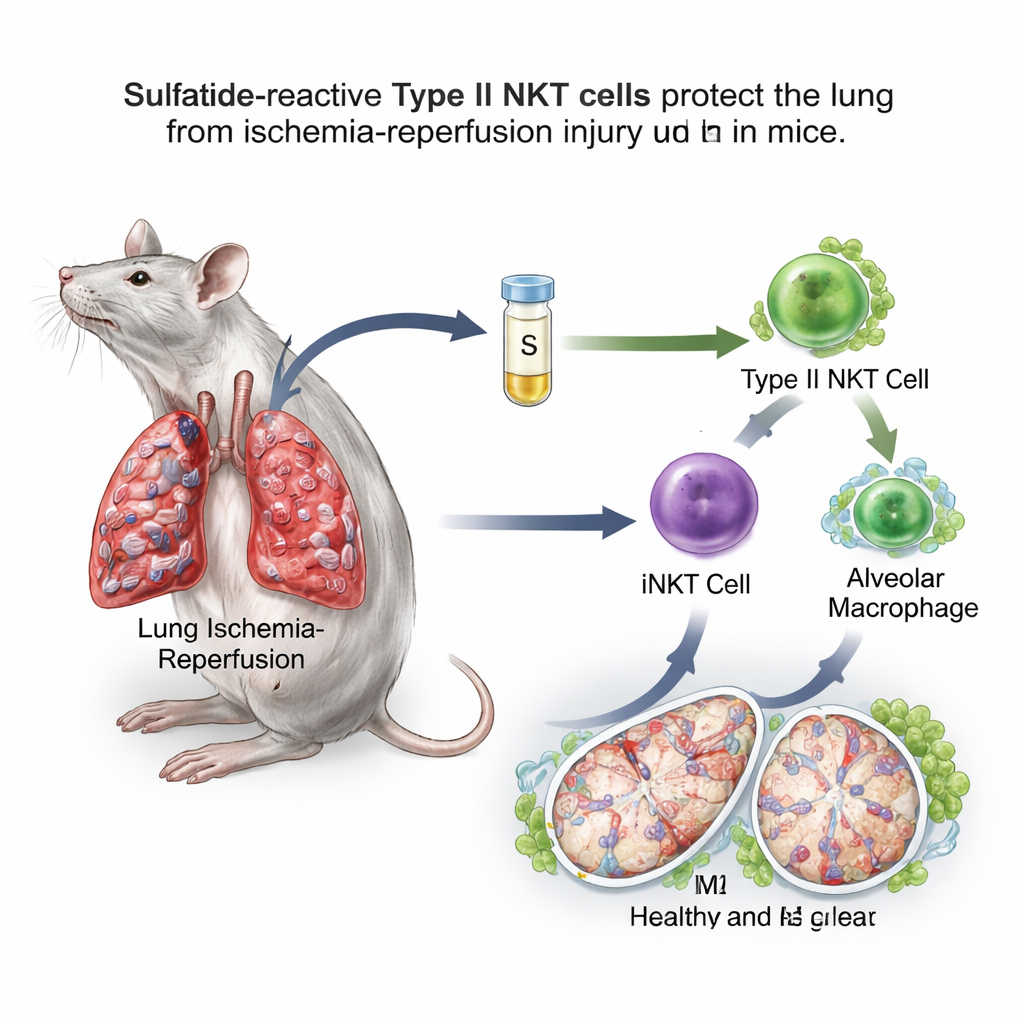
Une molécule sucre‑lipide inverse un commutateur immunitaire
L’équipe s’est concentrée sur les cellules T N naturelles (NKT), des cellules immunitaires singulières situées à l’interface entre les défenses innées rapides et les réponses ciblées plus lentes. Les cellules NKT se répartissent en deux types principaux. Le type I, aussi appelé NKT invariant (iNKT), est connu pour aggraver l’ischémie–reperfusion pulmonaire chez la souris. Les cellules NKT de type II, en revanche, peuvent freiner les réactions immunitaires dans d’autres organes. Une molécule lipidique appelée sulfatide est reconnue spécifiquement par les cellules NKT de type II. Dans un modèle murin où l’apport sanguin à un poumon était clampé pendant une heure puis rétabli, les chercheurs ont administré de la sulfatide plusieurs heures avant l’agression. Ils ont constaté que les souris traitées à la sulfatide présentaient moins d’œdème pulmonaire, moins de perméabilité vasculaire, un stress oxydatif réduit, de meilleurs niveaux d’oxygène et des concentrations réduites de médiateurs inflammatoires dans le liquide de lavage pulmonaire par rapport aux animaux non traités.
Reprogrammation des macrophages via un relais de signaux
Une analyse plus fine a montré que la sulfatide orientait les macrophages alvéolaires vers l’état M2 axé sur la réparation. Ces macrophages présentaient davantage de marqueurs de surface et d’expressions géniques associées à la guérison et étaient plus efficaces pour atténuer l’inflammation lorsqu’ils étaient transférés dans d’autres souris. Lorsque les scientifiques ont éliminé sélectivement les macrophages alvéolaires, la lésion pulmonaire s’est aggravée et l’effet protecteur de la sulfatide a presque disparu, démontrant que ces cellules constituent un point nodal crucial dans la voie. Fait important, le bénéfice de la sulfatide a disparu chez des souris dépourvues soit de cellules NKT de type II soit de cellules iNKT de type I, et il a pu être restauré en réintroduisant des iNKT préalablement exposées à la sulfatide. Ensemble, ces expériences ont révélé un relais : la sulfatide active les cellules NKT de type II, qui à leur tour modifient le comportement des iNKT, et ces dernières reprogramment les macrophages alvéolaires.
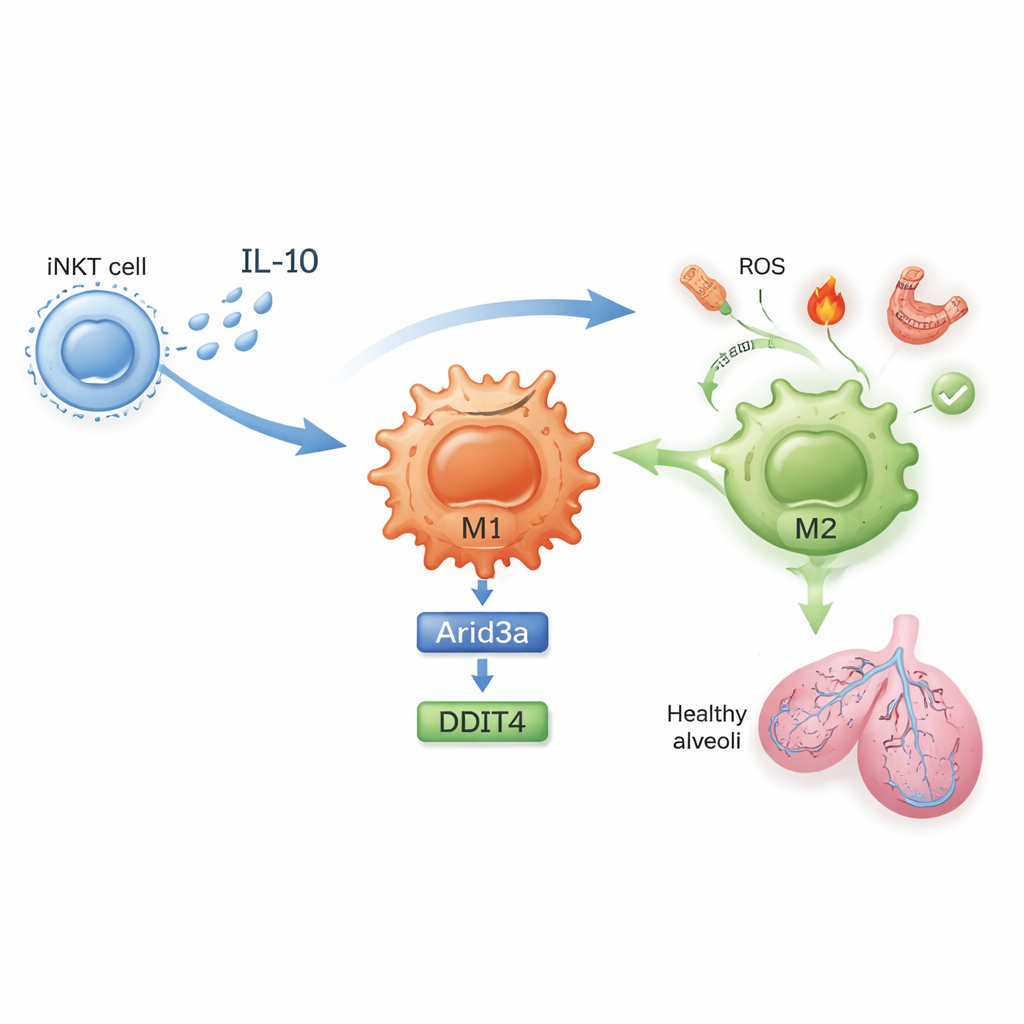
Une chaîne moléculaire qui calme l’inflammation
Que se passe‑t‑il exactement à l’intérieur de ces cellules ? Chez les souris non traitées, les iNKT pulmonaires prolifèrent pendant l’ischémie–reperfusion et produisent de forts niveaux d’interféron‑gamma, un signal puissant et pro‑inflammatoire. Après exposition à la sulfatide, les iNKT produisent plutôt davantage d’interleukine‑10 (IL‑10), une molécule anti‑inflammatoire puissante, et moins d’interféron‑gamma. L’étude montre que l’IL‑10 issue des iNKT agit directement sur les macrophages pour induire leur polarisation en M2. À l’aide de profils d’expression génique et d’expériences en cultures cellulaires bien conçues, les auteurs ont mis au jour une chaîne moléculaire à l’intérieur des macrophages : l’IL‑10 augmente un facteur de transcription nommé Arid3a, qui à son tour active un gène de réponse au stress appelé DDIT4. Cet axe Arid3a–DDIT4 contribue à freiner une voie de contrôle de la croissance qui maintient autrement les macrophages dans un état inflammatoire, les poussant ainsi vers le programme protecteur M2.
Des poumons de souris aux thérapies futures
Pour tester l’importance centrale de cette chaîne moléculaire, les chercheurs ont utilisé des petits ARN interférents pour silencer Arid3a ou DDIT4 dans les macrophages avant de les transférer chez des souris. Lorsque l’un ou l’autre gène était supprimé, la sulfatide ne parvenait plus à pousser complètement les macrophages vers le mode réparation, et la protection pulmonaire s’en trouvait affaiblie. Des analyses supplémentaires suggèrent qu’une protéine de signalisation appelée YES1 aide les cellules NKT de type II activées par la sulfatide à reprogrammer les iNKT vers une production d’IL‑10. Bien que ces résultats proviennent de modèles murins et de cellules manipulées en laboratoire, ils dessinent un récit clair : en activant brièvement un sous‑ensemble spécifique de cellules NKT avec la sulfatide, il serait possible de convertir des réponses immunitaires autrement dommageables en réponses protectrices pour des poumons transplantés ou blessés. À l’avenir, des médicaments mimant cette voie pourraient aider davantage de patients à survivre et à bien récupérer après des interventions pulmonaires vitales.
Citation: Li, Q., Yin, J., Lin, Q. et al. Functional remodeling of iNKT cells by sulfatide-reactive type II NKT cells reprograms alveolar macrophages to alleviate lung ischemia-reperfusion injury. Commun Biol 9, 289 (2026). https://doi.org/10.1038/s42003-026-09572-4
Mots-clés: lésion d’ischémie‑reperfusion pulmonaire, macrophages alvéolaires, cellules T N naturelles, interleukine‑10, modulation immunitaire