Clear Sky Science · fr
Distinction entre carcinome mucineux ovarien primitif et métastatique à partir d’images histopathologiques grâce à l’apprentissage profond
Pourquoi cela compte pour les patients et les médecins
Lorsqu’une personne apprend qu’elle a un cancer de l’ovaire, la question suivante cruciale est d’où le cancer est parti. Pour un sous‑type fréquent appelé carcinome mucineux de l’ovaire, les tumeurs ovariennes peuvent être soit des cancers primitifs de l’ovaire, soit des lésions métastatiques provenant de l’estomac ou des intestins. Ces deux situations exigent des traitements très différents et présentent des pronostics distincts, pourtant même des pathologistes expérimentés ont parfois du mal à les différencier au microscope. Cette étude présente un système d’intelligence artificielle (IA) spécialisé qui lit des images de microscopes numériques et aide les médecins à distinguer ces deux possibilités de façon plus précise et plus efficace.
Deux cancers qui se ressemblent mais qui ont des trajectoires très différentes
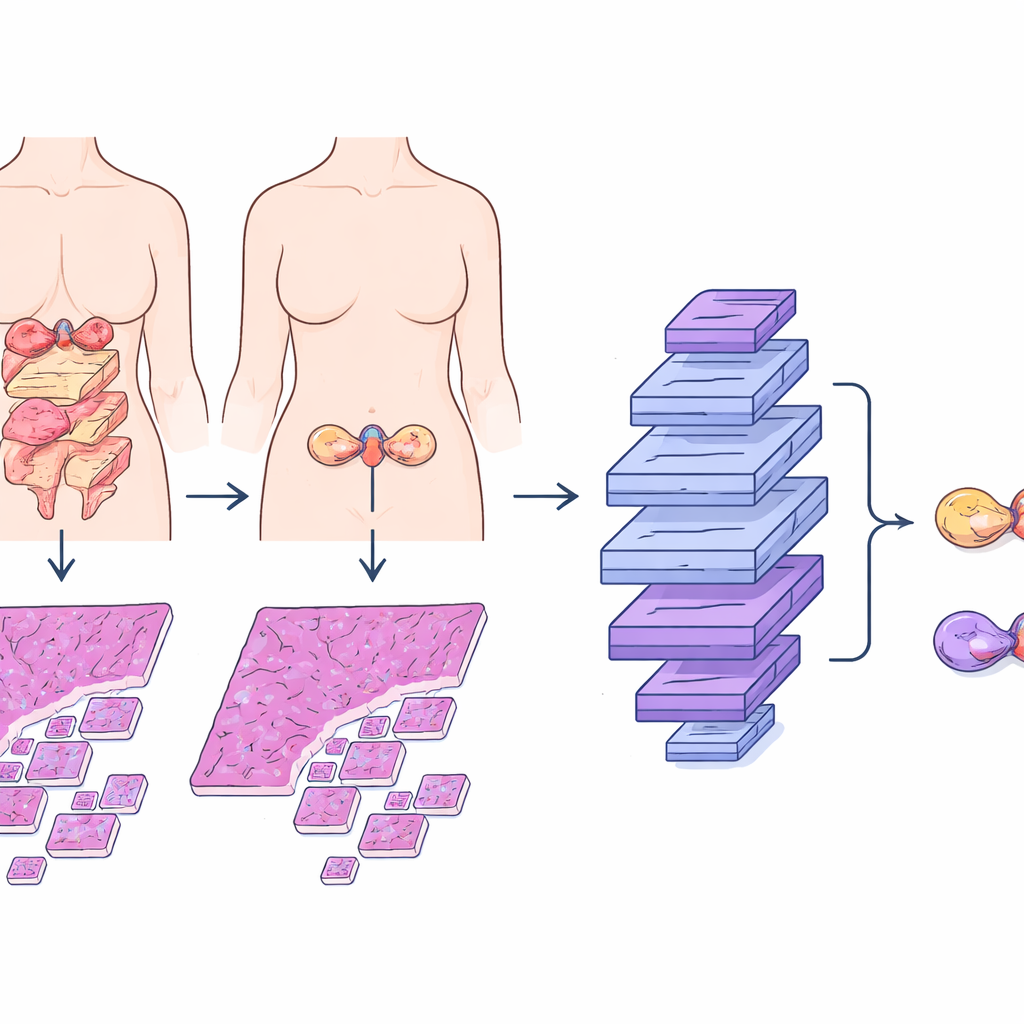
Le carcinome mucineux de l’ovaire produit souvent de grosses tumeurs remplies de mucus qui peuvent paraître remarquablement similaires, qu’elles proviennent de l’ovaire ou qu’elles y aient atteint par propagation depuis le tractus gastro‑intestinale. Traditionnellement, les pathologistes s’appuient sur un mélange d’indices visuels dans les lames colorées, des colorations complémentaires en laboratoire, des examens d’imagerie et l’histoire clinique. Même avec cet ensemble d’examens, le diagnostic peut rester incertain, surtout lorsqu’il existe de petites tumeurs cachées ailleurs dans le corps. Des recherches antérieures ont proposé des listes de contrôle basées sur la taille de la tumeur, l’atteinte d’un ou des deux ovaires, et certains types cellulaires, mais ces règles peuvent échouer lorsque les tumeurs métastatiques imitent habilement des proliférations ovariques primitives. Classer à tort une tumeur métastatique comme primitive, ou inversement, peut conduire à une chirurgie inadaptée, à une chimiothérapie inappropriée et à des conseils erronés sur le pronostic.
Apprendre aux ordinateurs à lire les images de tissu
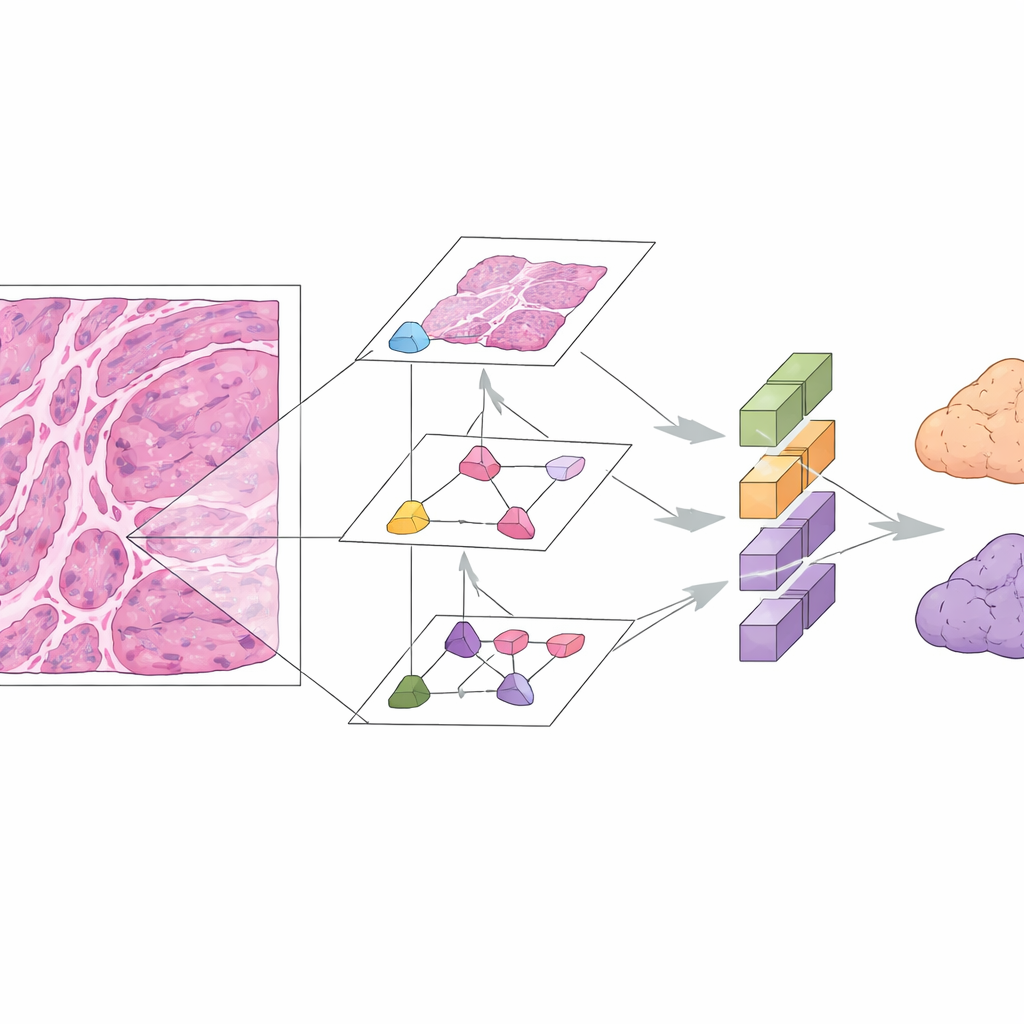
La pathologie numérique et l’apprentissage profond offrent une voie alternative. Dans cette étude, les chercheurs ont rassemblé des images de microscope provenant de 167 patientes présentant des tumeurs mucineuses de l’ovaire bien documentées dans trois hôpitaux. Ils se sont concentrés sur des lames standard colorées à l’hématoxyline–éosine (H&E), déjà utilisées en routine. L’équipe a construit le modèle de prédiction de l’origine du carcinome mucineux ovarien, ou MOCOPM, qui découpe automatiquement chaque lame entière en nombreux petits patchs et les analyse sans information clinique supplémentaire. Ils ont testé plusieurs architectures de réseaux neuronaux et ont constaté qu’un modèle plus récent basé sur les graphes, inspiré de la façon dont les pathologistes zooment à différents grossissements, fonctionnait le mieux. Ce modèle relie des patchs sur trois niveaux de grossissement, lui permettant de capturer à la fois des détails cellulaires fins et des motifs de croissance plus larges.
Performance de l’IA en conditions réelles
Le MOCOPM a d’abord été entraîné et évalué sur des cas provenant d’un grand hôpital de référence, où les tumeurs difficiles et inhabituelles sont fréquentes. Dans ce groupe interne, il a séparé correctement les tumeurs primitives des métastases gastro‑intestinale avec une précision élevée, reflétée par une aire sous la courbe ROC de 0,91. Les chercheurs ont ensuite mis le système au défi avec des images de deux hôpitaux supplémentaires, où les lames étaient préparées indépendamment et les cas étaient généralement plus simples. Là, le modèle a obtenu de meilleures performances encore, avec une aire sous la courbe de 0,96 et de solides scores de précision et de rappel. Il a également tenu la route lorsqu’il a été testé sur un jeu de données public séparé de carcinomes mucineux ovariens primitifs provenant d’un autre groupe de recherche, ce qui suggère que l’approche est relativement robuste entre différentes sources.
Examiner ce qui se passe dans la boîte noire
Parce que les outils d’IA peuvent sembler opaques, les chercheurs ont utilisé une technique d’explicabilité appelée GNNExplainer pour mettre en évidence les régions de chaque lame qui ont le plus influencé les décisions du modèle. Dans la majorité des cas correctement classés qu’ils ont examinés, les zones surlignées recoupaient des caractéristiques déjà utilisées par les experts humains, comme des amas de cellules en bague à chaton, des motifs d’invasion du tissu par les cellules tumorales, et des mélanges de composants bénins, frontières et clairement malins. Ce recoupement suggère que le système ne se contente pas de repérer des particularités visuelles sans lien médical, mais cible des motifs ayant une signification clinique. Fait important, MOCOPM n’exige que des lames H&E de routine, ce qui peut potentiellement faire gagner du temps et réduire les coûts en limitant le besoin de colorations complémentaires étendues.
Ce que cela pourrait signifier pour les soins futurs
Les auteurs soulignent que MOCOPM n’a pas vocation à remplacer les pathologistes, mais à servir d’outil d’aide à la décision. Dans des environnements chargés ou en ressources limitées, il pourrait signaler les cas difficiles, guider les experts vers des régions suspectes d’une lame et fournir une vérification supplémentaire avant la finalisation d’un diagnostic. L’étude a des limites : ce type de cancer est rare, la taille de l’échantillon est modeste et les métastases provenant de sites non intestinaux n’ont pas été incluses. Des études prospectives plus larges sont nécessaires avant qu’un tel système puisse être intégré à la pratique courante. Néanmoins, le travail montre qu’une IA soigneusement conçue peut aider à résoudre l’une des distinctions les plus délicates en cancérologie ovarienne, contribuant à ce que les patientes reçoivent un traitement adapté au lieu d’origine réel de leur cancer.
Citation: Zhang, MY., Liu, B., Qin, ZJ. et al. Distinction between primary and metastatic mucinous ovarian carcinoma from histopathology images using deep learning. npj Digit. Med. 9, 276 (2026). https://doi.org/10.1038/s41746-026-02459-y
Mots-clés: carcinome mucineux de l’ovaire, pathologie numérique, apprentissage profond, réseau de neurones graphes, diagnostic du cancer