Clear Sky Science · fr
Analyse comparative des stratégies de suivi du ctDNA dans le CPNM avancé avec saut de l’exon 14 du gène MET traité par ensartinib
Pourquoi un test sanguin compte pour le cancer du poumon
Pour les personnes atteintes d’un cancer du poumon avancé, l’une des principales questions est de savoir si un nouveau médicament fonctionne réellement — et à quelle vitesse les médecins peuvent le constater. Cette étude explore une approche sanguine, utilisant de petits fragments d’ADN tumoral qui circulent dans le sang, pour évaluer rapidement l’efficacité d’un médicament ciblé appelé ensartinib chez des patients dont les tumeurs partagent une anomalie génétique précise. Les résultats suggèrent qu’un simple test sanguin précoce pourrait identifier lesquels profiteront plus longtemps du traitement et lesquels pourraient nécessiter un changement de stratégie.
Mettre les empreintes d’une tumeur dans un tube de sang
Les cellules cancéreuses libèrent des fragments de leur matériel génétique dans le sang, appelés ADN tumoral circulant. Dans cet essai, les chercheurs se sont concentrés sur des personnes atteintes d’un cancer du poumon non à petites cellules causé par une altération du gène MET, précisément un défaut connu sous le nom de saut de l’exon 14. Tous les patients ont reçu de l’ensartinib après l’échec de traitements antérieurs. Des prélèvements sanguins ont été réalisés juste avant le début du traitement et à nouveau quatre semaines plus tard. À l’aide d’un test de séquençage avancé couvrant 229 gènes liés au cancer, l’équipe a classé les altérations détectées en trois catégories : les modifications du gène MET lui‑même, un ensemble de gènes conducteurs reconnus du cancer, et un groupe plus large englobant toute mutation détectable.
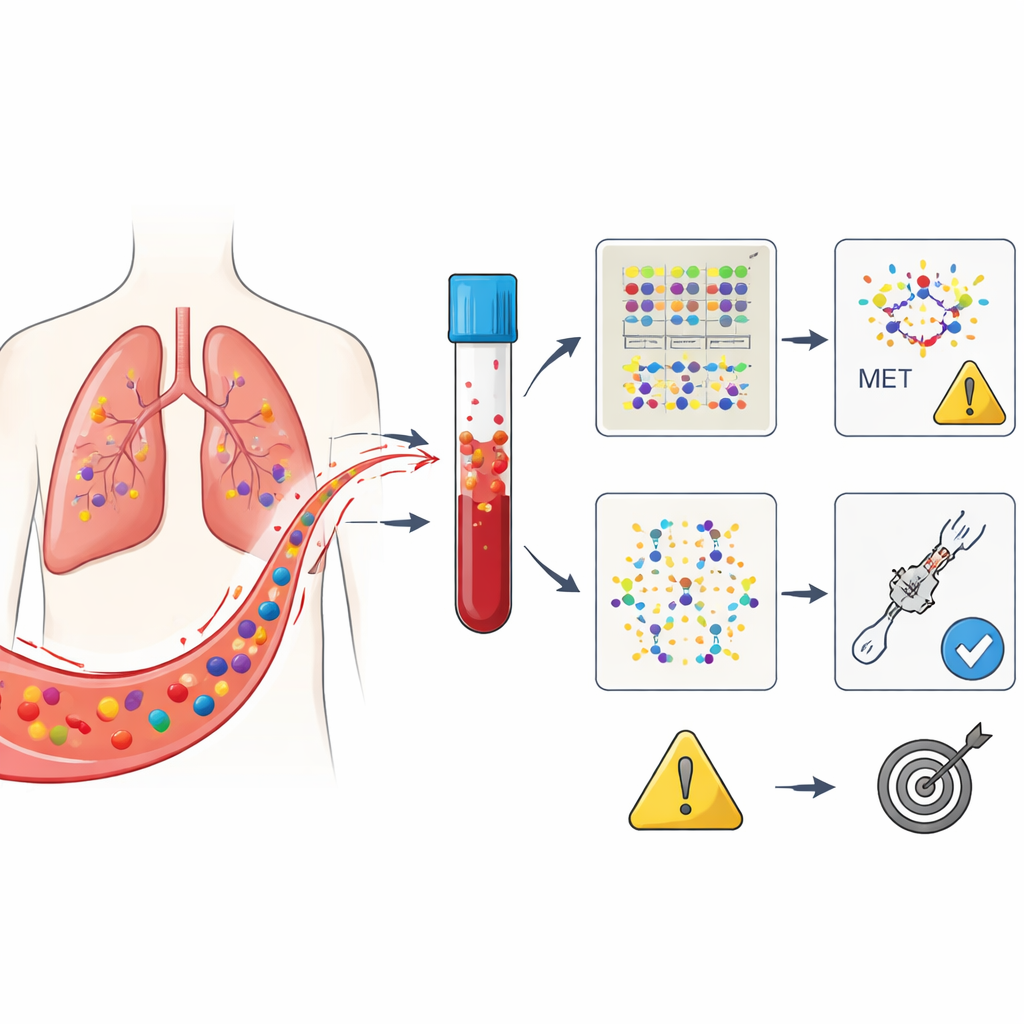
Trois façons d’interpréter le même signal sanguin
La question centrale était laquelle de ces trois « visions » sanguines prédit le mieux qui répondra à l’ensartinib et combien de temps cette réponse durera. Au départ, tous les patients n’avaient pas d’ADN tumoral détectable dans le sang, même si leurs tumeurs portaient la défaillance MET ; cela reflète la variabilité du relargage d’ADN par les tumeurs. Initialement, le simple fait d’être positif ou négatif pour l’ADN tumoral à la baseline n’était pas un bon prédicteur de l’issue. Cependant, à la marque des quatre semaines, un schéma net est apparu : les patients dont le sang ne montrait plus de modifications liées à MET avaient tendance à rester plus longtemps sans progression de la maladie que ceux chez qui ces signaux persistaient. Cela était vrai même si les images tumorales pouvaient encore être ambiguës à ce moment‑là.
Quand les signaux MET s’estompent, les résultats s’améliorent
En examinant de plus près l’évolution des résultats sanguins dans le temps, l’équipe a identifié trois trajectoires. Certains patients n’ont jamais eu d’ADN MET détectable dans le sang, certains ont commencé positifs puis sont devenus négatifs, et d’autres sont restés positifs ou ont développé de nouvelles altérations MET. Ceux qui ont effacé les signaux MET à la semaine quatre ont bénéficié de la plus longue période sans progression — environ neuf mois en moyenne — et ont montré le taux le plus élevé de réduction tumorale mesurable. Les patients restant positifs pour l’ADN MET ont eu des résultats bien plus médiocres, avec une progression de la maladie en un peu plus de deux mois en moyenne. Le suivi des ensembles plus larges de mutations apportait aussi des informations utiles, mais avec moins de précision car de nombreuses altérations de faible niveau ou non liées pouvaient brouiller l’interprétation.
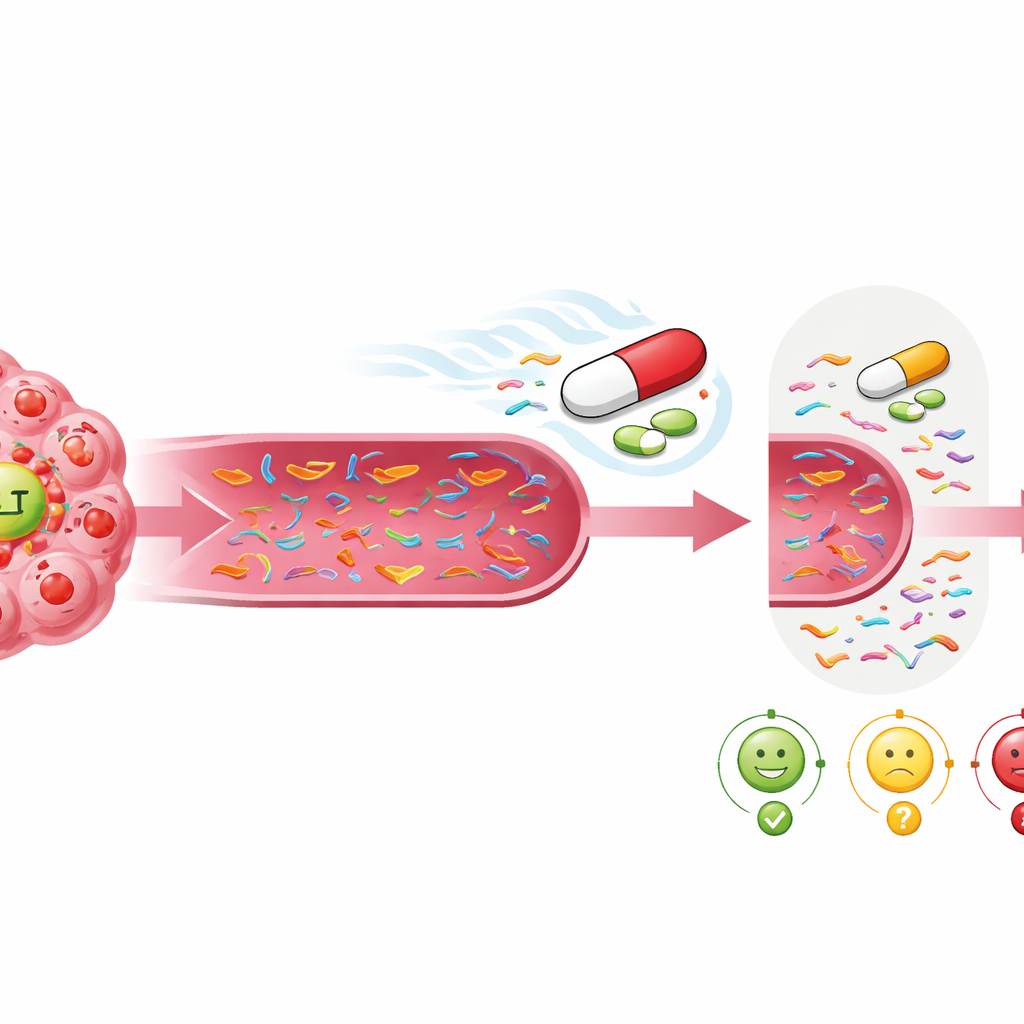
Faire le compromis entre simplicité et profondeur d’analyse
Se concentrer uniquement sur l’ADN lié à MET offrait le signal le plus net et le plus simple pour savoir si l’ensartinib aidait. Cette approche ciblée présentait une grande spécificité : lorsque les signaux MET disparaissaient, il y avait de fortes chances que le patient s’en sorte bien. Cela la rend intéressante comme outil pratique : les tests mono‑géniques sont moins coûteux, plus rapides et plus faciles à interpréter que les grands panels de gènes. En parallèle, l’analyse plus large restait précieuse, car elle pouvait révéler de nouvelles mutations expliquant une perte ultérieure de réponse et orienter vers des options thérapeutiques futures. L’étude suggère qu’associer une vue étroite centrée sur MET pour les décisions précoces et une vue plus large pour suivre l’émergence de résistances pourrait offrir le meilleur des deux approches.
Ce que cela signifie pour les patients
Pour un non‑spécialiste, le message clé est qu’un test sanguin effectué seulement un mois après le début de l’ensartinib peut déjà indiquer le gain à long terme du traitement. Si l’ADN tumoral lié à MET disparaît du sang, les chances d’un bénéfice significatif et durable sont élevées ; s’il persiste, les médecins devront peut‑être surveiller de plus près ou envisager d’autres options. Bien qu’il s’agisse d’une étude relativement petite, en simple bras, qui nécessite une confirmation dans des cohortes plus larges, elle renforce l’idée que les « biopsies liquides » peuvent servir de bulletin précoce sur l’efficacité des traitements ciblés. À l’avenir, ce type de suivi pourrait aider à personnaliser les soins, en évitant aux patients de rester sous des médicaments inefficaces et en les orientant plus rapidement vers des thérapies efficaces.
Citation: Zhou, M., Zhu, Y., Sun, X. et al. Comparative analysis of ctDNA monitoring strategies in advanced NSCLC with MET exon 14 skipping mutations treated with ensartinib. npj Precis. Onc. 10, 110 (2026). https://doi.org/10.1038/s41698-026-01284-6
Mots-clés: ADN tumoral circulant, saut de l’exon 14 de MET, ensartinib, cancer du poumon non à petites cellules, suivi par biopsie liquide