Clear Sky Science · fr
Les macrophages M2 prédisent la réponse à la chimiothérapie néoadjuvante chez les patientes atteintes d’un cancer du sein triple négatif
Pourquoi cela compte pour les patientes
Pour de nombreuses femmes atteintes d’une forme agressive de cancer du sein appelée cancer du sein triple négatif, la chimiothérapie administrée avant la chirurgie représente un espoir majeur pour réduire voire éliminer la tumeur. Pourtant, certaines patientes répondent de façon spectaculaire tandis que d’autres bénéficient peu du traitement. Cette étude pose une question simple mais cruciale : les cellules immunitaires déjà présentes autour d’une tumeur peuvent-elles aider les médecins à prédire qui répondra bien à ce traitement pré-opératoire ?
Les premiers intervenants du corps autour de la tumeur
Les tumeurs mammaires ne croissent pas en isolation ; elles sont entourées de vaisseaux sanguins, de tissus de soutien et de nombreuses cellules immunitaires. Parmi ces cellules se trouvent les macrophages, souvent décrits comme « l’équipe de nettoyage » de l’organisme. Ils peuvent adopter différentes personnalités. Un type, parfois appelé M1, a tendance à attaquer les menaces et à déclencher l’inflammation. Un autre type, appelé M2, est plus nourricier et apaisant dans les tissus sains, mais à l’intérieur des tumeurs ce comportement protecteur peut être détourné pour favoriser la croissance du cancer et l’aider à échapper au système immunitaire. Des travaux antérieurs suggéraient que lorsque les cellules M2 sont abondantes dans les cancers du sein triple négatifs, le pronostic global des patientes est généralement moins favorable.
Examiner les tumeurs après le traitement
Les chercheurs ont étudié des prélèvements provenant de 42 patientes chinoises atteintes d’un cancer du sein triple négatif stade II ou III qui avaient toutes reçu la même association standard de chimiothérapie avant la chirurgie. Après le traitement et l’intervention, des pathologistes ont vérifié s’il restait un cancer invasif. L’absence de tumeur invasive dans le sein et les ganglions lymphatiques était qualifiée de réponse pathologique complète, ou pCR, ce qui est généralement de bon augure pour le pronostic à long terme. À l’aide de méthodes de coloration sur les tumeurs retirées, l’équipe a mesuré trois caractéristiques clés à la fois dans les amas tumoraux et dans le tissu de soutien environnant : des macrophages de type M2 marqués par une molécule appelée CD163, des cellules T combattant le cancer marquées par CD8, et une protéine de point de contrôle appelée PD-L1 présente sur les cellules tumorales et immunitaires.
Bons et mauvais voisins immunitaires
Plus de la moitié des patientes ont obtenu une réponse complète. Lorsque les chercheurs ont comparé celles qui ont atteint ou non ce résultat favorable, des schémas nets sont apparus. Les patientes dont la tumeur avait disparu avaient tendance à être plus jeunes et présentaient des taux plus élevés de cellules T CD8 et de PD-L1 dans et autour de la tumeur. De façon particulièrement marquante, elles avaient moins de macrophages marqués par CD163 de type M2, surtout dans le tissu juste à l’extérieur des amas tumoraux. En termes simples, les tumeurs entourées d’un plus grand nombre de cellules immunitaires actives et agressives et d’un plus faible nombre de macrophages « aidant la tumeur » étaient plus susceptibles de céder sous l’effet de la chimiothérapie, tandis que les tumeurs enveloppées de nombreux macrophages M2 montraient davantage de résistance.
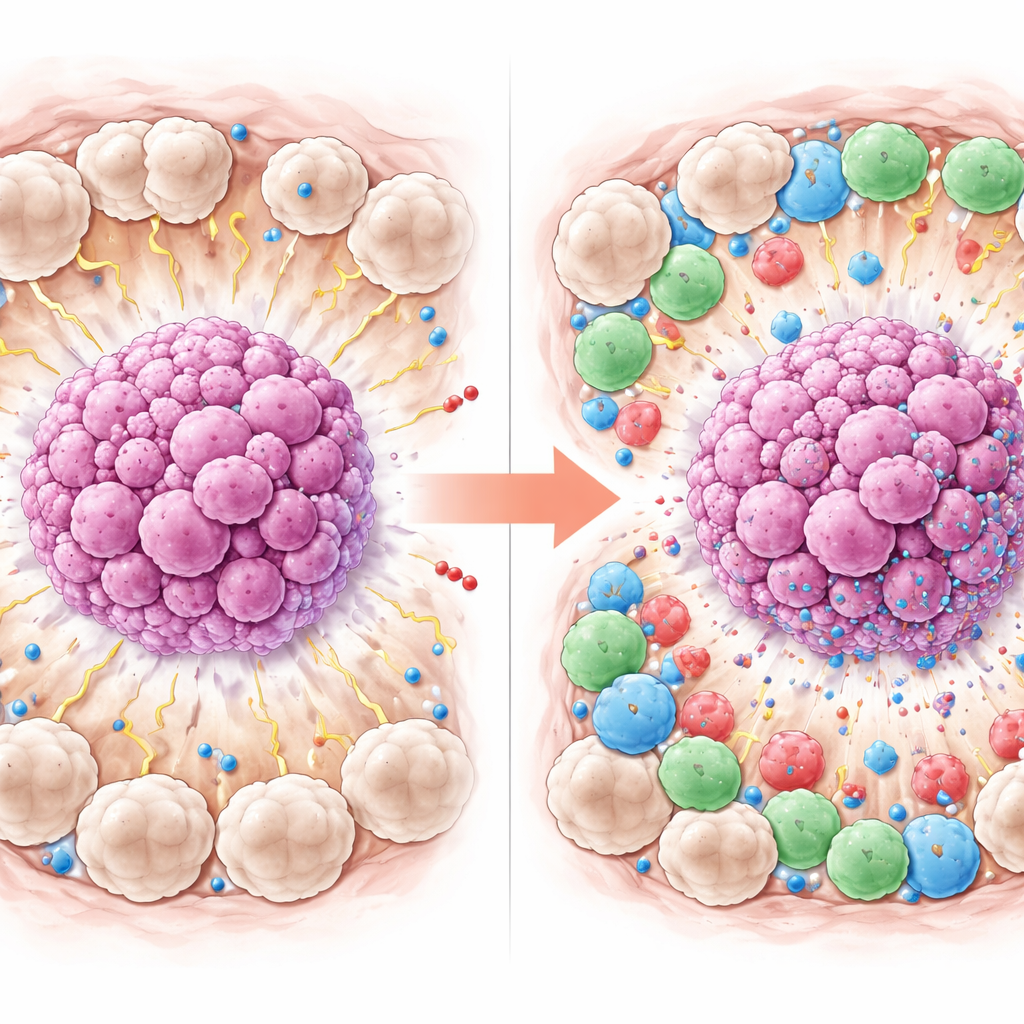
Identifier le signal le plus fort
Pour déterminer quels facteurs se démarquaient réellement lorsqu’ils étaient considérés simultanément, l’équipe a utilisé des modèles statistiques prenant en compte plusieurs variables à la fois. Dans cette analyse combinée, deux caractéristiques du voisinage tumoral étaient le plus fortement associées à la réponse complète : des niveaux plus élevés de PD-L1 sur les cellules environnantes et un nombre réduit de macrophages de type M2 dans la même zone. Fait intéressant, bien qu’un plus grand nombre de cellules CD8 paraissait bénéfique lorsque chaque facteur était examiné isolément, elles n’ont pas conservé leur pouvoir prédictif indépendant une fois les autres caractéristiques prises en compte, probablement parce que l’échantillon de 42 patientes restait relativement restreint. Ces résultats soutiennent l’idée que la composition et le comportement des cellules immunitaires autour de la tumeur peuvent influencer l’efficacité de la chimiothérapie.
Ce que cela pourrait signifier pour les soins futurs
Pour les patientes et les cliniciens, la conclusion est que le « climat » immunitaire entourant une tumeur du sein triple négatif pourrait aider à prévoir si la chimiothérapie standard avant chirurgie sera très efficace. Dans cette étude, une forte présence de macrophages de type M2 marqués par CD163 signalait une probabilité réduite que la chimiothérapie seule élimine la tumeur, tandis qu’un nombre moindre de ces cellules et des signaux immunitaires plus actifs étaient associés à de meilleures réponses. Si ces résultats sont confirmés dans des cohortes plus larges et plus diverses, le comptage de ces cellules pourrait entrer dans les tests courants pour orienter les choix thérapeutiques — aidant à identifier qui pourrait bénéficier d’une prise en charge supplémentaire ou différente, comme des médicaments ciblant les macrophages ou renforçant l’attaque immunitaire, et apportant plus de précision aux soins de ce cancer difficile à traiter.
Citation: Chen, Wx., Yang, M., Shao, Qf. et al. M2 macrophages predict response to neoadjuvant chemotherapy in triple negative breast cancer patients. Sci Rep 16, 10638 (2026). https://doi.org/10.1038/s41598-026-46026-7
Mots-clés: cancer du sein triple négatif, macrophages, microenvironnement tumoral, chimiothérapie néoadjuvante, biomarqueurs immunitaires