Clear Sky Science · fr
Estimation du rapport temps inspiratoire/expiratoire par radar : étude de validation
Pourquoi observer la respiration compte
À chaque inspiration et expiration, notre corps livre des indices sur notre état de santé. Les médecins comptent généralement le nombre de respirations par minute, mais le chronométrage détaillé de chaque cycle — combien de temps dure l’inspiration par rapport à l’expiration — peut signaler des problèmes pulmonaires, cardiaques ou neurologiques plus tôt et avec plus de précision. Aujourd’hui, mesurer ces paramètres implique souvent de fixer des fils, des ceintures ou des électrodes adhésives sur le corps, ce qui peut être inconfortable, limiter les mouvements et difficile à maintenir pendant plusieurs jours. Cette étude pose une question simple mais puissante : un petit appareil radar placé discrètement près du lit peut‑il suivre ces détails respiratoires aussi bien, sans aucun contact avec le patient ?

Une nouvelle façon d’écouter la respiration
Les chercheurs se sont concentrés sur quatre mesures respiratoires clés : la fréquence respiratoire (nombre de respirations par minute), le temps consacré à l’inspiration (temps inspiratoire), le temps consacré à l’expiration (temps expiratoire) et le rapport entre les deux. Ce rapport, connu des cliniciens sous le nom de rapport I:E, est particulièrement important en réanimation et en ventilation mécanique, où il aide à ajuster l’assistance apportée aux poumons du patient. Pour éviter les capteurs de contact, l’équipe a utilisé un système radar compact qui envoie des ondes radio bénignes vers la poitrine de la personne et relève les très faibles mouvements induits par la respiration. En principe, cela permet au système de fonctionner à travers les vêtements, les couvertures et même un matelas, ce qui le rend attrayant pour les services hospitaliers, les salles de réveil après chirurgie et les soins palliatifs.
Comment les mesures radar ont été vérifiées
Pour évaluer la fiabilité du radar, l’équipe l’a comparé à une méthode de référence établie et basée sur le contact, l’impédancemétrie respiratoire (impedance pneumography). Ce système de référence utilise de petites électrodes sur la poitrine pour mesurer les variations de la résistance électrique lorsque les poumons se remplissent et se vident d’air. Trente volontaires sains sont restés allongés calmement sur une table d’inclinaison spéciale pendant que les deux dispositifs enregistraient simultanément leur respiration. L’équipe a ensuite traité les signaux radar étape par étape : correction des imperfections matérielles, conversion des changements de phase des ondes radio en mouvement thoracique, puis filtrage des données pour isoler la douce élévation et la chute liées à la respiration. À partir des signaux radar et de référence, ils ont identifié les sommets et les creux marquant la fin de l’inspiration et le début de l’expiration, permettant de calculer le chronométrage de chaque cycle respiratoire sur de nombreuses fenêtres de deux minutes.
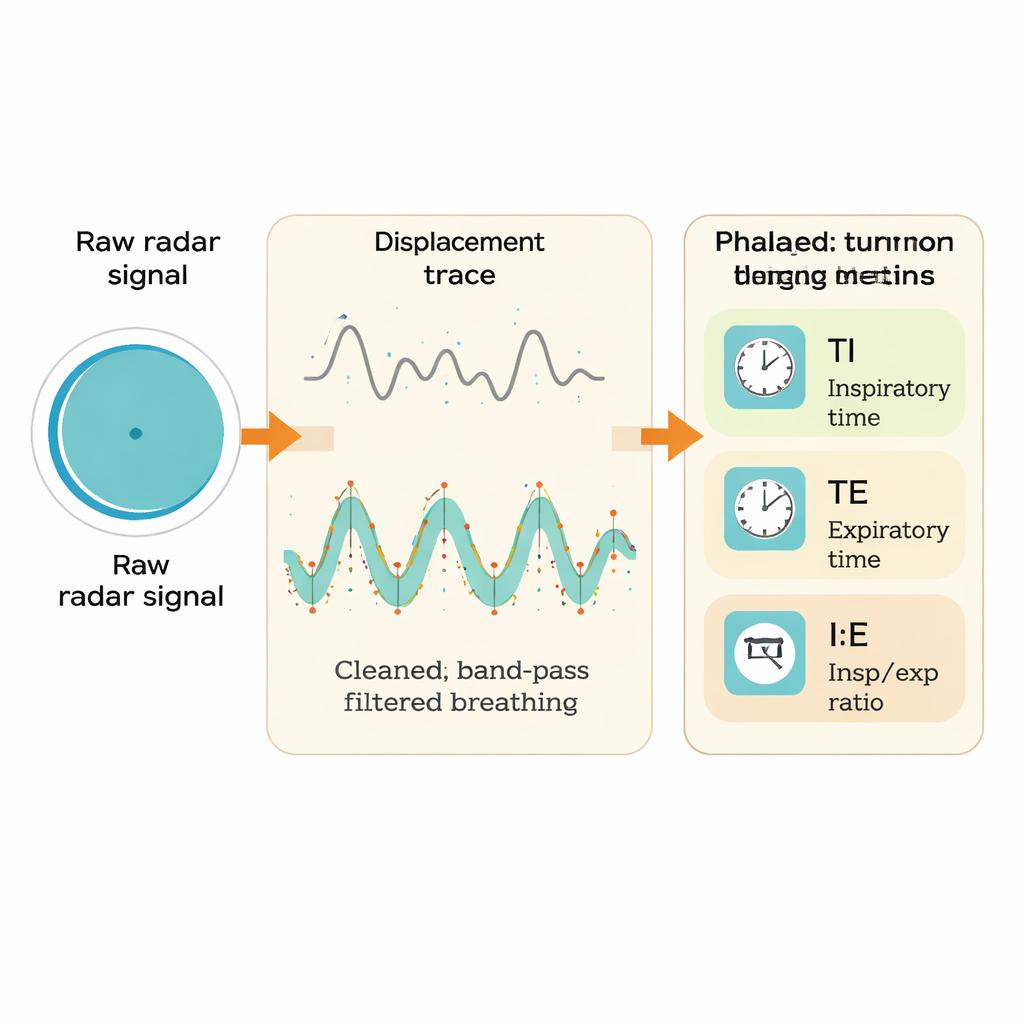
Performance de la méthode sans contact
Comparé au système de référence, le radar s’est montré remarquablement performant. Pour la fréquence respiratoire, l’accord était très fort : dans plus de 97 % des fenêtres temporelles, l’estimation du radar restait dans un écart de deux respirations par minute par rapport à la référence, avec presque aucune surestimation ou sous‑estimation systématique. Les mesures de temps, plus exigeantes, ont affiché des différences légèrement plus grandes mais sont restées dans des limites médicalement acceptables. En moyenne, les estimations du radar du temps d’inspiration étaient de quelques centièmes de seconde plus longues, et ses temps d’expiration un peu plus courts, que celles du système filaire. Le rapport entre inspiration et expiration, qui amplifie de petites erreurs de chronométrage, montrait la correspondance la plus faible mais restait néanmoins à l’intérieur des bornes de sécurité prédéfinies pour la grande majorité des mesures. Des tests statistiques avancés conçus pour évaluer l’équivalence entre deux méthodes ont confirmé que, pour les quatre métriques respiratoires, le radar et le système de référence étaient effectivement interchangeables dans ces limites.
Ce que l’étude n’a pas encore montré
Comme toute expérience soigneusement contrôlée, ce travail a ses limites. Tous les volontaires étaient des adultes en bonne santé, allongés calmement au repos, pendant des périodes relativement courtes, dans un environnement de laboratoire silencieux. Les patients réels bougent souvent, toussent, parlent ou ressentent de la douleur et de la détresse, autant de facteurs qui peuvent déformer les signaux. De subtils mouvements thoraciques lors de respirations très lentes, superficielles ou irrégulières peuvent aussi rendre plus difficile pour le radar de détecter précisément le début et la fin de chaque cycle, surtout lorsque le mouvement est à peine perceptible. Les auteurs notent que des algorithmes plus avancés, fondés sur les données, et des enregistrements plus longs dans des contextes hospitaliers et domestiques réalistes seront nécessaires pour comprendre pleinement le comportement de la technologie en pratique clinique courante.
Ce que cela signifie pour les patients et les soignants
Malgré ces limites, l’étude livre un message encourageant : un petit dispositif radar sans contact peut mesurer non seulement la fréquence respiratoire, mais aussi la durée des phases d’inspiration et d’expiration, avec une précision proche d’un système filaire bien établi. Pour les patients, cela pourrait signifier moins d’équipements sur la peau, plus de liberté de mouvement et une surveillance plus discrète et respectueuse — en particulier en soins palliatifs, en convalescence post‑opératoire et en unités de soins intensifs. Pour les cliniciens, cela ouvre la porte à un suivi continu et non intrusif de schémas respiratoires détaillés qui peuvent alerter plus tôt que de simples comptages de respirations. En bref, la surveillance par radar nous rapproche d’un suivi des signes vitaux « invisible » qui veille étroitement sur les patients tout en restant en retrait.
Citation: Trần, T.T., Oesten, M., Griesshammer, S.G. et al. Radar-based inspiratory-to-expiratory time ratio estimation: a validation study. Sci Rep 16, 8256 (2026). https://doi.org/10.1038/s41598-026-42517-9
Mots-clés: surveillance respiratoire, détection par radar, schémas respiratoires, signes vitaux sans contact, rapport inspiratoire–expiratoire