Clear Sky Science · fr
Gestion hémodynamique guidée par le débit cardiaque vs guidée par la pression artérielle moyenne chez des patients en craniotomie atteints de maladies cardiovasculaires : un essai randomisé
Pourquoi c’est important pour les patients opérés du cerveau
Les personnes subissant une chirurgie pour tumeur cérébrale traversent déjà une période stressante, et les enjeux sont encore plus élevés quand elles présentent en plus une maladie cardiaque. Pendant l’intervention, les médecins doivent contrôler avec précision le flux sanguin et la pression artérielle pour protéger le cerveau. Cette étude pose une question simple mais importante : vaut‑il mieux guider le traitement en fonction de la puissance de pompage du cœur, ou en fonction de la pression à l’intérieur des artères ? La réponse pourrait modifier la prise en charge anesthésique de certains des patients les plus fragiles au bloc opératoire.
Deux façons différentes de piloter la circulation
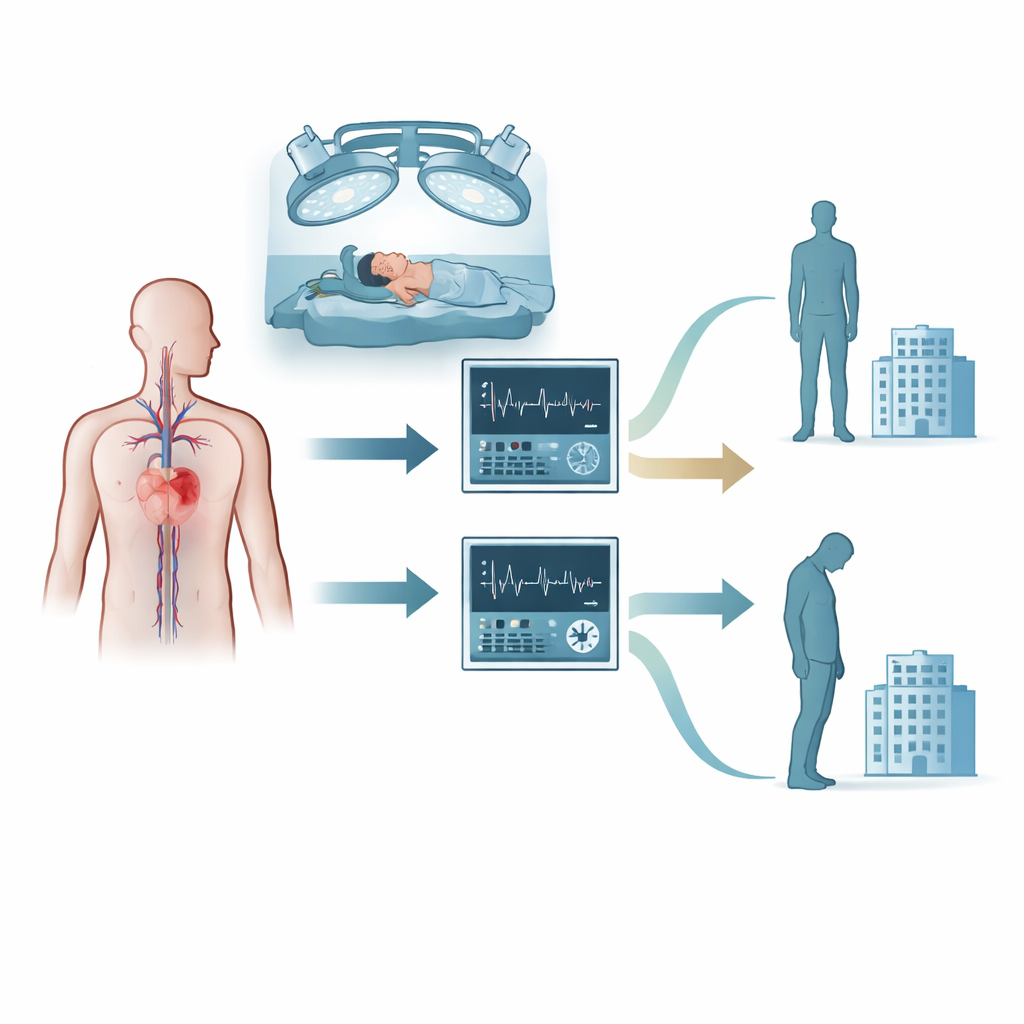
Quand une personne est sous anesthésie pour une chirurgie cérébrale, l’équipe médicale surveille en permanence des moniteurs affichant la fonction cardiaque et la pression artérielle. Traditionnellement, la plupart des équipes se focalisent sur la pression artérielle moyenne, une mesure de la force exercée par le sang sur la paroi des artères, comme indicateur approximatif de la perfusion cérébrale. Mais chez les patients ayant une hypertension de longue date ou une maladie cardiaque, ce lien peut être peu fiable. Cet essai a comparé l’approche habituelle centrée sur la pression à une stratégie plus récente axée sur le débit cardiaque, le volume réel de sang que le cœur éjecte chaque minute. Dans le groupe guidé par le débit cardiaque, les médecins ajustaient les perfusions et les médicaments pour maintenir le flux sanguin global au‑dessus d’un seuil défini et proche de la valeur de départ de chaque patient ; dans le groupe guidé par la pression, l’objectif était de maintenir la pression artérielle dans une plage sûre autour de la valeur de base.
Comment l’étude a été réalisée
Les chercheurs ont inclus 202 adultes programmés pour l’ablation de tumeurs des régions supérieures du cerveau qui présentaient aussi des problèmes cardiaques ou vasculaires diagnostiqués, tels que l’hypertension, une maladie coronarienne ou une insuffisance cardiaque. Tous ont reçu une anesthésie standard et des soins habituels pour tumeur cérébrale, mais ils ont été répartis au hasard selon l’une des deux stratégies de monitorage durant l’intervention. Dans le groupe débit cardiaque, un moniteur spécial analysait l’onde de pouls d’une voie artérielle pour estimer le volume sanguin éjecté par le cœur. Les cliniciens utilisaient ensuite un protocole structuré pour décider quand administrer des liquides intraveineux, quand recourir à des médicaments augmentant la contractilité et quand ajuster la profondeur de l’anesthésie. Dans le groupe pression artérielle, le même moniteur était masqué de sorte que seules les mesures de routine comme la pression et l’ECG étaient visibles, et les décisions se prenaient en se basant sur des cibles traditionnelles.
Ce qui s’est passé pendant et après l’intervention
Les deux stratégies ont donné lieu à des profils cliniques différentiels en salle d’opération. Les patients traités selon la guidance par le débit cardiaque ont reçu un peu plus de liquides intraveineux et davantage d’appui pharmacologique de la circulation. En conséquence, leur cœur a pompé en moyenne plus de sang, et les périodes de flux faible ont été quasiment éliminées, tandis que la pression artérielle restait dans une fourchette similaire à celle du groupe guidé par la pression. Après l’opération, l’équipe a suivi les patients de près. Leur critère principal était une échelle en cinq points largement utilisée qui reflète l’autonomie et la fonctionnalité d’une personne trois mois après une lésion ou une intervention cérébrale. Ils ont aussi évalué le gonflement cérébral sur les scanners, l’apparition de nouveaux problèmes comme une faiblesse ou des crises, les complications cardiaques et la durée d’hospitalisation.
Bénéfices encourageants, mais pas de verdict définitif
Sur le résultat global à trois mois, les deux approches ne différaient pas de façon statistiquement significative. Moins de personnes du groupe guidé par le débit cardiaque présentaient un score de récupération défavorable, mais la différence pouvait encore être due au hasard dans un essai de cette taille. Les observations plus immédiates, en revanche, étaient frappantes. Une très faible proportion des patients du groupe débit cardiaque a développé un nouveau gonflement cérébral sur les premiers scanners postopératoires, contre environ un patient sur dix dans le groupe pression. Les nouveaux troubles neurologiques, tels que faiblesse, confusion ou difficultés d’élocution, étaient également moins fréquents. Les patients gérés avec la stratégie du débit cardiaque quittaient généralement l’hôpital environ un jour plus tôt. Ces améliorations sont apparues dans de nombreux sous‑groupes, ce qui suggère qu’un meilleur contrôle du flux sanguin global pendant l’opération peut faciliter la récupération cérébrale, même si les gains fonctionnels à long terme sont plus difficiles à démontrer dans une étude de taille modeste.
Que retenir pour l’avenir
Pour les lecteurs, le message principal est que la façon dont les médecins choisissent de piloter la circulation pendant une chirurgie cérébrale complexe peut influencer la réparation précoce du cerveau. Prêter attention au volume de sang réellement fourni par le cœur, et pas seulement à la hauteur de la pression, semble réduire le gonflement cérébral et les complications à court terme chez des patients dont le cœur est déjà mis à contribution. Dans le même temps, l’essai a été réalisé dans un seul hôpital avec un nombre limité de participants ; ses résultats doivent donc être considérés comme des indices prometteurs plutôt que comme une preuve définitive. Des études plus larges et multicentriques seront nécessaires pour confirmer si la prise en charge guidée par le débit cardiaque améliore réellement la récupération à long terme et pour affiner les cibles optimales. Néanmoins, ce travail illustre une évolution de la réflexion : pour un cerveau vulnérable, un flux sanguin stable et adéquat pourrait compter davantage que la seule pression.
Citation: Chen, N., Yang, M., Li, R. et al. Cardiac output-guided vs. mean arterial pressure-guided hemodynamic management in craniotomy patients with cardiovascular disease: a randomized trial. Sci Rep 16, 9789 (2026). https://doi.org/10.1038/s41598-026-40615-2
Mots-clés: chirurgie des tumeurs cérébrales, débit cardiaque, gestion de la pression artérielle, récupération neurologique, monitorage hémodynamique