Clear Sky Science · fr
La molécule d’adhésion cellulaire 1 est surexprimée dans les mastocytes tissulaires et contribue potentiellement à la dégranulation médiée par les IgE
Pourquoi calmer les cellules allergiques importe
Quiconque a ressenti une démangeaison soudaine, une urticaire ou un gonflement connaît la puissance des mastocytes — des cellules immunitaires qui restent tranquilles dans la peau jusqu’à ce qu’un allergène les déclenche. Lorsque ces cellules surréagissent, elles peuvent provoquer des affections comme l’urticaire et la dermatite atopique. Cette étude explore une protéine de surface peu connue des mastocytes, appelée CADM1, et montre que la réduire avec un anticorps spécifique peut atténuer modestement mais de façon mesurable les réactions allergiques cutanées chez la souris. Ce travail suggère une nouvelle manière d’ajuster les réponses allergiques sans désactiver complètement le système immunitaire.
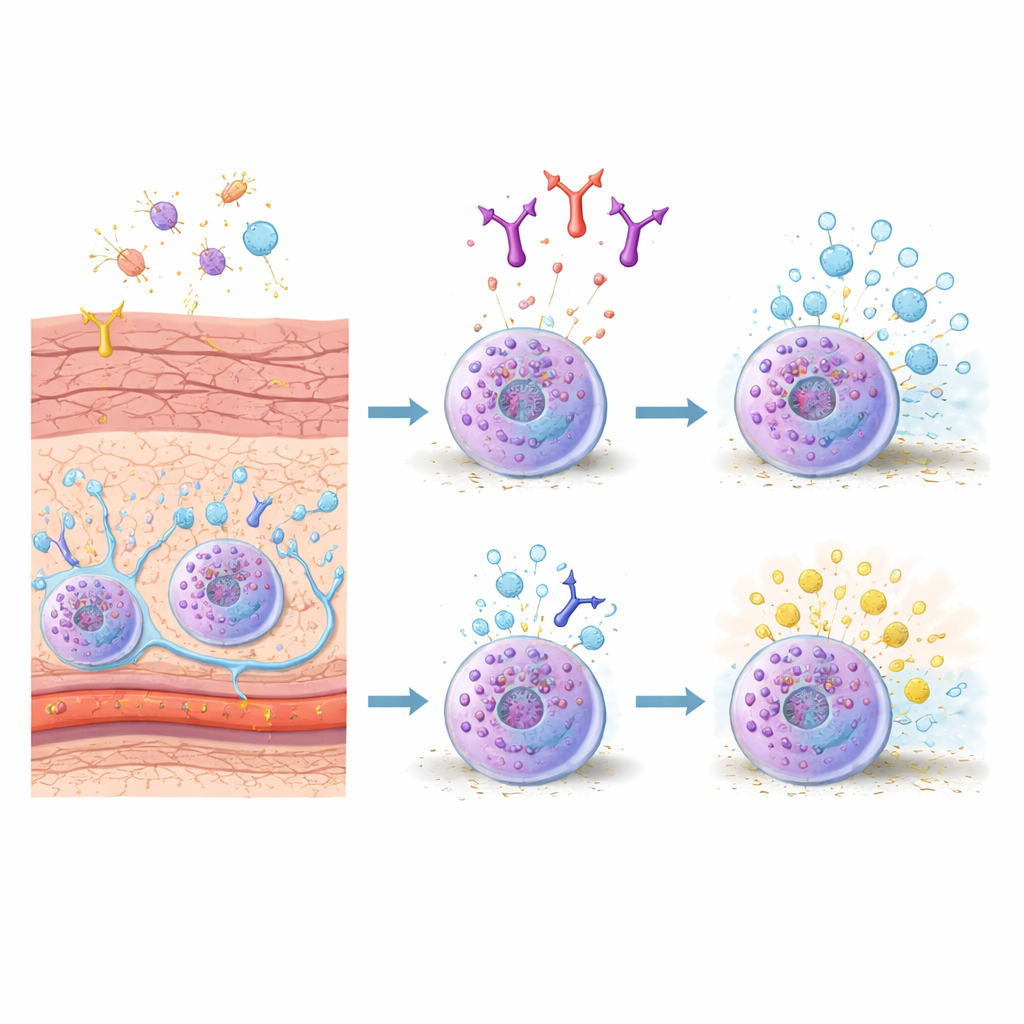
À la rencontre des cellules d’alarme de la peau
Les mastocytes sont postés dans les tissus exposés à l’extérieur, comme la peau et l’intestin, où ils jouent le rôle de dispositifs d’alarme. Chez la souris, un sous‑type majeur, les mastocytes du tissu conjonctif, vit dans la peau et les tissus profonds et répond fortement aux déclencheurs liés aux allergies. Lorsque leurs récepteurs de surface lient des anticorps IgE reconnaissant un allergène, ces cellules libèrent rapidement des paquets de substances — des granules chargés d’histamine, d’enzymes et de molécules de signalisation — qui provoquent la fuite des vaisseaux sanguins, le gonflement des tissus et l’activation des nerfs. Parce que ces cellules sont centrales tant dans les poussées allergiques soudaines que dans l’inflammation chronique, les chercheurs cherchent des moyens de maîtriser leur activité avec plus de précision.
Une protéine de surface collante entre en lumière
Les auteurs se sont concentrés sur une molécule appelée CADM1, mieux connue comme une « colle » qui aide les cellules à adhérer à leurs voisines, y compris aux fibres nerveuses et aux cellules de soutien dans la peau. Des travaux antérieurs ont montré que CADM1 sur les mastocytes renforce leurs contacts avec les fibres nerveuses et peut aggraver les démangeaisons chroniques dans des modèles de dermatite atopique. Ce qui n’était pas clair, c’est si CADM1 influence aussi la réponse interne du mastocyte lors des réactions allergiques cutanées rapides médiées par les IgE. Pour explorer cela, l’équipe a généré en laboratoire des mastocytes de type tissu conjonctif en cultivant des mastocytes issus de moelle osseuse avec des fibroblastes, reproduisant le microenvironnement cutané. Ils ont constaté que ces mastocytes de type tissulaire augmentaient fortement leur niveau de CADM1 par rapport à leurs homologues de moelle osseuse, suggérant que CADM1 est une caractéristique des mastocytes de type cutané.
Un anticorps qui atténue l’explosion cellulaire
Les chercheurs ont ensuite utilisé un anticorps spécialement conçu, appelé 3E1, qui se lie à la portion externe de CADM1. Dans des mastocytes de type tissu conjonctif en culture, une exposition brève au 3E1 a fortement réduit CADM1 à la surface cellulaire sans modifier d’autres molécules clés. Lorsque ces cellules ont été sensibilisées par des IgE puis exposées à un allergène modèle, les cellules témoins ont libéré de grandes quantités d’une enzyme de granule, mesure de la dégranulation. Les cellules prétraitées par 3E1 ont libéré significativement moins — environ un cinquième de granules en moins. Notamment, le même anticorps n’a pas atténué les réponses des mastocytes de moelle osseuse, ni l’activation par un signal d’origine nerveuse (substance P), ce qui indique un effet sélectif sur la voie IgE dans les mastocytes de type cutané.
À l’intérieur de la cellule : remodeler le squelette et les granules
Pour comprendre comment CADM1 influence cette explosion d’activité, l’équipe a observé les événements clés à l’intérieur des cellules à l’aide de la microscopie à fluorescence. Dans les mastocytes de type tissulaire témoins, l’exposition à l’allergène a rapidement provoqué la formation et le déplacement des granules sécrétoires et un réarrangement spectaculaire du « squelette » d’actine juste sous la membrane cellulaire — des changements qui aident les granules à se rendre à la surface et à fusionner. Avec le traitement 3E1, les signaux précoces des granules étaient beaucoup plus faibles et le remodelage habituel de l’actine était fortement supprimé. Autrement dit, réduire CADM1 n’empêchait pas l’allergène de lier son récepteur, mais cela empêchait la cellule de réorganiser son échafaudage interne et son système de circulation mobilisant normalement une libération complète.
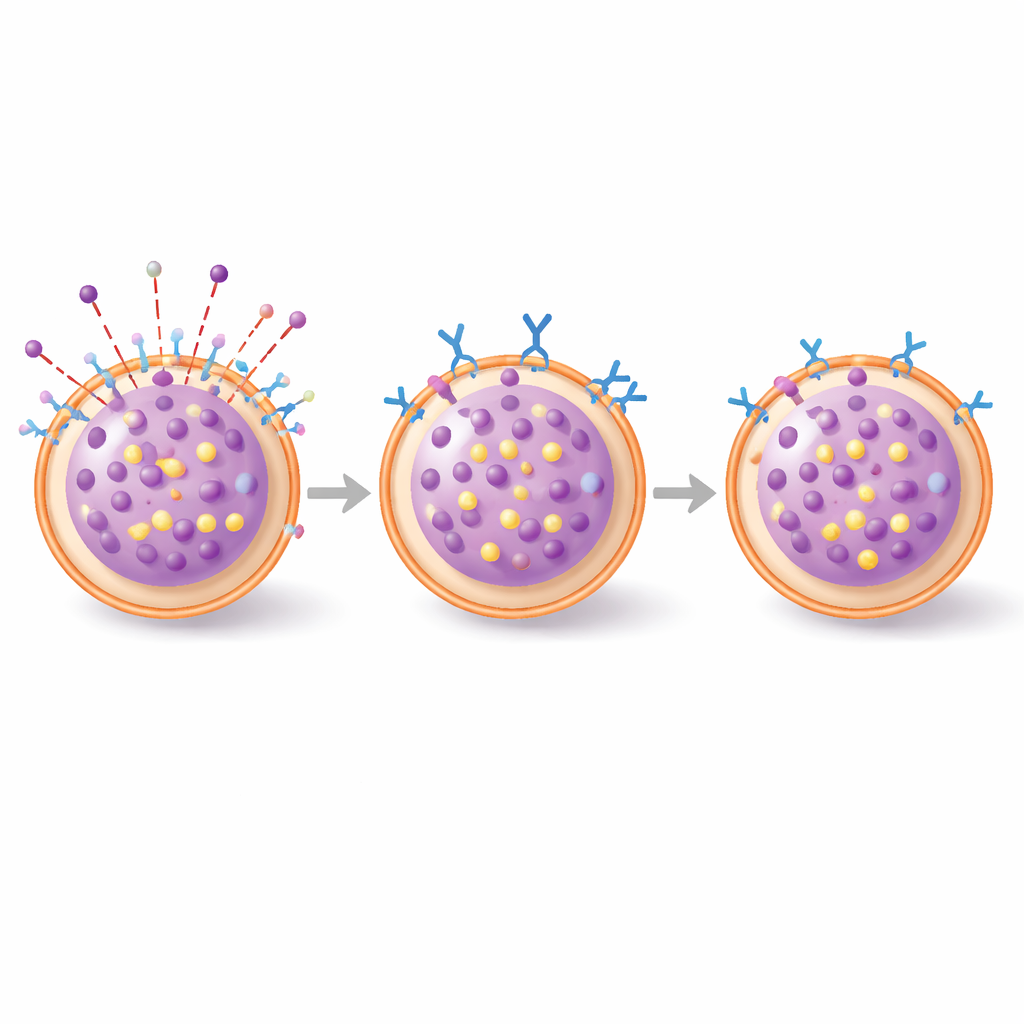
Du laboratoire à la peau vivante
Les scientifiques sont ensuite passés à un modèle murin de gonflement cutané allergique appelé anaphylaxie cutanée passive, dans lequel des animaux sensibilisés par les IgE reçoivent un petit allergène chimique sur l’oreille. Les souris ayant reçu l’anticorps 3E1 par voie intraveineuse avant le défi ont tout de même développé un gonflement, mais l’analyse microscopique a révélé qu’une fraction plus faible de leurs mastocytes cutanés était en train de déverser leurs granules par rapport aux animaux témoins. Un marqueur tissulaire de l’activation des mastocytes, la tryptase, était également en tendance à la baisse. L’effet d’atténuation était modeste, surtout aux tout premiers instants, mais est devenu plus net quelques heures après le début de la réaction, cohérent avec un frein partiel sur la dégranulation en cours plutôt qu’un blocage complet du déclenchement initial.
Ce que cela signifie pour les soins futurs des allergies
Dans l’ensemble, l’étude suggère que CADM1 est plus qu’une simple bande de Velcro cellulaire : dans les mastocytes de type cutané, elle soutient aussi la réorganisation interne et le déplacement des granules qui alimentent les bouffées allergiques médiées par les IgE. En se liant à CADM1 avec l’anticorps 3E1 et en l’éliminant de la surface, les chercheurs ont pu atténuer la dégranulation en culture et réduire l’activation des mastocytes dans les réactions allergiques cutanées chez la souris. Bien que les effets soient modérés et que le travail ait été réalisé chez l’animal, ces résultats ouvrent la possibilité de thérapies ciblant CADM1 pour adoucir sélectivement les réponses nocives des mastocytes dans la peau — atténuant potentiellement des affections comme les éruptions allergiques aiguës ou, après études complémentaires, des troubles chroniques tels que la dermatite atopique — sans supprimer largement le système immunitaire.
Citation: Hagiyama, M., Yoneshige, A., Takeuchi, F. et al. Cell adhesion molecule 1 is upregulated in connective tissue mast cells and potentially contributes in IgE-mediated degranulation. Sci Rep 16, 9432 (2026). https://doi.org/10.1038/s41598-026-40526-2
Mots-clés: mastocytes, réactions allergiques cutanées, dégranulation IgE, molécule d’adhésion cellulaire 1, thérapie par anticorps ciblée