Clear Sky Science · fr
Identification des facteurs de risque et élaboration d’un modèle prognostique multivariable pour la dermatite associée à l’incontinence chez les personnes âgées en maison de retraite
Pourquoi la peau abîmée compte dans la vieillesse
Pour de nombreuses personnes âgées vivant en maison de retraite, avoir besoin d’aide pour les toilettes fait partie du quotidien. Lorsqu’une peau est fréquemment exposée à l’urine ou aux selles, elle peut devenir rouge, douloureuse et même infectée — une affection appelée dermatite associée à l’incontinence (DAI). Au‑delà de l’inconfort, ces problèmes cutanés perturbent le sommeil, augmentent les besoins en soins et renchérissent les coûts de santé. Cette étude posait une question pratique : parmi les résidents incontinent·e·s en maison de retraite, qui est le·la plus susceptible de développer une DAI, et peut‑on construire un profil de risque simple pour que le personnel intervienne tôt afin de protéger la peau ?
Le problème quotidien derrière la science
La DAI est une irritation fréquente de la peau au niveau des fesses et des zones génitales causée par une humidité prolongée et le contact avec l’urine et les selles. Elle peut entraîner des sensations de brûlure, des démangeaisons et des douleurs, et favoriser l’apparition de lésions plus graves comme les ulcères de pression. À mesure que les populations vieillissent et que de plus en plus de personnes vivent avec l’incontinence en soins de longue durée, le nombre de personnes à risque augmente. Les infirmier·ère·s portent déjà une grande attention aux soins de la continence et au nettoyage de la peau, mais ils·elles ont manqué d’un outil éprouvé pour estimer le risque futur de DAI pour un résident particulier. Un outil de prédiction fiable pourrait aider les équipes à concentrer temps et produits protecteurs sur celles et ceux qui en ont le plus besoin, tout en évitant des traitements inutiles pour les autres.
Comment les chercheurs ont étudié les résidents
Les auteur·rice·s ont réalisé une analyse secondaire de données issues d’un large essai mené dans 17 maisons de retraite à Berlin, en Allemagne. Cet essai initial évaluait un programme de soins de la peau fondé sur les preuves auprès de 314 résident·e·s. Pour le présent travail, les chercheur·se·s ont sélectionné 149 résident·e·s âgées de 65 ans et plus, incontinent·e·s, sans DAI au départ, et réexaminé·e·s 12 semaines plus tard. Des dermatologues, à l’aveugle des objectifs de l’étude, ont réalisé des bilans cutanés complets et utilisé un outil international pour déterminer si une DAI était apparue. Sur 12 semaines, 20 résident·e·s (environ 13 %) ont développé une nouvelle DAI. L’équipe a ensuite examiné plus de 50 caractéristiques de base — de la mobilité et de l’autonomie aux médicaments, au poids et aux affections cutanées existantes — pour déterminer lesquelles prédisaient le mieux l’apparition d’une DAI.
Les signes clés de risque mis au jour
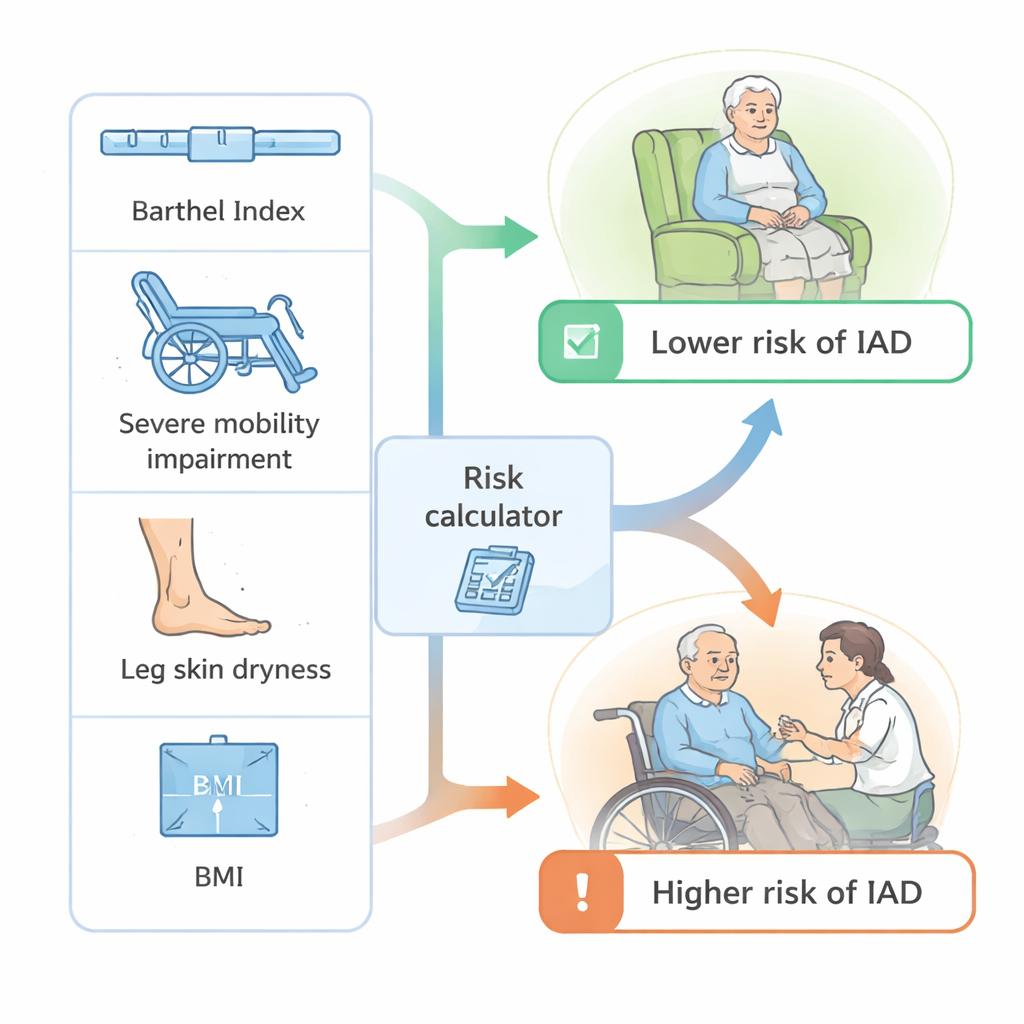
Plusieurs tendances nettes ont émergé. Les résident·e·s ayant une plus faible capacité à gérer les tâches quotidiennes comme s’habiller ou passer du lit au fauteuil — mesurée par un score standard appelé indice de Barthel — étaient plus susceptibles de développer une DAI. Celles et ceux présentant des troubles de la mobilité marqués (par exemple paralysie ou faiblesse sévère) présentaient aussi un risque sensiblement plus élevé. La présence conjointe d’incontinence urinaire et fécale (« incontinence double ») augmentait encore la probabilité de lésion cutanée. Fait surprenant, les résident·e·s dont les jambes inférieures présentaient une sécheresse visible semblaient moins susceptibles de développer une DAI, ce qui suggère qu’un type de peau généralement plus sec — ou les soins hydratants supplémentaires apportés aux peaux sèches — pourrait offrir une certaine protection contre les agressions d’humidité dans la zone des protections.
Construction et validation d’un modèle de prédiction
À partir de ces résultats, les chercheur·se·s ont élaboré un modèle statistique combinant plusieurs informations pour chaque résident·e : indépendance fonctionnelle globale (score de l’indice de Barthel), présence d’un déficit de mobilité sévère, indice de masse corporelle, et présence de sécheresse cutanée visible sur les jambes. Ils ont également inclus une interaction montrant que l’autonomie plus grande était moins protectrice si la personne présentait une incontinence à la fois urinaire et fécale. Le modèle a ensuite été testé selon des méthodes établies. Il a su distinguer clairement les résident·e·s qui allaient développer une DAI de ceux qui n’en développaient pas, avec un niveau de précision (surface sous la courbe de 0,82) généralement considéré comme bon en recherche de prédiction médicale. Avec un seuil de risque pratique, le modèle a correctement identifié la plupart des résident·e·s à haut risque tout en évitant de nombreuses fausses alertes, et ses prédictions correspondaient étroitement à ce qui a été observé dans les établissements.
Ce que cela signifie pour les soins quotidiens
Pour les non‑spécialistes, la conclusion est que le risque de DAI n’est pas aléatoire : il se concentre chez les résident·e·s physiquement dépendant·e·s, présentant des limitations sévères de mobilité et exposé·e·s à la fois à l’urine et aux selles, tandis que certains profils de « peau sèche » peuvent indiquer un risque un peu plus faible. Toutes ces caractéristiques sont déjà enregistrées dans les évaluations infirmières de routine, ce qui signifie que le personnel pourrait les utiliser — éventuellement via une simple liste de contrôle ou un calculateur — pour signaler les résident·e·s nécessitant des contrôles cutanés plus fréquents, des nettoyages plus doux, des crèmes barrières et des plans de prise en charge de la continence. Bien que ce modèle doive encore être testé dans d’autres maisons de retraite et d’autres pays, il montre que des informations déjà disponibles peuvent être transformées en un système d’alerte précoce pratique pour préserver la santé et le confort de la peau des personnes âgées.
Citation: El Genedy-Kalyoncu, M., Völzer, B. & Kottner, J. Identification of risk factors and development of a multivariable prognostic prediction model for incontinence-associated dermatitis in older nursing home residents. Sci Rep 16, 7163 (2026). https://doi.org/10.1038/s41598-026-40416-7
Mots-clés: dermatite associée à l’incontinence, soins en maison de retraite, santé de la peau, personnes âgées, prévision du risque