Clear Sky Science · fr
La fraction d’épaississement des intercostaux n’apporte rien de plus à la fraction d’épaississement du diaphragme chez des sujets sains sous ventilation non invasive
Pourquoi l’effort respiratoire compte
Lorsque des patients peinent à respirer, les médecins recourent souvent à la ventilation non invasive — un masque ajusté relié à un appareil — pour insuffler de l’air dans les poumons sans intuber. Mais régler l’appareil est un exercice d’équilibre délicat : un soutien insuffisant laisse le patient se battre pour respirer, tandis qu’un soutien excessif peut blesser les poumons ou affaiblir les muscles respiratoires. Cette étude pose une question simple mais importante : une échographie thoracique rapide peut‑elle indiquer de façon fiable l’intensité de l’effort respiratoire, et y gagne‑t‑on quelque chose en examinant plusieurs groupes musculaires ?
Le principal muscle respiratoire à l’honneur
Le diaphragme, dôme musculaire sous les poumons, est le moteur de la respiration normale. Lorsqu’il se contracte, il s’épaissit et s’abaisse, attirant l’air dans la cage thoracique. Des travaux antérieurs ont suggéré que la mesure de l’augmentation d’épaisseur du diaphragme à chaque respiration — appelée fraction d’épaississement diaphragmatique — pourrait refléter l’intensité de l’effort respiratoire. Pour tester cette idée de façon contrôlée, les chercheurs ont recruté 38 jeunes adultes en bonne santé et leur ont demandé de pédaler sur un vélo d’exercice semi‑incliné tout en portant un masque respiratoire relié à un ventilateur.
Mettre les muscles respiratoires à l’épreuve
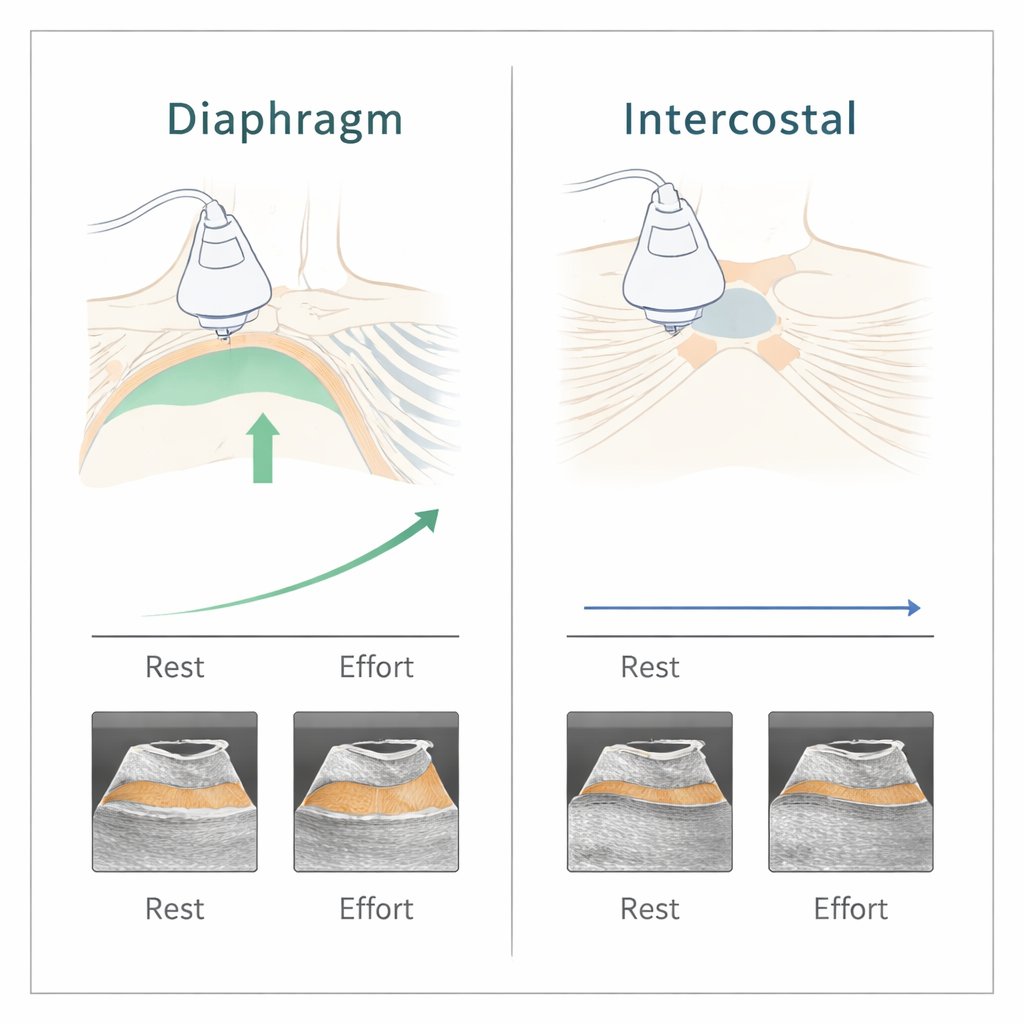
Chaque volontaire a effectué trois niveaux d’effort : repos, effort léger et effort intense, déterminés selon la perception de l’effort. À chaque niveau d’effort, les réglages du ventilateur ont été présentés dans un ordre aléatoire, allant d’aucun soutien machine à des pressions d’assistance progressivement plus élevées. À chaque étape, l’équipe a mesuré trois choses : l’épaississement diaphragmatique à l’échographie, l’épaississement des petits muscles intercostaux parasternaux (entre les côtes, près du sternum) et la variation de pression intra‑thoracique à chaque respiration. Cette variation de pression, mesurée par un fin cathéter à ballonnet œsophagien, est considérée comme un indicateur de référence de l’effort respiratoire, mais elle est invasive et inconfortable.
Ce que les mesures ont révélé
Avec l’augmentation de l’intensité de l’effort, l’épaississement diaphragmatique et les oscillations de pression intra‑thoracique se sont accrus, indiquant que les volontaires fournissaient effectivement plus d’effort respiratoire. L’analyse statistique a montré une corrélation modérée entre la fraction d’épaississement diaphragmatique et les variations de pression à travers tous les réglages du ventilateur. Autrement dit, quand l’effort respiratoire augmentait ou diminuait, l’échographie diaphragmatique suivait généralement le même sens. Le cathéter de pression distinguait encore mieux les différents niveaux d’effort, mais l’échographie du diaphragme permettait aussi de les distinguer de façon raisonnable.
Pourquoi les muscles intercostaux n’apportent pas grand‑chose
Le constat était très différent pour les muscles intercostaux parasternaux. Leur épaisseur changeait à peine, que ce soit avec l’exercice ou selon les réglages du ventilateur, et ces mesures ne suivaient ni les oscillations de pression ni l’épaississement diaphragmatique. Chez ces adultes sains ayant une fonction diaphragmatique normale, l’exploration de ces muscles ne fournissait donc pas d’information supplémentaire utile. Une explication probable est que ces muscles servent plutôt à stabiliser la cage thoracique qu’à se raccourcir de façon marquée à chaque respiration, si bien que leur épaisseur à l’échographie varie peu, sauf lors d’efforts respiratoires extrêmes ou lorsque le diaphragme est affaibli.
Quelles implications pour la pratique clinique
En pratique courante, ces résultats suggèrent qu’une simple échographie du diaphragme pourrait aider les cliniciens à apprécier des variations relatives de l’effort respiratoire et à ajuster plus sereinement les réglages de la ventilation non invasive, tout en épargnant au patient l’inconfort d’un cathéter de pression. Du moins chez les sujets sains, ajouter l’échographie des muscles intercostaux parasternaux n’améliore pas cette évaluation. Les auteurs soulignent que leurs travaux ont été réalisés chez de jeunes volontaires en bonne santé dans des conditions strictement contrôlées, et non chez des patients malades. Des études futures chez des personnes atteintes de maladies pulmonaires ou présentant un diaphragme affaibli seront nécessaires pour déterminer si les mesures des muscles costaux deviennent plus informatives lorsque le muscle respiratoire principal ne porte plus la charge.
Citation: Hoermann, C., Drotleff, L.S., Link, B. et al. Intercostal thickening fraction adds no value to diaphragm thickening fraction in healthy subjects undergoing noninvasive ventilation. Sci Rep 16, 7165 (2026). https://doi.org/10.1038/s41598-026-40192-4
Mots-clés: ventilation non invasive, échographie du diaphragme, effort respiratoire, muscles respiratoires, soins intensifs