Clear Sky Science · fr
Risque inflammatoire résiduel et résultats cliniques après angioplastie coronaire contemporaine : revue systématique et méta-analyse
Pourquoi l’inflammation cardiaque cachée importe
De nombreuses personnes qui subissent la pose d’un stent pour ouvrir des artères coronaires obstruées quittent l’hôpital en pensant que le danger est écarté. Pourtant, même lorsque le cholestérol est bien contrôlé avec des médicaments modernes, certains patients continuent de faire des infarctus, des AVC ou de décéder dans les années qui suivent. Cette étude pose une question simple mais cruciale : une forme discrète et persistante d’inflammation sanguine représente‑t‑elle une part importante de ce risque résiduel, et sa mesure pourrait‑elle aider les médecins à mieux protéger leurs patients ?
Un examen approfondi des patients après pose de stent
Les chercheurs ont combiné les données de cinq grandes études qui ont suivi 13 604 adultes ayant subi une intervention coronaire percutanée, la procédure par cathéter au cours de laquelle une sonde gonflable et souvent un stent sont utilisés pour élargir des artères coronaires rétrécies. La plupart de ces patients recevaient déjà des statines et d’autres traitements standard pour abaisser le cholestérol et la tension artérielle. Malgré cela, l’équipe a constaté que plus de 40 % présentaient des signes d’inflammation de faible intensité persistante un mois après l’intervention, alors même qu’ils pouvaient se sentir bien et afficher des chiffres de cholestérol acceptables.
Un signal sanguin simple d’un problème persistant
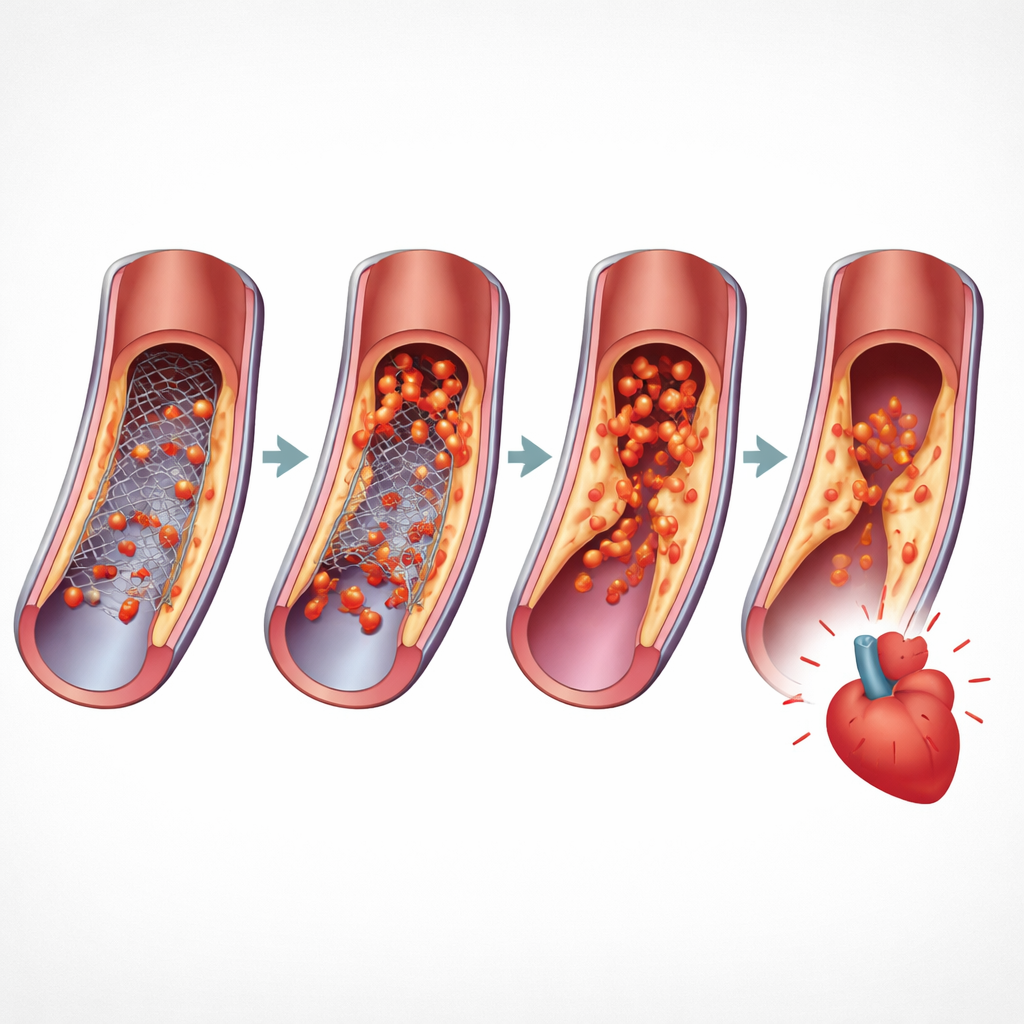
L’inflammation a été suivie grâce à un test sanguin largement disponible appelé protéine C‑réactive ultra‑sensible, qui augmente lorsque le système immunitaire est activé. Les patients ont été testés autour du geste de pose de stent puis à nouveau environ un mois plus tard. Ceux dont les valeurs restaient au‑dessus d’un seuil modeste au suivi ont été classés comme présentant un risque inflammatoire résiduel élevé. Il est important de noter que l’étude ne portait pas sur des infections dramatiques ou des poussées aiguës, mais plutôt sur un processus latent dans la paroi artérielle qui peut discrètement déstabiliser une plaque et favoriser la formation de caillots même après que l’obstruction mécanique a été traitée.
Ce que l’inflammation persistante signifie pour le pronostic
Quand les chercheurs ont comparé les personnes ayant une inflammation résiduelle élevée à celles ayant une inflammation faible, les différences sur l’année suivante étaient frappantes. Les patients avec une inflammation persistante avaient un risque d’événement cardiovasculaire majeur (défini comme infarctus, AVC ou décès) supérieur d’environ deux tiers. Leur risque de mortalité toutes causes confondues était presque triplé. Ils avaient également plus de risques d’être victimes d’infarctus ou d’AVC non mortels, même si l’ampleur exacte de ces risques variait selon les études. Ces tendances étaient présentes chez des patients de pays occidentaux et asiatiques, ce qui suggère que le lien entre inflammation et mauvais pronostic est valable à travers différents systèmes de santé et contextes.
Au‑delà du cholestérol : repenser le risque cardiaque
Les résultats remettent en question l’idée longtemps répandue selon laquelle atteindre des objectifs de cholestérol après une angioplastie suffit à supprimer le risque futur. Ils soutiennent plutôt une vision « à deux voies » de la maladie coronarienne où le cholestérol et l’inflammation contribuent chacun aux dommages, parfois de manière indépendante. Les auteurs notent que les recommandations standard poussent déjà les médecins à contrôler le cholestérol après les interventions, mais ne préconisent pas systématiquement la mesure des marqueurs inflammatoires. Leur analyse suggère qu’un simple test sanguin répété pour l’inflammation un mois après l’intervention pourrait identifier un grand nombre de patients restant vulnérables, même lorsque leur cholestérol est bien contrôlé, la fonction rénale acceptable et le traitement médicamenteux optimisé.
Nouveaux axes de traitement et de prévention
Parce que cette recherche repose sur des études observationnelles plutôt que sur des essais thérapeutiques randomisés, elle ne peut pas prouver que diminuer l’inflammation améliorera à lui seul la survie. Néanmoins, elle renforce des preuves croissantes issues d’autres travaux selon lesquelles des approches anti‑inflammatoires — comme de faibles doses de colchicine ou des médicaments plus récents ciblant des signaux immunitaires spécifiques — pourraient offrir une protection complémentaire au‑delà de la baisse du cholestérol. Les auteurs plaident pour que les essais futurs se concentrent spécifiquement sur les patients présentant un risque inflammatoire résiduel élevé après pose de stent, afin de tester si une stratégie thérapeutique guidée par les niveaux d’inflammation peut prévenir davantage d’infarctus et d’AVC. Pour les patients et les cliniciens, le message est clair : déboucher une artère n’est qu’une partie de l’histoire ; calmer l’artère en traitant l’inflammation cachée peut être tout aussi important pour rester en bonne santé sur le long terme.
Citation: Romeo, F.J., Golino, M., Morello, M. et al. Residual inflammatory risk and clinical outcomes after contemporary percutaneous coronary intervention: a systematic review and meta-analysis. Sci Rep 16, 8584 (2026). https://doi.org/10.1038/s41598-026-39691-1
Mots-clés: stent cardiaque, inflammation, protéine C‑réactive, risque cardiovasculaire, cholestérol