Clear Sky Science · fr
La ventilation guidée par la pression de driving avec échographie pulmonaire réduit les complications pulmonaires après une chirurgie épigastrique en haute altitude
Respirer en toute sécurité sur le toit du monde
Subir une intervention chirurgicale est déjà une source de stress, mais pour les personnes vivant en haute montagne, obtenir suffisamment d’oxygène peut constituer un défi supplémentaire. En haute altitude, l’air est plus rare et cela rend les poumons plus vulnérables lorsque le respirateur prend le relais pendant une opération. Cette étude a suivi des patients sur le plateau tibétain pour tester une manière plus intelligente de régler ces appareils, en utilisant des signaux en temps réel provenant des poumons eux-mêmes, afin de vérifier si cela permettait de réduire les problèmes respiratoires courants après une chirurgie abdominale haute.
Pourquoi la haute altitude augmente les risques liés à la chirurgie
Les personnes qui vivent à des milliers de mètres d’altitude respirent en permanence un air appauvri en oxygène. Au fil des années, leurs poumons et leurs vaisseaux sanguins s’adaptent, mais un effet secondaire est que leurs poumons peuvent devenir plus rigides et perdre une partie de leur « réserve ». Lors d’une chirurgie majeure dans la région épigastrique, l’anesthésie et la relaxation musculaire tendent à faire s’effondrer des zones pulmonaires, limitant encore l’échange d’oxygène. Au niveau de la mer, l’organisme tolère souvent ces altérations ; en altitude, même des pertes modérées de fonction pulmonaire peuvent faire la différence entre une récupération sans incident et des troubles respiratoires graves, appelés complications pulmonaires postopératoires (PPC).
Une manière sur mesure d’utiliser le ventilateur
Les chercheurs ont comparé deux modalités de ventilation chez 152 adultes subissant une chirurgie épigastrique ouverte à plus de 3 500 mètres. Les deux groupes ont reçu le même volume courant « protecteur » et modéré. Dans le groupe standard, l’équipe a utilisé une pression basse et unique pour maintenir légèrement les poumons ouverts et a pratiqué une seule manœuvre de recrutement brève. Dans le groupe expérimental, la pression en fin d’expiration a été ajustée pas à pas pour chaque patient, à la recherche du niveau qui produisait la plus faible poussée nécessaire pour délivrer chaque insufflation. Cette petite poussée, appelée pressure driving (pression de driving), est un indicateur simple de la raideur ou de la détente des poumons. L’équipe a aussi utilisé l’échographie pulmonaire au chevet pour détecter des zones d’atélectasie cachées et n’a répété les manœuvres de recrutement que lorsque les images le justifiaient. 
Ce que l’étude a révélé au bloc opératoire
Malgré des âges, des durées opératoires et des risques globaux similaires, les deux groupes ont montré des comportements pulmonaires très différents sous ventilateur. Avec l’approche personnalisée, les patients avaient en général une pression de maintien un peu plus élevée mais une pression de driving beaucoup plus faible, ce qui signifie que les poumons étaient plus faciles à insuffler. Les images échographiques de ce groupe montraient moins de régions effondrées pendant et après l’opération, et les mesures des gaz sanguins attestaient d’un meilleur transfert d’oxygène. Bien que l’« énergie » mécanique totale délivrée par le ventilateur ait été légèrement supérieure, elle se présentait surtout sous la forme d’un soutien continu pour garder les alvéoles ouvertes, plutôt que de sollicitations répétées susceptibles d’endommager les tissus fragiles. La fréquence cardiaque et la tension artérielle sont restées stables, ce qui suggère que cette stratégie est sûre pour la circulation.
Moins de complications respiratoires et des séjours plus courts
Le vrai test était ce qui s’est passé après la sortie du bloc opératoire. À l’aide d’un score standardisé, l’équipe a suivi les problèmes pulmonaires — hypoxémie, zones d’atélectasie et épanchement pleural — au cours de la première semaine postopératoire. Dans le groupe standard, plus de la moitié des patients ont développé des complications d’intensité modérée ou plus. Dans le groupe personnalisé, cette proportion est tombée à environ un patient sur cinq. La gravité des complications était également moindre et le taux d’effondrement visible à l’imagerie a diminué. Les patients dont la ventilation était guidée par la pression de driving et l’échographie ont quitté l’hôpital en moyenne environ un jour et demi plus tôt, traduisant une récupération plus fluide. 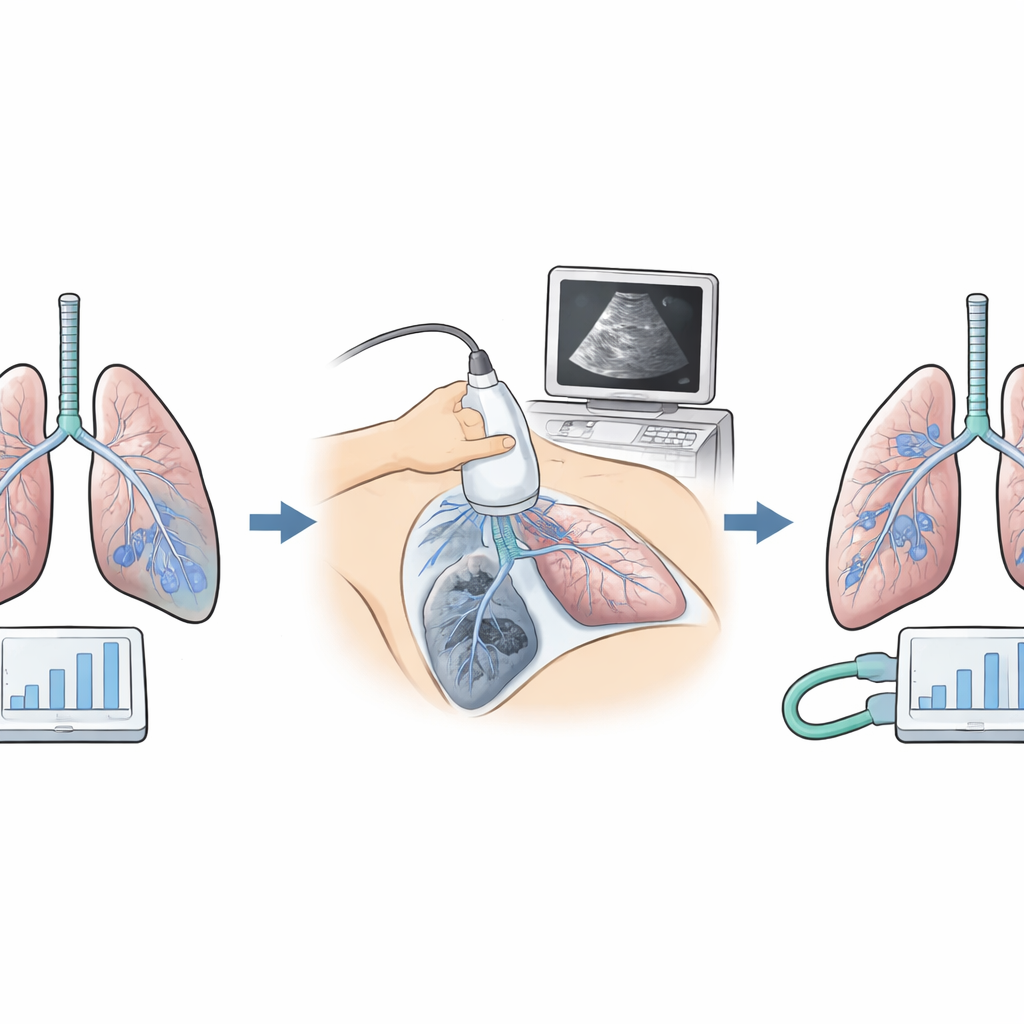
Ce que cela signifie pour les patients en altitude
Pour les personnes qui vivent et subissent des interventions en haute altitude, cette étude suggère qu’« écouter » les poumons — en observant la pression dont ils ont besoin et en les visualisant directement par échographie — peut rendre la ventilation mécanique plus douce et plus sûre. Plutôt que d’appliquer les mêmes paramètres à tous, le ventilateur est adapté au comportement pulmonaire propre à chaque patient, aidant à maintenir les alvéoles fragiles ouvertes sans les surgonfler. Bien qu’il s’agisse d’un essai réalisé dans un seul hôpital et que des études plus larges soient nécessaires, ces résultats ouvrent la voie à un avenir où les équipes d’anesthésie combineraient systématiquement des mesures de pression simples et l’échographie au lit du patient pour réduire les complications pulmonaires, notamment dans les lieux où l’air est rare et où chaque respiration compte.
Citation: Xu, Z., Dou, C., Chen, R. et al. Driving pressure guided ventilation with lung ultrasound reduces pulmonary complications after epigastric surgery at high altitude. Sci Rep 16, 8581 (2026). https://doi.org/10.1038/s41598-026-39549-6
Mots-clés: chirurgie en haute altitude, échographie pulmonaire, ventilation mécanique, complications pulmonaires postopératoires, PEEP individualisé