Clear Sky Science · fr
L’inhibition des points de contrôle immunitaires augmente la réponse des lymphocytes T spécifiques d’un antigène dans les cancers de la tête et du cou
Retourner les défenses de l’organisme contre les cancers de la tête et du cou
Les cancers de la tête et du cou restent difficiles à traiter, et même les immunothérapies récentes ne bénéficient qu’à une fraction des patients. Cette étude explore une idée prometteuse : apprendre aux cellules immunitaires à mieux reconnaître des signaux spécifiques du cancer, puis libérer ces cellules de « freins » moléculaires afin qu’elles puissent attaquer les tumeurs plus efficacement. Pour les personnes vivant avec un cancer de la tête et du cou, ou à risque d’en développer un, ce travail ouvre la voie à des vaccins et des combinaisons médicamenteuses qui pourraient rendre les traitements actuels plus puissants et plus durables.
Pourquoi l’immunothérapie actuelle aide si peu
Les immunothérapies modernes ciblent souvent des protéines appelées points de contrôle immunitaires, qui agissent comme des freins sur les lymphocytes T, ces globules blancs capables de détruire les tumeurs. Dans le carcinome épidermoïde de la tête et du cou (HNSCC), des médicaments qui bloquent le point de contrôle PD-1 — comme le nivolumab ou le pembrolizumab — sont déjà utilisés. Pourtant, seulement environ 20 % des patients en bénéficient, et de nombreux cancers finissent par progresser. Les auteurs ont cherché à comprendre, dans un contexte expérimental contrôlé, comment le blocage de PD-1 et de points de contrôle associés affecte les lymphocytes T sensibilisés à des marqueurs tumoraux, et si la combinaison de plusieurs inhibiteurs apporte un avantage au-delà du blocage de PD-1 seul.
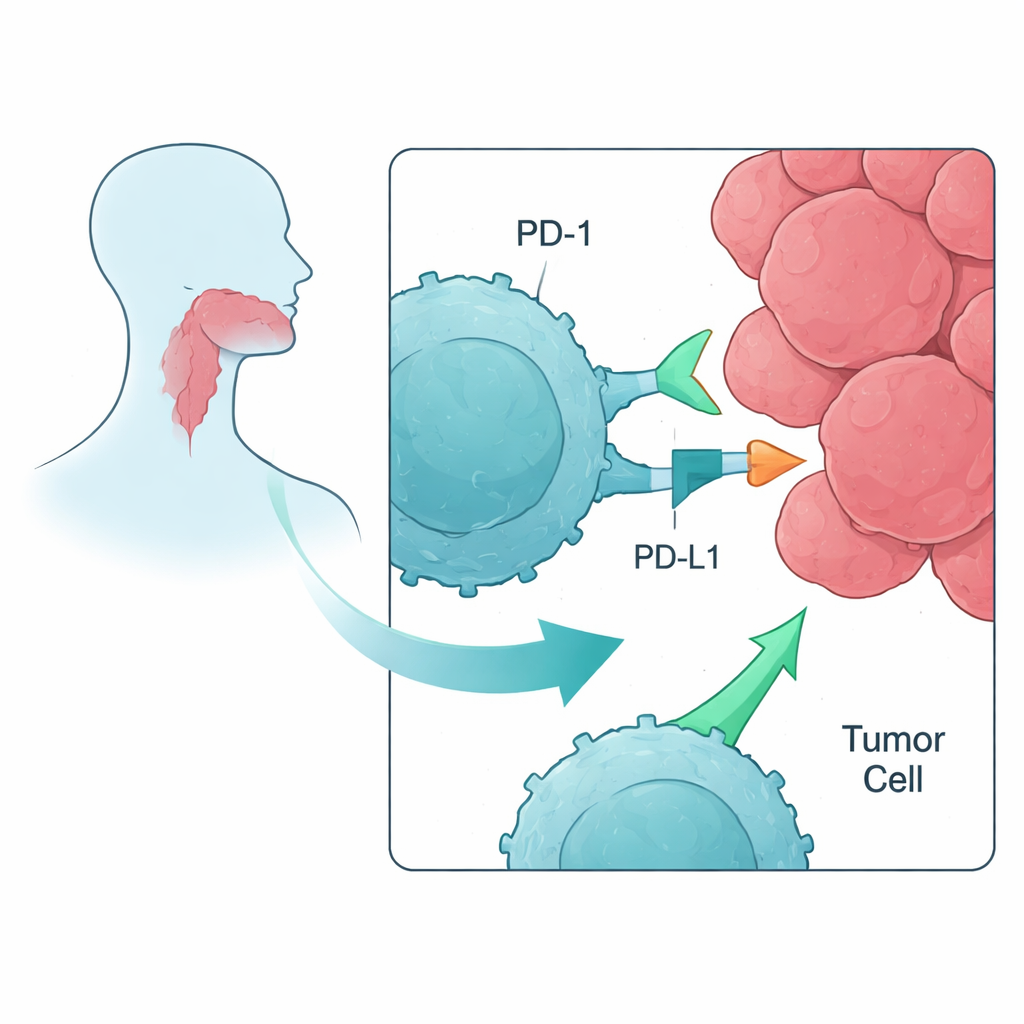
Former les cellules immunitaires à détecter les cibles tumorales
Les chercheurs ont débuté avec des cellules sanguines de volontaires sains plutôt que de patients, pour modéliser la réaction d’un système immunitaire moins altéré en début de maladie. Ils ont isolé des lymphocytes mononucléés périphériques, qui comprennent des lymphocytes T, et les ont exposés à de courts fragments protéiques — des peptides — issus d’antigènes associés aux tumeurs fréquemment retrouvés dans les cancers de la tête et du cou. Trois cibles se sont révélées particulièrement efficaces pour réveiller les lymphocytes T : MAGE, NY-ESO-1 et PRAME. En une semaine environ, dans des cultures lymphocytaires en présence de peptides, ces peptides ont agi comme de mini-vaccins, faisant proliférer des lymphocytes T rares capables de reconnaître spécifiquement chaque marqueur lié au cancer.
Desserer les freins sur les lymphocytes T entraînés
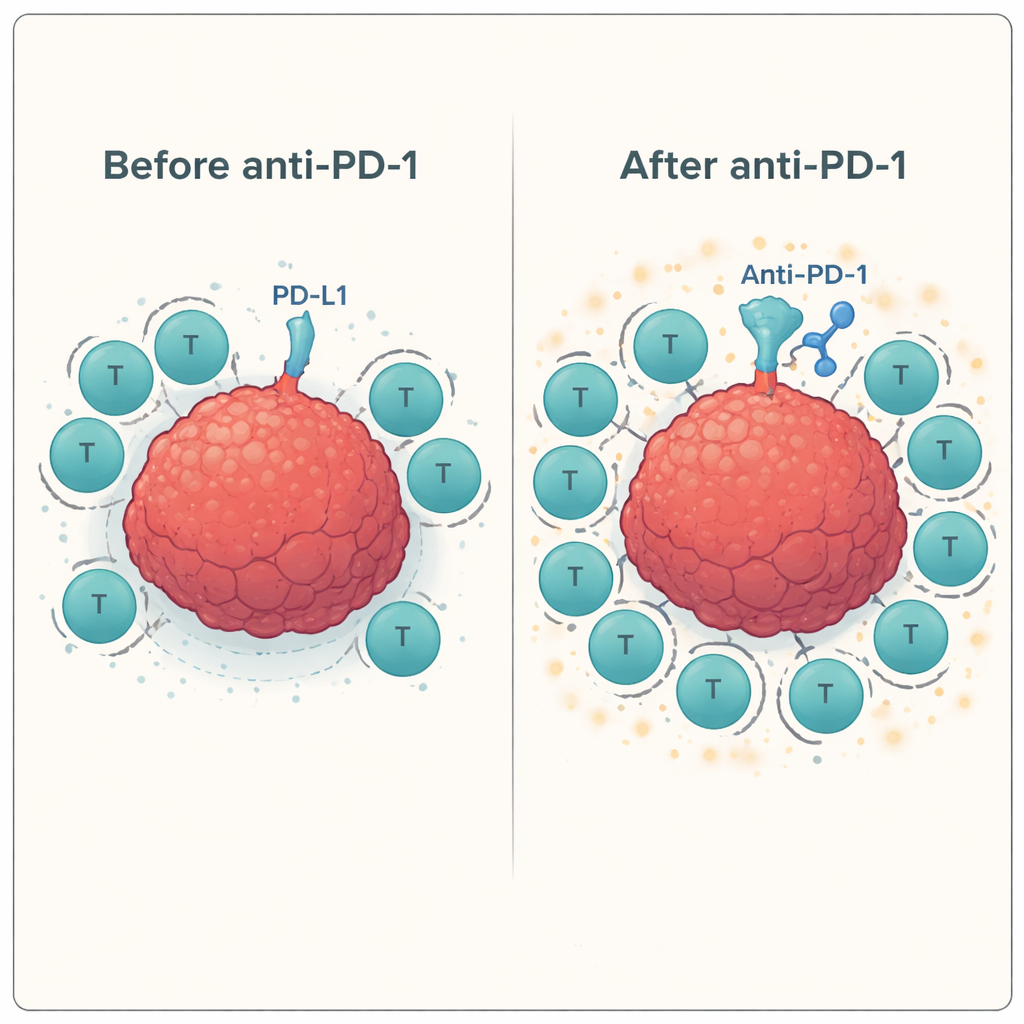
Ensuite, l’équipe a testé le comportement de ces lymphocytes T entraînés lorsqu’ils étaient confrontés à de véritables cellules de cancer de la tête et du cou en présence ou en l’absence d’anticorps bloquant les points de contrôle. Ils ont utilisé un test standard (ELISPOT) pour mesurer la libération d’interféron-gamma et de granzyme B — signes que les lymphocytes T sont activés et capables de tuer. Chez plusieurs donneurs, l’ajout de l’anticorps anti-PD-1 a systématiquement renforcé la réponse des lymphocytes T spécifiques d’antigène contre la lignée tumorale, augmentant souvent l’activité de 60–100 % ou plus par rapport à la stimulation par peptide seule. En revanche, le blocage d’autres points de contrôle, tels que LAG-3 ou TIM-3, seul ou en combinaison avec le blocage de PD-1, n’a apporté que peu ou pas de bénéfice supplémentaire dans ce système.
Cartographier en détail le paysage immunitaire
Pour comprendre pourquoi certaines combinaisons fonctionnaient et d’autres non, les chercheurs ont utilisé la cytométrie en flux, une technique qui compte et caractérise les cellules individuelles. Ils ont montré que les lymphocytes T et les cellules tumorales expriment PD-1 et ses ligands PD-L1 et PD-L2 à des niveaux significatifs, créant plusieurs points de contact où le frein PD-1 peut s’engager — et donc être bloqué par des médicaments. Des marqueurs liés à LAG-3 et TIM-3 étaient également présents, mais la lignée tumorale n’exprimait qu’un sous-ensemble de leurs molécules partenaires, ce qui peut expliquer l’impact limité du ciblage de ces points de contrôle. Ils ont aussi observé une tendance à l’augmentation des « signaux d’accélération » (molécules co-stimulatrices telles que CD137 et GITR) sur les lymphocytes T après stimulation par peptide et blocage de PD-1, suggérant qu’une fois le frein principal levé, l’accélérateur peut être mieux engagé.
Ce que cela pourrait signifier pour les patients futurs
Parce que ces expériences ont été réalisées hors du corps, elles ne reproduisent pas entièrement la complexité du microenvironnement tumoral ni les systèmes immunitaires souvent affaiblis des patients ayant reçu chimiothérapie et radiothérapie. Néanmoins, les résultats délivrent un message clair et direct : lorsque les lymphocytes T sont d’abord éduqués à reconnaître des signaux tumoraux spécifiques (via un vaccin peptidique) puis libérés du frein PD-1, ils deviennent beaucoup plus aptes à attaquer les cellules tumorales de la tête et du cou. Ajouter d’autres inhibiteurs de points de contrôle en plus du blocage de PD-1 n’a pas aidé dans ce contexte. Les auteurs concluent qu’une stratégie ciblée — vacciner les patients avec des peptides associés à la tumeur tels que MAGE, NY-ESO-1 ou PRAME, combinée au blocage de PD-1 — mérite d’être testée en essai clinique comme moyen de transformer davantage de systèmes immunitaires de patients en combattants efficaces contre le cancer.
Citation: Schuler, P.J., Oliveri, F., Puntigam, L. et al. Immune checkpoint inhibition increases antigen-specific T cell response in head and neck cancer. Sci Rep 16, 5583 (2026). https://doi.org/10.1038/s41598-026-38740-z
Mots-clés: cancer de la tête et du cou, thérapie des points de contrôle immunitaire, blocage de PD-1, vaccins contre le cancer, antigènes tumoraux