Clear Sky Science · fr
Cétoacidose au début du diabète de type 1 chez l’enfant affecte négativement la fonction résiduelle des cellules bêta durant la première année après le diagnostic
Pourquoi c’est important pour les familles
Pour de nombreuses familles, le diagnostic de diabète de type 1 chez un enfant survient de façon soudaine et bouleversante. Certains enfants arrivent à l’hôpital déjà gravement malades d’une complication appelée cétocidose diabétique (DKA). Cette étude pose une question simple mais cruciale : le fait d’être aussi malade au moment du diagnostic entraîne‑t‑il des dommages plus durables aux cellules productrices d’insuline du pancréas au cours de la première année suivant le diagnostic ? La réponse aide les parents, les médecins et les systèmes de santé à comprendre pourquoi détecter le diabète plus tôt peut modifier la santé à long terme d’un enfant.
Deux façons dont les enfants se présentent initialement
Des chercheurs en Pologne ont suivi 101 enfants âgés de 7 à 18 ans récemment diagnostiqués d’un diabète de type 1. Environ la moitié d’entre eux sont arrivés en DKA, ce qui signifie que leur organisme manquait d’insuline au point que des acides se sont accumulés dans le sang. L’autre moitié présentait une hyperglycémie sans cette complication dangereuse. L’équipe a comparé ces deux groupes pendant la première année après le diagnostic en examinant la quantité d’insuline injectée chaque jour, la qualité du contrôle glycémique et la quantité d’insuline naturelle que les enfants produisaient encore. 
Suivre la production d’insuline propre au corps
Plutôt que de mesurer l’insuline directement, les scientifiques se sont concentrés sur une molécule partenaire appelée C‑peptide, libérée chaque fois que le corps produit de l’insuline. Des taux plus élevés de C‑peptide signifient que le pancréas fonctionne encore en partie. Les enfants ont bu un shake nutritionnel standardisé à trois moments — dans les deux semaines suivant le diagnostic, puis à six et douze mois — pendant que des prélèvements sanguins étaient réalisés pour mesurer la production de C‑peptide en réponse. Ce test, appelé test de tolérance au repas mixte, est considéré comme une méthode de référence pour évaluer la réserve fonctionnelle des cellules productrices d’insuline.
Ce qui s’est passé au cours de la première année
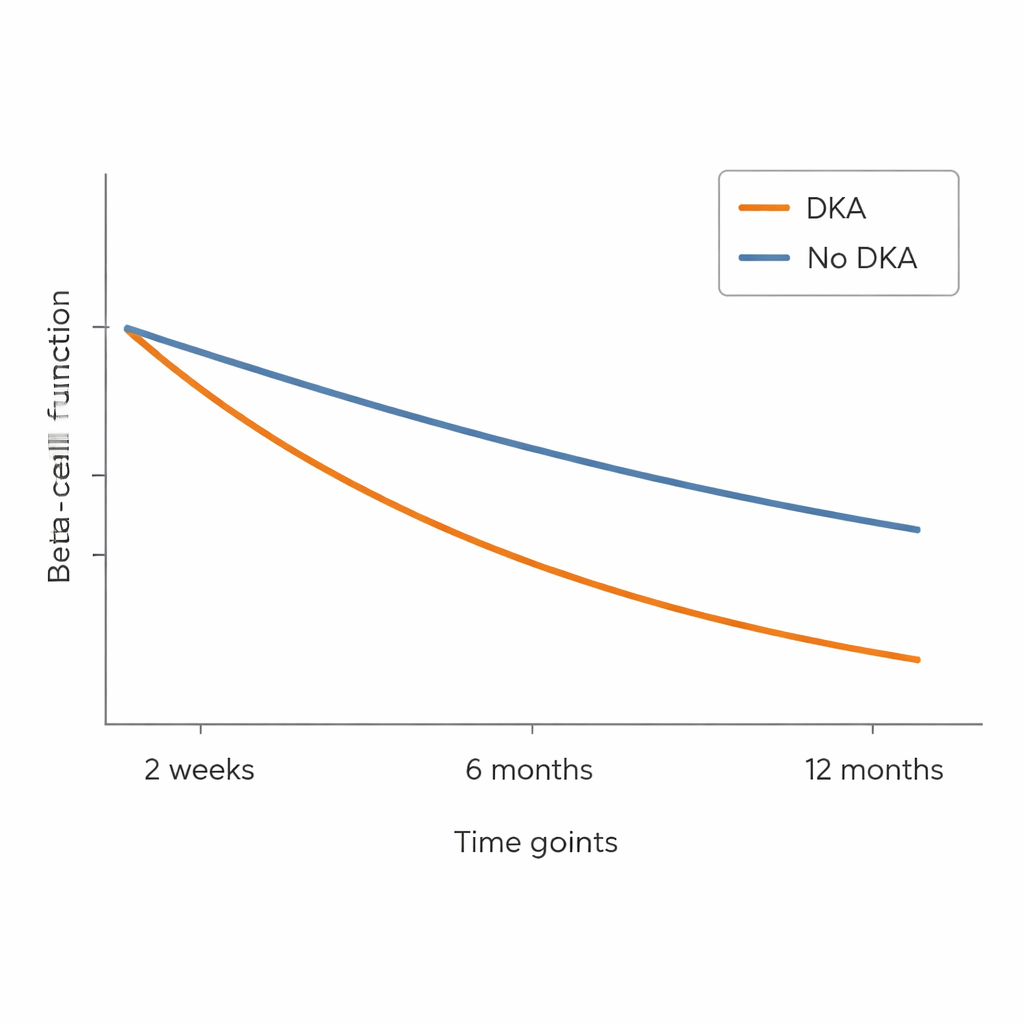
Au départ, les enfants arrivés en DKA avaient déjà des taux d’insuline et de C‑peptide plus faibles que ceux sans DKA, bien que leur marqueur de glycémie à long terme (HbA1c) soit similaire. Tous les enfants ont vu une amélioration du contrôle glycémique après le début du traitement, mais des différences importantes ont persisté. Ceux qui avaient présenté une DKA ont nécessité des doses d’insuline injectée plus élevées à presque chaque visite pour atteindre des niveaux d’HbA1c comparables, suggérant une contribution moindre du pancréas. À six mois, l’écart de C‑peptide est devenu évident : les enfants en DKA avaient des réponses de C‑peptide nettement plus basses que ceux sans DKA, et ce désavantage a perduré à douze mois. En d’autres termes, les cellules productrices d’insuline du groupe DKA semblaient plus endommagées et se sont détériorées plus rapidement.
La « phase de lune de miel » et ce qu’elle révèle réellement
Beaucoup d’enfants atteints de diabète de type 1 traversent une « phase de lune de miel », durant laquelle leurs besoins en insuline chutent temporairement parce que les cellules bêta restantes produisent encore une partie de l’insuline. L’équipe a examiné cette phase selon deux définitions : un seuil simple basé sur la dose d’insuline injectée par kilogramme de poids corporel, et un score plus raffiné combinant dose d’insuline et HbA1c. Selon la mesure la plus simple, les enfants ayant présenté une DKA semblaient moins susceptibles de connaître cette rémission partielle. Mais lorsque le score combiné plus nuancé a été utilisé, la différence entre les groupes a largement disparu. Malgré tout, la mesure biologique directe — le C‑peptide — restait plus parlante : les enfants qui avaient eu une DKA au diagnostic ont présenté une perte plus marquée de leur propre production d’insuline au cours de l’année.
Ce que cela signifie pour la reconnaissance précoce
Pour les non‑spécialistes, le message de l’étude est simple : lorsque le diabète de type 1 est identifié avant que l’enfant ne devienne gravement malade d’une cétocidose, une plus grande partie de la capacité du pancréas à produire de l’insuline peut être préservée. Les enfants qui arrivent déjà en DKA tendent à avoir des cellules bêta plus endommagées, nécessitent des doses d’insuline plus élevées pour obtenir le même contrôle glycémique et montrent un déclin plus rapide de leur production d’insuline au cours de la première année. Cela renforce l’importance de la sensibilisation du public aux signes avant‑coureurs — soif intense, mictions fréquentes, perte de poids et fatigue — et d’une évaluation médicale rapide. Détecter le diabète de type 1 avant qu’il ne bascule en DKA peut aider à protéger les cellules bêta restantes, faciliter la gestion quotidienne et réduire potentiellement les complications futures.
Citation: Niechciał, E., Wais, P. & Kędzia, A. Ketoacidosis at childhood type 1 diabetes onset negatively affects residual beta-cell functions during the first year after diagnosis. Sci Rep 16, 6957 (2026). https://doi.org/10.1038/s41598-026-38533-4
Mots-clés: diabète de type 1 chez l’enfant, cetoacidose diabétique, fonction des cellules bêta, taux de C‑peptide, diagnostic précoce du diabète