Clear Sky Science · fr
Risque de syndrome de l’intestin irritable chez les patients atteints d’hidrosadénite suppurée : une étude de cohorte multicentrique et fédérée à l’échelle mondiale
Quand les problèmes de peau se relient aux troubles intestinaux
Beaucoup de gens considèrent les éruptions cutanées et les douleurs abdominales comme des problèmes totalement distincts. Cette étude suggère qu’ils peuvent parfois être liés. Elle examine une affection cutanée douloureuse et chronique, l’hidrosadénite suppurée (HS), et se demande si les personnes qui en souffrent développent plus souvent par la suite un syndrome de l’intestin irritable (SII), une cause courante de douleurs abdominales persistantes et de troubles du transit. Comprendre ce lien pourrait aider patients et médecins à déceler plus tôt les troubles intestinaux et à soigner la personne dans son ensemble, et non un seul organe à la fois.
Une maladie cutanée douloureuse au retentissement discret
L’HS provoque des nodules récurrents, des abcès et des tunnels drainants dans des zones comme les aisselles et l’aine. Ces poussées sont non seulement douloureuses, elles affectent aussi l’humeur, le travail et les relations. Au cours de la dernière décennie, les chercheurs ont compris que l’HS dépasse le cadre d’un problème cutané localisé. Le même système immunitaire hyperactif qui enflamme les follicules pileux et les glandes sudoripares de la peau pourrait aussi perturber d’autres organes, contribuant à des affections comme les maladies articulaires, les troubles métaboliques et, possiblement, des troubles intestinaux.
Qu’est‑ce que le syndrome de l’intestin irritable ?
Le SII est l’une des plaintes digestives les plus fréquentes dans le monde. Les personnes atteintes connaissent des épisodes répétés de douleurs abdominales, de ballonnements et de diarrhée, de constipation ou des deux, alors même que les examens standards montrent souvent peu ou pas de lésion évidente de l’intestin. Les scientifiques estiment que le SII résulte d’un mélange de facteurs : une inflammation de bas grade, des modifications de la communauté microbienne intestinale, une perméabilité accrue de la muqueuse qui laisse passer des irritants dans l’organisme, et un système de communication « cerveau–intestin » hypersensible qui amplifie les signaux douloureux.
Suivre des millions de dossiers médicaux
Pour étudier si l’HS augmente le risque de développer un SII, les chercheurs ont utilisé un vaste réseau de dossiers de santé électroniques aux États‑Unis incluant environ 100 millions de patients. Ils ont identifié plus de 119 000 adultes atteints d’HS vus entre 2005 et 2023 et ont apparié chacun d’eux à une personne similaire sans HS. L’appariement tenait compte de l’âge, du sexe, de l’origine raciale, du poids corporel, des diagnostics de santé mentale et d’autres affections médicales, rendant les deux groupes aussi comparables que possible, hormis la présence d’HS. Toute personne ayant déjà un SII ou un cancer a été exclue, et l’équipe a ensuite suivi les sujets jusqu’à 15 ans pour voir qui recevait un diagnostic de SII ultérieurement.
Un risque intestinal plus élevé chez les personnes atteintes d’HS
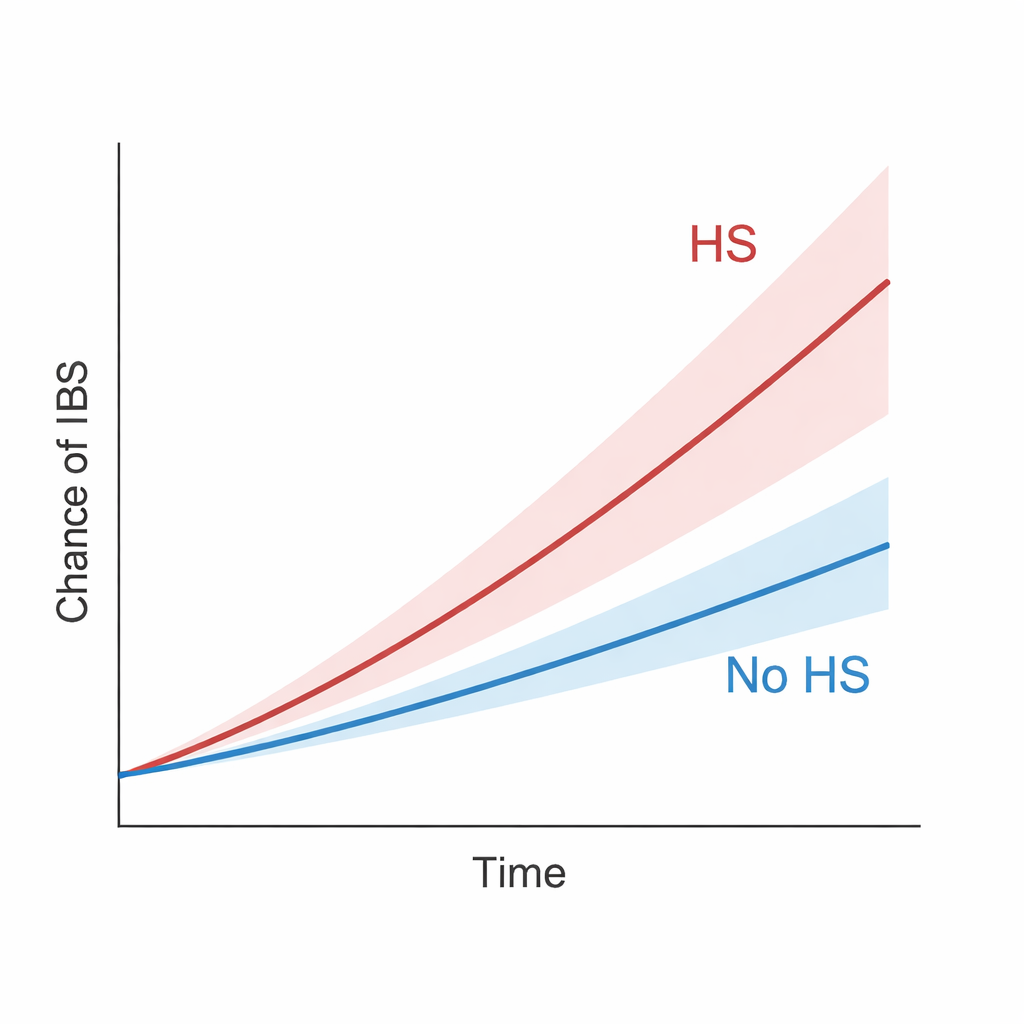
Sur cette longue période de suivi, les personnes avec HS étaient plus susceptibles de développer un SII que leurs homologues appariés sans HS. Globalement, l’HS était associée à environ 42 % de risque supplémentaire de SII. L’écart entre les groupes s’est creusé régulièrement dans le temps, ce qui suggère qu’il ne s’agit pas d’un effet transitoire. Le schéma a tenu même lorsque les chercheurs ont appliqué des critères plus stricts, comme l’exclusion des cas de SII survenus dans les un à trois ans suivant le diagnostic d’HS, ou la redéfinition de l’HS pour ne retenir que les cas les mieux documentés ou les plus sévères. En fait, les personnes dont l’HS était suffisamment grave pour nécessiter une hospitalisation ou une intervention chirurgicale présentaient un risque particulièrement élevé de SII. Lorsqu’on a comparé les patients HS à des personnes atteintes de psoriasis — une autre maladie inflammatoire cutanée chronique déjà liée au SII — le groupe HS présentait toujours une probabilité plus élevée de SII, ce qui laisse penser à un risque supplémentaire propre à l’HS.
Qui semble le plus touché ?
L’augmentation du risque de SII apparaissait tant chez les hommes que chez les femmes atteints d’HS, et chez les adultes plus jeunes comme plus âgés. Cependant, elle était particulièrement marquée chez les personnes de 65 ans et plus, qui présentaient plus du double du risque de SII comparé aux personnes âgées sans HS. Les auteurs avancent que des voies biologiques partagées peuvent expliquer cette connexion : altérations des microbiotes cutané et intestinal, système immunitaire en état d’activation chronique, et une barrière affaiblie à la fois dans la peau et l’intestin laissant passer des irritants. Le stress émotionnel, la douleur et l’usage répété d’antibiotiques — fréquents dans la prise en charge de l’HS — peuvent aussi contribuer en modifiant la flore intestinale et l’axe cerveau–intestin–peau.
Ce que cela signifie pour les patients
Pour une personne vivant avec l’HS, le message de l’étude n’est pas que le SII est inévitable, mais qu’il est plus probable et mérite d’être surveillé. Les médecins qui suivent des patients atteints d’HS pourraient envisager de s’enquérir de douleurs abdominales prolongées, de ballonnements ou de changements brusques du transit intestinal et d’orienter les patients pour évaluation plus rapidement. Une reconnaissance précoce du SII peut permettre un meilleur contrôle des symptômes grâce à l’alimentation, aux traitements médicamenteux et à la gestion du stress. Plus largement, ces résultats renforcent la vision de l’HS comme d’une maladie affectant l’ensemble de l’organisme, et encouragent des recherches futures sur les interactions entre la peau, l’intestin, le système immunitaire et l’esprit — et sur la manière dont le traitement d’un maillon de ce réseau pourrait améliorer les autres.
Citation: Chang, HC., Hsu, YH., Chen, SJ. et al. Risk of irritable bowel syndrome in patients with hidradenitis suppurativa: a global-federated, multicenter cohort study. Sci Rep 16, 7157 (2026). https://doi.org/10.1038/s41598-026-38442-6
Mots-clés: hidrosadénite suppurée, syndrome de l’intestin irritable, axe intestin‑peau, inflammation chronique, comorbidités