Clear Sky Science · fr
L’acide ursodéoxycholique atténue l’allergie aux protéines du lait de vache induite par la α‑caséine via la voie de signalisation TGR5/NF‑κB
Pourquoi les allergies au lait chez le nourrisson comptent
Pour de nombreuses familles, les premiers signes qu’il se passe quelque chose chez un nourrisson sont des épisodes inquiétants de vomissements, de diarrhée ou de selles striées de sang après les repas. L’un des coupables les plus fréquents est l’allergie aux protéines du lait de vache, dans laquelle le système immunitaire du nourrisson réagit de façon excessive aux protéines du lait. Cette étude examine comment une substance naturelle dérivée de la bile, appelée acide ursodéoxycholique (UDCA), pourrait aider à apaiser ce type d’allergie en réparant la paroi intestinale et en réduisant l’inflammation.
Le lait, les microbes et un intestin trop réactif
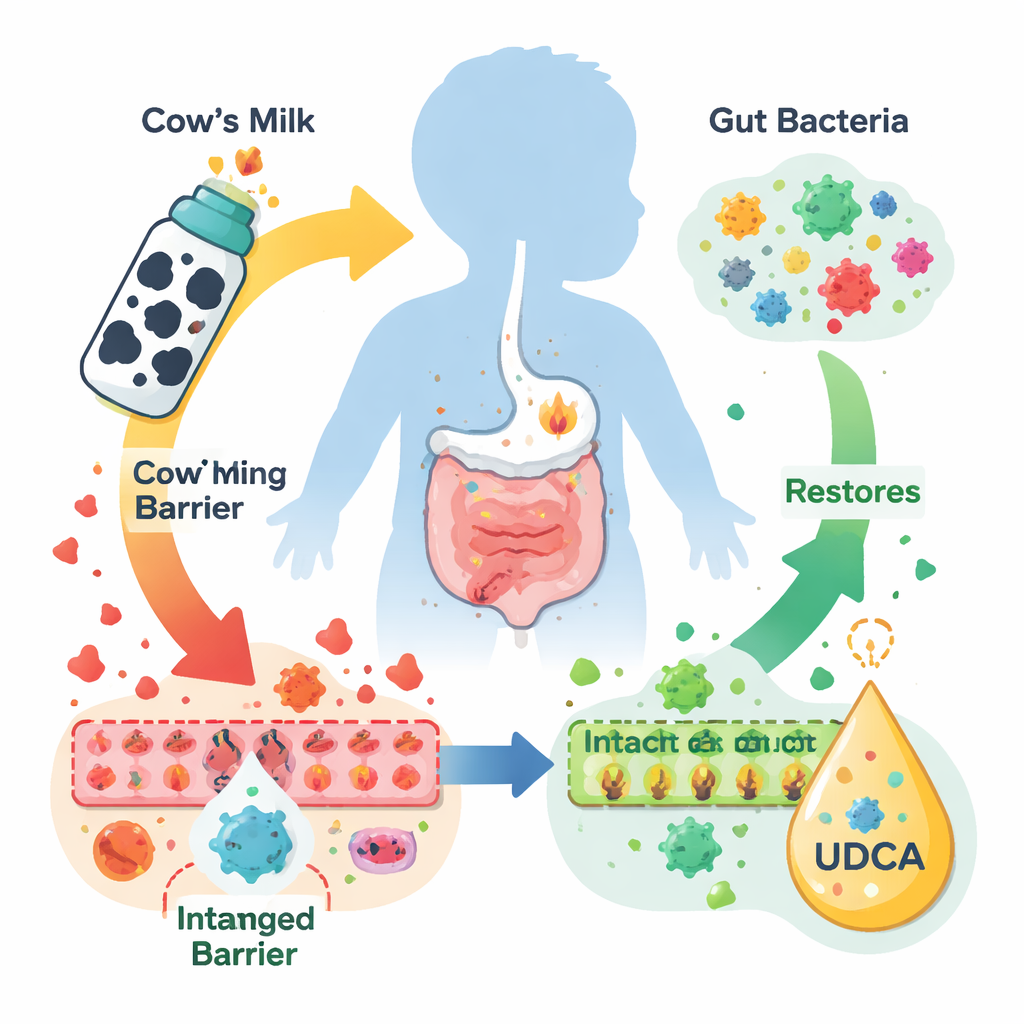
L’allergie aux protéines du lait de vache se manifeste le plus souvent par des troubles digestifs plutôt que par un gonflement spectaculaire ou de l’urticaire. La partie basse du côlon devient enflammée, la muqueuse protectrice de l’intestin est endommagée et les nourrissons peuvent ne pas prendre correctement du poids. Ces dernières années, les scientifiques ont montré que les milliers de milliards de bactéries de l’intestin et les produits chimiques qu’elles fabriquent sont étroitement liés à ces problèmes. Dans des travaux antérieurs, les auteurs ont constaté que les nourrissons atteints de cette allergie présentaient de faibles niveaux de plusieurs « acides biliaires secondaires » produits par le microbiote intestinal, en particulier l’UDCA, suggérant que cette molécule manquante pourrait jouer un rôle important dans le contrôle de l’inflammation intestinale.
Un modèle murin pour les nourrissons allergiques au lait
Pour tester le rôle de l’UDCA, les chercheurs ont créé un modèle murin d’allergie aux protéines du lait de vache en utilisant l’α‑caséine, l’une des principales protéines du lait qui déclenche souvent de fortes réactions chez les enfants. Les souris exposées de façon répétée à l’α‑caséine ont développé des signes allergiques classiques tels que des sifflements, un grattage intense et une faible prise de poids. À l’examen histologique, leurs foies présentaient des lésions et une invasion de cellules immunitaires, et leurs côlons montraient des ulcères, des glandes déformées et une perte des cellules caliciformes productrices de mucus qui contribuent normalement à protéger la paroi intestinale. L’administration d’UDCA par voie orale, en particulier à dose modérée, a atténué les symptômes cliniques, aidé les animaux à reprendre du poids et largement restauré la structure normale du foie et du côlon, y compris le nombre de cellules caliciformes et l’intégrité des jonctions serrées qui scellent les cellules intestinales voisines.
Éteindre le « feu » immunitaire
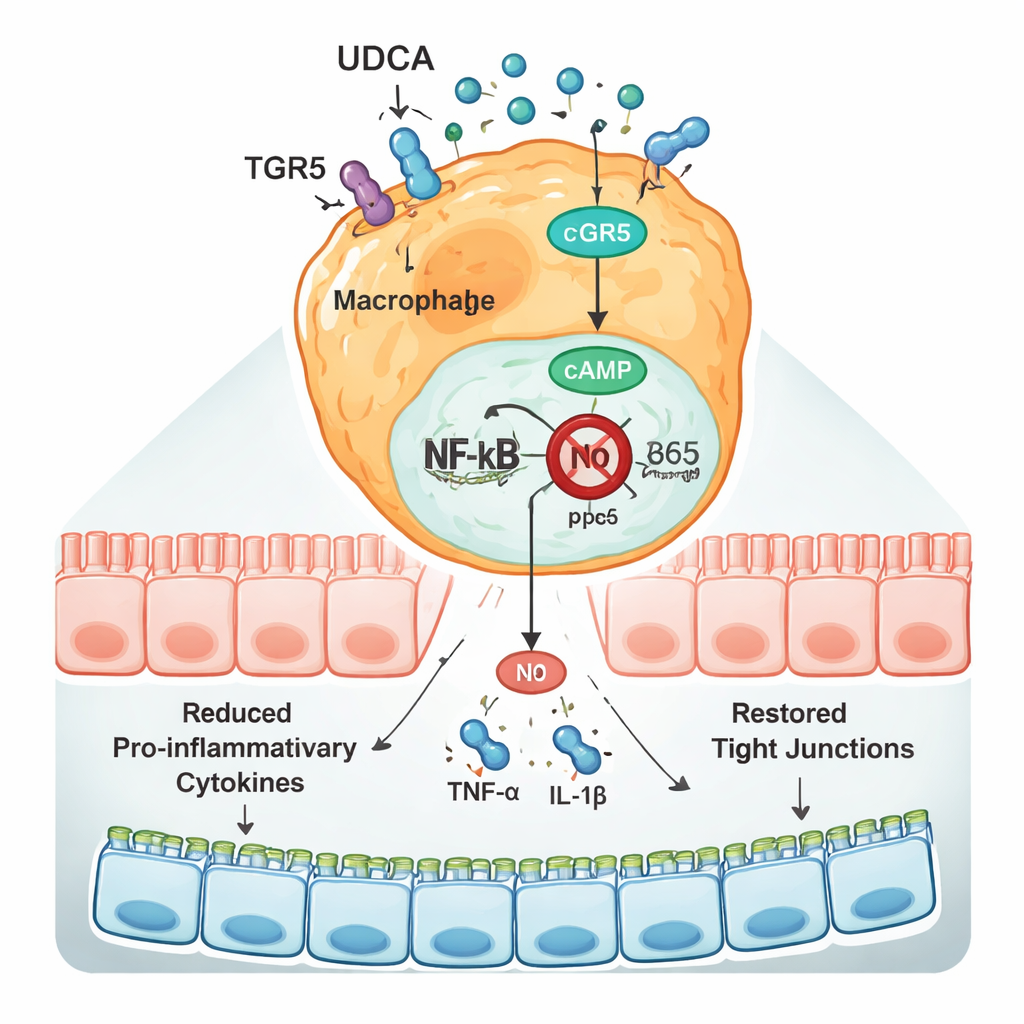
L’équipe a ensuite cherché à savoir comment l’UDCA modifiait la réponse immunitaire. Dans les côlons des souris allergiques, les gènes codant pour des médiateurs inflammatoires puissants tels que l’IL‑1β et le TNF‑α, ainsi que plusieurs chimiokines qui attirent davantage de cellules immunitaires dans le tissu, étaient fortement activés. Le traitement par l’UDCA a nettement réduit l’activité de ces gènes et augmenté l’expression du gène codant l’occludine, une protéine centrale pour maintenir une barrière intestinale étanche. En se concentrant sur les macrophages — des cellules immunitaires qui à la fois retirent les débris et orchestrent l’inflammation — les chercheurs ont montré que l’UDCA améliorait leur capacité à migrer et à « réparer » en culture tout en réduisant simultanément la production de molécules inflammatoires, d’oxyde nitrique et d’espèces réactives de l’oxygène susceptibles d’endommager les tissus environnants.
Un frein moléculaire à l’intérieur des cellules immunitaires
Au niveau moléculaire, l’UDCA agissait via un récepteur appelé TGR5, présent à la surface des macrophages et d’autres cellules. Chez les souris allergiques, les niveaux de TGR5 dans le côlon diminuaient, tandis que l’activité de NF‑κB, un interrupteur maître qui stimule l’expression des gènes inflammatoires, augmentait. L’UDCA a inversé ce schéma : il a augmenté TGR5, élevé les niveaux de la molécule messagère cAMP à l’intérieur des cellules et empêché le déplacement du composant p65 de NF‑κB dans le noyau où il active les gènes inflammatoires. Lorsque les scientifiques ont ajouté un médicament bloquant spécifiquement TGR5, l’UDCA n’a plus pu inhiber efficacement NF‑κB ni réduire la production de cytokines, montrant que ce récepteur est une pièce clé de son action. Des effets similaires ont été observés dans des lignées de macrophages exposées à l’α‑caséine, renforçant l’idée que la même voie fonctionne dans les cellules immunitaires intestinales.
Ce que cela pourrait signifier pour les enfants
En termes simples, ce travail suggère que l’UDCA, une molécule que notre organisme et le microbiote intestinal peuvent produire, aide à « refroidir » les allergies intestinales induites par le lait en renforçant la barrière intestinale et en reprogrammant les macrophages vers un état moins agressif et plus orienté réparation. Ce mécanisme repose principalement sur l’activation de TGR5 et, par conséquent, sur l’inhibition du système NF‑κB qui alimente l’inflammation. Bien que ces conclusions proviennent de modèles murins et de cultures cellulaires, elles indiquent que l’UDCA — ou des thérapies qui augmentent ses niveaux ou en imitent les effets — pourrait constituer une stratégie future pour atténuer l’allergie aux protéines du lait de vache et peut‑être d’autres maladies allergiques d’origine intestinale. Des études supplémentaires chez l’homme et des travaux attentifs sur l’interaction de l’UDCA avec le microbiome intestinal en développement seront indispensables avant que de tels traitements n’atteignent la clinique.
Citation: Yu, Z., Wang, Z., Yue, L. et al. Ursodeoxycholic acid alleviates α-Casein-induced cow’s milk protein allergy via the TGR5/NF-κB signaling pathway. Sci Rep 16, 7808 (2026). https://doi.org/10.1038/s41598-026-38293-1
Mots-clés: allergie aux protéines du lait de vache, acide ursodéoxycholique, microbiote intestinal, inflammation intestinale, macrophages