Clear Sky Science · fr
Échec de la thérapie antibiotique et résultats cliniques chez des patients atteints de fièvre des broussailles à Guangzhou, sud de la Chine
Pourquoi cette maladie transmise par des acariens compte
La fièvre des broussailles n’est pas un nom familier, et pourtant elle rend silencieusement malades des centaines de milliers de personnes à travers l’Asie chaque année. Causée par un minuscule germe véhiculé par des acariens, elle peut généralement être maîtrisée avec des antibiotiques courants. Mais que se passe‑t‑il lorsque ces médicaments cessent de fonctionner comme prévu ? Cette étude menée à Guangzhou, grande ville du sud de la Chine, a analysé les dossiers hospitaliers de plus de deux mille patients pour déterminer la fréquence des échecs thérapeutiques, quels médicaments étaient le plus touchés et ce que cela impliquait pour la santé et la récupération des patients.
Regarder de plus près une infection négligée
Les chercheurs ont examiné les dossiers médicaux de 65 hôpitaux de Guangzhou, couvrant la période 2012–2018. Ils se sont concentrés sur des patients atteints de fièvre des broussailles mais n’étant pas en état critique à l’admission. Tous avaient été traités par un seul des trois antibiotiques standards : doxycycline, azithromycine ou chloramphénicol. L’équipe a défini « échec de la thérapie » en termes pratiques au chevet : si la fièvre ne cédait pas, si l’état du patient empirait ou si le médecin jugeait que le médicament initial n’était pas efficace, l’antibiotique était changé et le cas comptabilisé comme un échec.
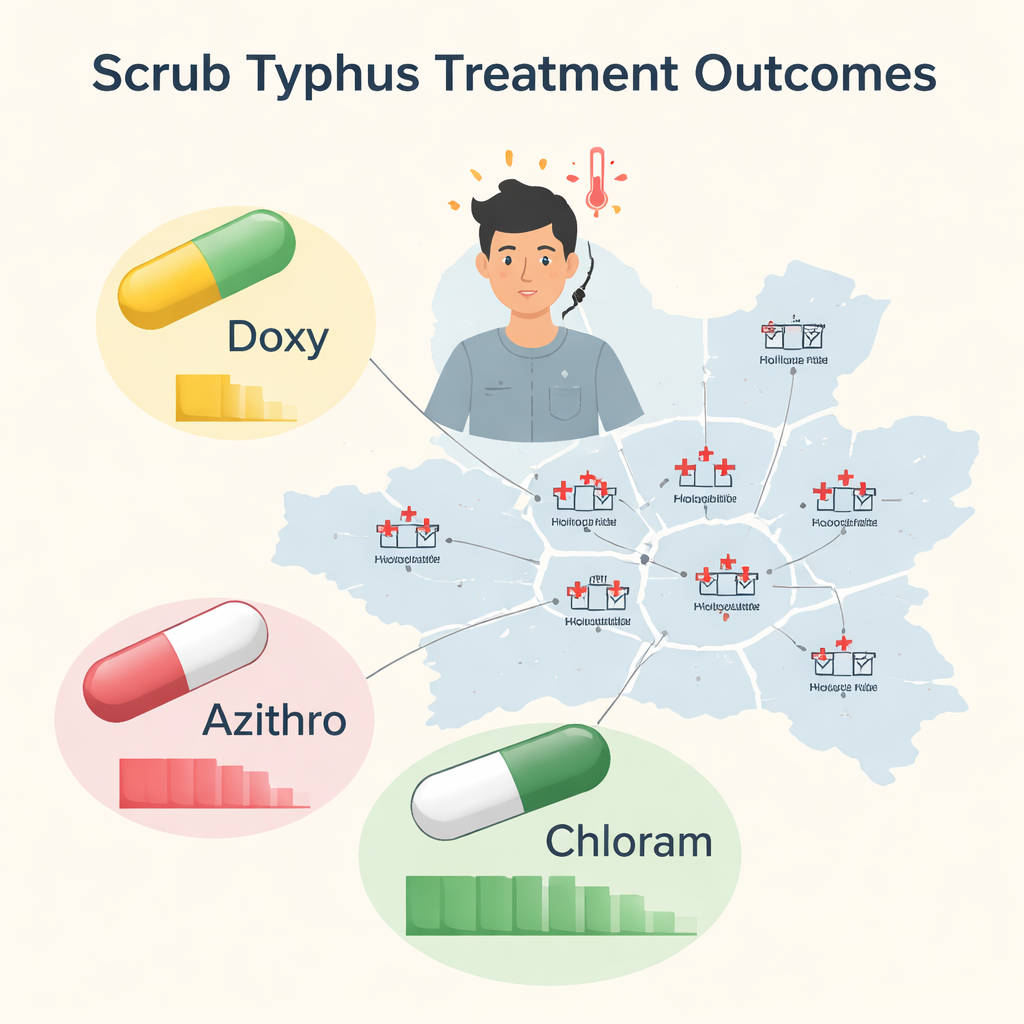
Quand le traitement ne se déroule pas comme prévu
Sur 2 029 patients, la plupart ont répondu au premier antibiotique, mais environ un sur dix a nécessité un changement de traitement. Les patients du groupe « échec » ne décédaient pas nécessairement plus souvent ni n’avaient des issues finales dramatiquement pires, pour autant leur maladie a imposé un fardeau plus lourd pour eux et pour le système de santé. Ils sont restés plus longtemps à l’hôpital (médiane de huit jours contre sept), ont pris des antibiotiques pendant davantage de jours, ont eu plus souvent des fièvres durant plus de cinq jours et ont présenté davantage de problèmes hépatiques. Autrement dit, lorsqu’un premier médicament ne marche pas bien, le chemin vers la guérison devient plus lent, plus compliqué et plus consommateur de ressources.
Tous les antibiotiques ne trébuchent pas de la même manière
Les trois médicaments n’ont pas eu des performances équivalentes. La doxycycline, l’antibiotique de référence pour de nombreuses infections, présentait le taux d’échec le plus bas : seulement environ 4 % des patients ont dû changer. L’azithromycine s’en est moins bien sortie, avec approximativement un patient sur cinq ne répondant pas. Le chloramphénicol a le plus mauvais bilan, près d’un patient sur trois ayant nécessité un traitement différent. Au‑delà de ces chiffres, le profil des complications variait selon le médicament. Les patients dont le traitement par azithromycine a échoué avaient plus de risques de rencontrer des problèmes cardiaques et circulatoires, tandis que ceux pour qui le chloramphénicol a échoué développaient plus souvent des complications hépatiques sévères. Ces schémas spécifiques aux médicaments suggèrent que la même maladie peut évoluer différemment selon l’antibiotique qui fait défaut.
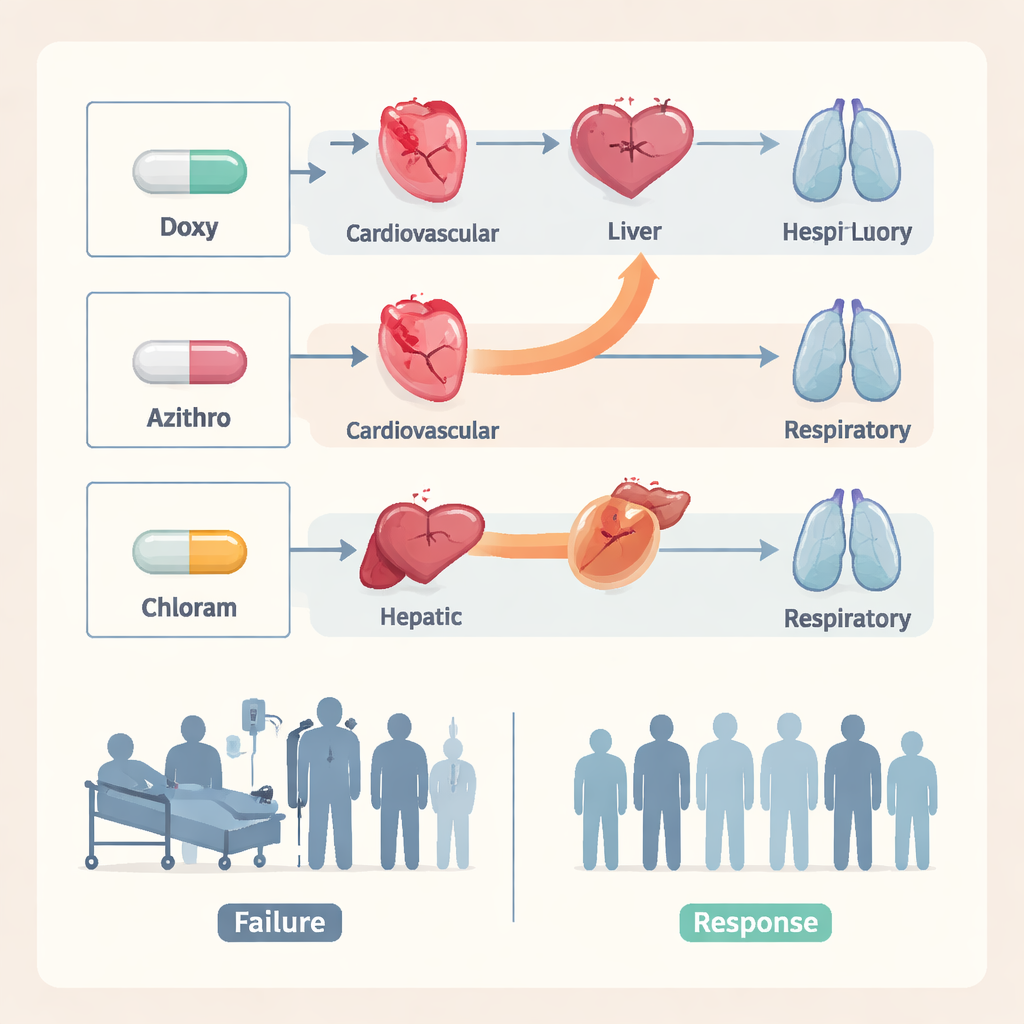
Timing et signes d’alerte pendant la prise en charge hospitalière
L’étude a aussi mis en lumière la rapidité avec laquelle les cliniciens reconnaissaient qu’un médicament ne fonctionnait pas. En cas d’échec de la doxycycline ou de l’azithromycine, les médecins ont généralement changé de médicament en un à deux jours. En revanche, les échecs du chloramphénicol étaient souvent détectés seulement après environ cinq jours de traitement, laissant à l’infection plus de temps pour causer des dommages. Les auteurs soutiennent que les deux à trois premiers jours après le début des antibiotiques constituent une fenêtre cruciale : une surveillance attentive de la fièvre, de la respiration, des tests hépatiques et de la circulation peut révéler des signes précoces et guider un changement de thérapie en temps utile. Ils notent aussi que, bien que des alternatives plus récentes comme la rifampicine puissent aider dans les cas récalcitrants, ces options comportent leurs propres risques, surtout chez des patients dont le foie est déjà fragilisé.
Ce que cela signifie pour les patients et les médecins
Pour les populations vivant dans les régions où la fièvre des broussailles est courante, le message de cette étude est à la fois rassurant et prudent. Des antibiotiques efficaces existent encore, et la plupart des patients guérissent. Cependant, le traitement n’est pas universel et certains médicaments standards échouent plus souvent et de manières différentes. En choisissant soigneusement l’antibiotique initial, en surveillant de près les signes précoces d’inefficacité et en étant prêts à changer quand c’est nécessaire, les médecins peuvent raccourcir les séjours hospitaliers, réduire les complications et améliorer la récupération des patients atteints de cette maladie transmise par des acariens, souvent négligée mais sérieuse.
Citation: Long, J., He, Y., Li, K. et al. Antibiotic therapy failure and clinical outcomes in scrub typhus patients from Guangzhou city, southern China. Sci Rep 16, 7555 (2026). https://doi.org/10.1038/s41598-026-38264-6
Mots-clés: fièvre des broussailles, échec antibiotique, doxycycline, azithromycine, chloramphénicol