Clear Sky Science · fr
Développement d'un nomogramme pour prédire la mortalité intrahospitalière des patients traumatisés en réanimation : une analyse de la base de données MIMIC‑IV
Pourquoi il est important de prédire les issues traumatiques
Des blessures graves causées par des accidents, des chutes ou des violences conduisent souvent les patients en unité de soins intensifs, où les médecins doivent prendre des décisions rapides avec des informations limitées. Les familles veulent savoir : leur proche va‑t‑il s’en sortir ? Cette étude a utilisé une grande base de données hospitalière américaine pour construire un outil simple utilisable au chevet, aidant les cliniciens à estimer le risque de décès intrahospitalier des patients adultes traumatisés en réanimation, en ne s’appuyant que sur une poignée de facteurs mesurés de routine.
À la recherche de motifs dans des milliers de séjours en réanimation
Pour déterminer quels facteurs comptent vraiment, les chercheurs se sont tournés vers MIMIC‑IV, une base de données publique contenant des dossiers détaillés de plus de 50 000 séjours en réanimation. De ce corpus, ils ont identifié 2 205 adultes admis pour des traumatismes tels que lésions cérébrales, atteinte de la moelle épinière, traumatismes thoraciques et abdominaux ou fractures majeures. Ils ont appliqué des critères stricts pour n’inclure que les premiers séjours en réanimation, exclure les admissions extrêmement courtes ou inhabituellement longues et supprimer les dossiers incomplets sur les informations clés. Les patients ont ensuite été divisés en deux groupes : environ 70 % pour construire le modèle et 30 % pour tester sa validité sur des cas nouveaux. 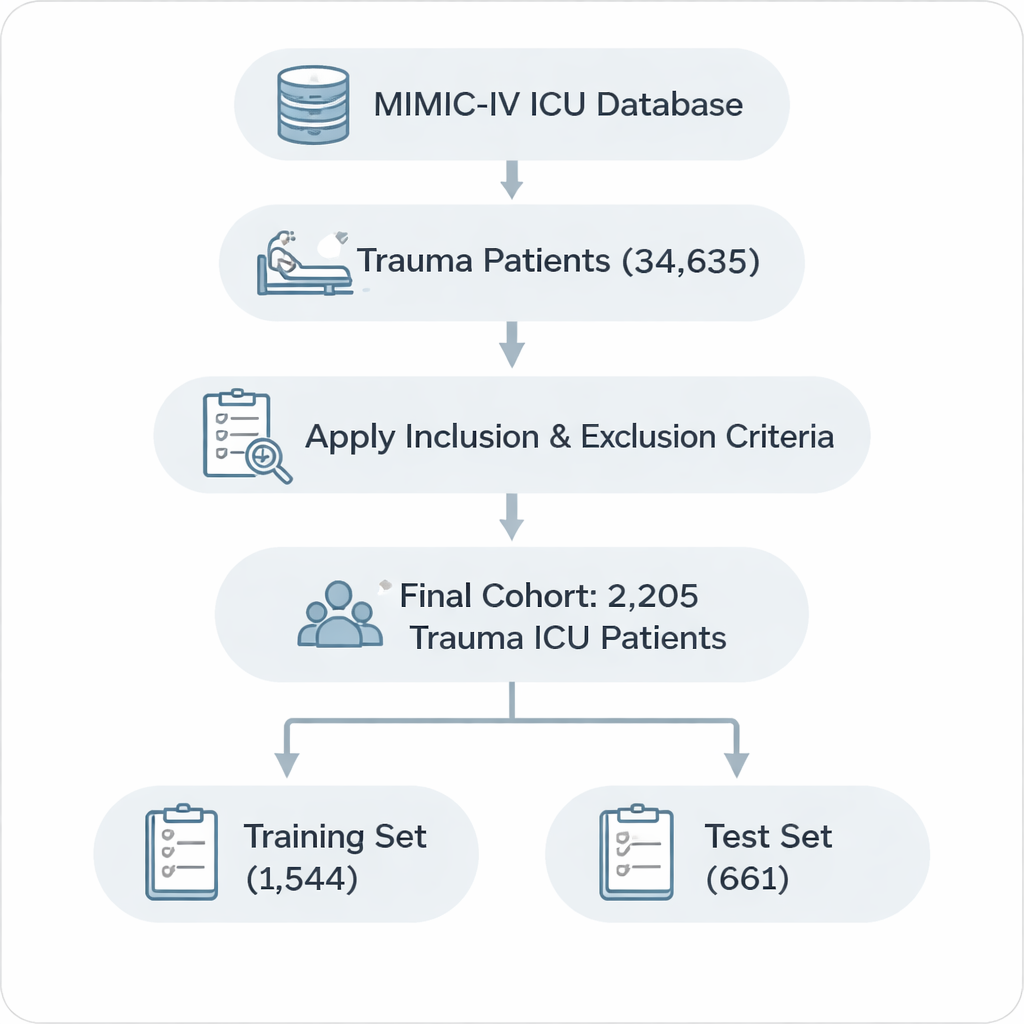
De dizaines de mesures à quelques indicateurs essentiels
Les réanimations modernes enregistrent un volume énorme de données : analyses biologiques, signes vitaux, comorbidités et scores résumant la gravité. L’équipe a commencé avec 49 indicateurs mesurés dans les 24 heures suivant l’admission en réanimation, allant des numérations et électrolytes aux affections chroniques comme l’insuffisance cardiaque ou la maladie hépatique. Pour éviter un modèle confus et surajusté, ils ont utilisé une technique statistique appelée LASSO pour réduire et filtrer cette longue liste vers les prédicteurs les plus informatifs. Une seconde analyse, plus traditionnelle, a ensuite vérifié lesquels de ces candidats étaient indépendamment associés à la survie pendant l’hospitalisation.
Six mesures courantes qui racontent beaucoup
Après cet affinement, seulement six facteurs se sont dégagés comme prédicteurs centraux du décès intrahospitalier. Deux proviennent de l’histoire médicale : une maladie hépatique, qui augmentait fortement le risque, et l’obésité, qui — de manière quelque peu surprenante — était associée à un risque plus faible, faisant écho au « paradoxe de l’obésité » observé dans d’autres études sur les traumatismes. Trois sont des mesures simples de laboratoire ou au chevet : le taux de chlorure sanguin, la température corporelle et la numération des globules blancs, reflet de l’inflammation et d’une infection possible. Le dernier facteur était le score Acute Physiology Score III (APS III), un score composite capturant la gravité générale de la maladie ; dans cette étude, il exerçait la plus grande influence sur le risque prédit.
Transformer des statistiques en outil pratique au chevet
Pour rendre ces résultats utilisables, l’équipe a construit un nomogramme — une règle visuelle que les médecins peuvent utiliser pour cumuler des points pour chacun des six facteurs et lire la probabilité estimée de décès intrahospitalier. Ils ont ensuite évalué la concordance de cet outil avec la réalité. Tant dans le groupe de développement que dans le groupe de validation, les prédictions du modèle correspondaient étroitement aux issues réelles et sa précision dépassait les références couramment utilisées en médecine. Des analyses supplémentaires ont montré que l’utilisation de cet outil à six facteurs apporterait plus de bénéfice clinique que le recours à n’importe quel indicateur isolé, en particulier lorsque les cliniciens cherchent à identifier des patients à risque modéré de décès qui pourraient bénéficier d’une prise en charge plus intensive. 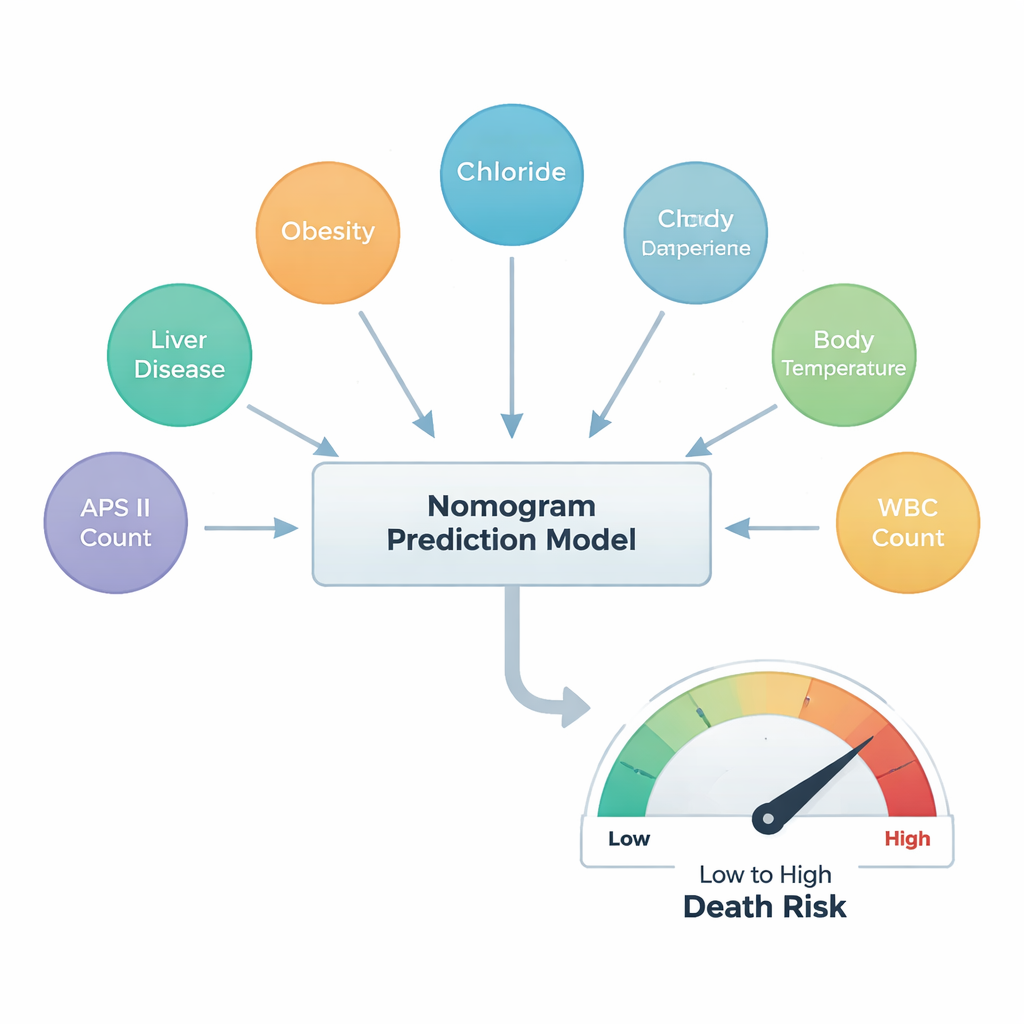
Ce que cela signifie pour les patients et leurs familles
Pour les personnes confrontées à un traumatisme sévère, aucun modèle ne peut garantir une issue individuelle, et les auteurs soulignent que leur travail repose sur un seul système hospitalier et doit encore être confirmé ailleurs. Mais cette étude montre qu’une courte liste de mesures familières en réanimation — maladie hépatique, obésité, taux de chlorure, température corporelle, globules blancs et un score global de gravité — peut ensemble fournir une image étonnamment claire des chances de survie. Utilisé avec discernement, ce tableau simple pourrait aider les équipes de réanimation à prioriser les soins, mieux communiquer avec les familles et concevoir des études futures pour améliorer encore la prise en charge des traumatismes.
Citation: Zeng, Y., Tan, N., He, X. et al. Development of a nomogram to predict in-hospital mortality of trauma patients in the ICU: an analysis of the MIMIC-IV database. Sci Rep 16, 6802 (2026). https://doi.org/10.1038/s41598-026-38251-x
Mots-clés: réanimation traumatisée, prévision de la mortalité, score de risque, soins critiques, MIMIC‑IV