Clear Sky Science · fr
Analyses bioinformatiques intégratives des gènes liés à la dysfonction mitochondriale dans l’azoospermie non obstructive humaine
Pourquoi cette recherche est importante pour les hommes et les familles
De nombreux couples confrontés à des difficultés de conception découvrent finalement que le problème vient de l’absence totale de spermatozoïdes dans le sperme de l’homme, une affection appelée azoospermie non obstructive. Pour ces hommes, les options sont limitées et impliquent souvent une chirurgie testiculaire douloureuse aux résultats incertains. Cette étude pose une question fondamentale : de petites structures à l’intérieur des cellules, les mitochondries — souvent décrites comme les centrales énergétiques de la cellule — pourraient-elles détenir la clé pour comprendre, diagnostiquer et éventuellement traiter cette forme sévère d’infertilité masculine ?
La forme la plus sévère d’infertilité masculine
L’azoospermie non obstructive (ANO) est le diagnostic le plus sévère en infertilité masculine. À la différence des cas obstructifs, où les spermatozoïdes sont produits mais bloqués à la sortie, les hommes atteints d’ANO ne produisent souvent pas de spermatozoïdes fonctionnels. Le traitement actuel repose généralement sur une microchirurgie testiculaire pour rechercher les rares poches de spermatozoïdes, mais moins de la moitié des patients en bénéficient. Même lorsque des spermatozoïdes sont trouvés, les défauts sous-jacents peuvent entraîner l’échec des traitements ou soulever des inquiétudes quant à la transmission de problèmes aux enfants futurs. Malgré son impact, dans environ la moitié des cas d’ANO, les médecins ignorent encore la cause réelle. Les auteurs de cet article ont choisi d’aller au‑delà des hormones et des chromosomes pour examiner comment le système énergétique cellulaire pourrait être défaillant dans les testicules de ces hommes.
À la recherche de motifs parmi des milliers de gènes
Les puces génomiques modernes peuvent mesurer l’activité de milliers de gènes simultanément. Les chercheurs ont rassemblé trois jeux de données existants provenant de tissus testiculaires d’hommes atteints d’ANO et d’hommes à production spermatique normale. En utilisant la bioinformatique — des analyses informatiques avancées de données biologiques — ils ont comparé quels gènes étaient surexprimés ou sous‑exprimés dans l’ANO. Ils se sont ensuite concentrés spécifiquement sur les gènes liés aux mitochondries. En recoupant leurs résultats avec une liste annotée de gènes mitochondriaux, ils ont ciblé 35 gènes dont le comportement suggère une altération de la fonction mitochondriale dans l’ANO. Des analyses de réseau, qui cartographient les interactions protéiques, ont montré qu’une poignée de ces gènes occupent des « hubs » centraux, coordonnant des processus clés d’énergie et de survie dans les cellules de formation des spermatozoïdes.
Six gènes clés et un test potentiel sans prélèvement
Parmi les 35 gènes liés à la dysfonction mitochondriale, six se sont démarqués à plusieurs reprises comme des hubs : COX7A1, COX7A2, COX7B2, MRPS15, AURKAIP1 et PDHA2. Ces gènes aident les mitochondries à produire de l’énergie, à contrôler la division cellulaire et à gérer le stress. Dans des échantillons de testicule provenant de patients supplémentaires, l’équipe a confirmé qu’un de ces gènes, COX7A1, était augmenté dans l’ANO, tandis que les autres étaient diminués. En utilisant quatre des candidats les plus solides — COX7A1, COX7A2, MRPS15 et AURKAIP1 — ils ont construit un modèle statistique capable de distinguer les tissus ANO des tissus normaux avec une grande précision dans les jeux de données existants. Bien que ce travail ait utilisé du tissu testiculaire, l’objectif à long terme est d’adapter de tels panels géniques à des échantillons plus accessibles, comme des cellules ou des vésicules dérivées du sperme, ce qui pourrait un jour aider les médecins à dépister les patients avant de recourir à la biopsie.
Cellules immunitaires et interrupteurs de contrôle en coulisse
Au‑delà des gènes seuls, l’étude a exploré comment ces gènes mitochondriaux pourraient être régulés et comment le système immunitaire pourrait être impliqué. Les auteurs ont prédit de petits régulateurs (microARN) et des facteurs de transcription susceptibles d’agir comme des interrupteurs on/off pour les six gènes hubs, esquissant un réseau de contrôle complexe que de futures expériences en laboratoire pourront tester. Ils ont également analysé la composition des cellules immunitaires présentes dans le tissu testiculaire. Les hommes atteints d’ANO présentaient des niveaux plus élevés de certains lymphocytes T et de mastocytes au repos, et moins de lymphocytes B naïfs et de neutrophiles, ce qui indique des déséquilibres immunitaires subtils dans l’environnement testiculaire. Ensemble, ces résultats suggèrent que la défaillance de la production d’énergie, la perturbation de la régulation cellulaire et l’altération de l’immunité locale peuvent converger pour perturber la formation des spermatozoïdes.
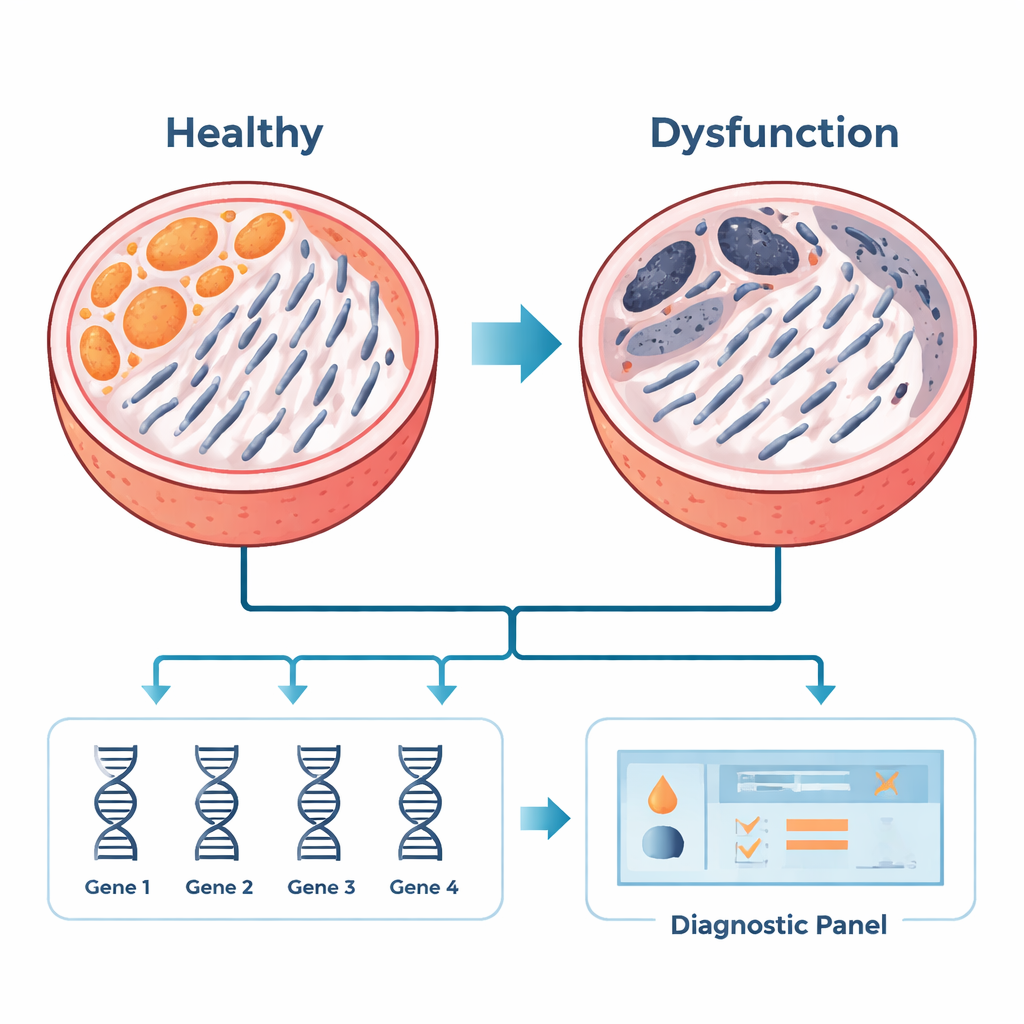
Ce que cela signifie pour les patients et les soins futurs
Pour un non‑spécialiste, le message principal est que cette recherche met en lumière les mitochondries — les centrales énergétiques de la cellule — comme acteurs importants d’une forme dévastatrice d’infertilité masculine. En identifiant un petit ensemble de gènes liés à la santé mitochondriale, l’étude fournit des pistes prometteuses pour de nouveaux outils diagnostiques qui pourraient, à l’avenir, réduire le recours aux biopsies invasives et améliorer le conseil et la prise en charge des patients. Bien que le travail actuel repose principalement sur des analyses informatiques et un petit groupe de patients, il jette des bases essentielles. Des études cliniques plus larges et des expériences en laboratoire seront nécessaires pour confirmer comment ces gènes causent l’échec de la spermatogenèse et pour transformer ces indices moléculaires en tests ou traitements concrets pour les hommes atteints d’azoospermie non obstructive.
Citation: Liu, Q., Wu, H., You, J. et al. Integrative bioinformatics analyses of mitochondrial dysfunction-related genes in human non-obstructive azoospermia. Sci Rep 16, 7295 (2026). https://doi.org/10.1038/s41598-026-38077-7
Mots-clés: infertilité masculine, azoospermie, mitochondries, biomarqueurs, spermatogenèse