Clear Sky Science · fr
La protéinorragie entérale associée à la circulation de Fontan est liée à des altérations métaboliques et hépatiques distinctes
Pourquoi cette maladie cardiaque rare compte
L’intervention de Fontan a permis à de nombreux enfants nés avec un seul ventricule fonctionnel de survivre jusqu’à l’adolescence et l’âge adulte. Mais cette circulation vitale a un prix : avec le temps, certains patients développent une protéinorragie entérale (PLE), une affection grave dans laquelle des protéines sanguines essentielles fuient dans l’intestin. Cette étude examine la chimie interne des enfants et adolescents porteurs d’une circulation de Fontan, se demandant comment la PLE modifie leur métabolisme, la fonction hépatique et l’équilibre hormonal — et si ces changements pourraient un jour aider les médecins à dépister et à prendre en charge le problème plus tôt.
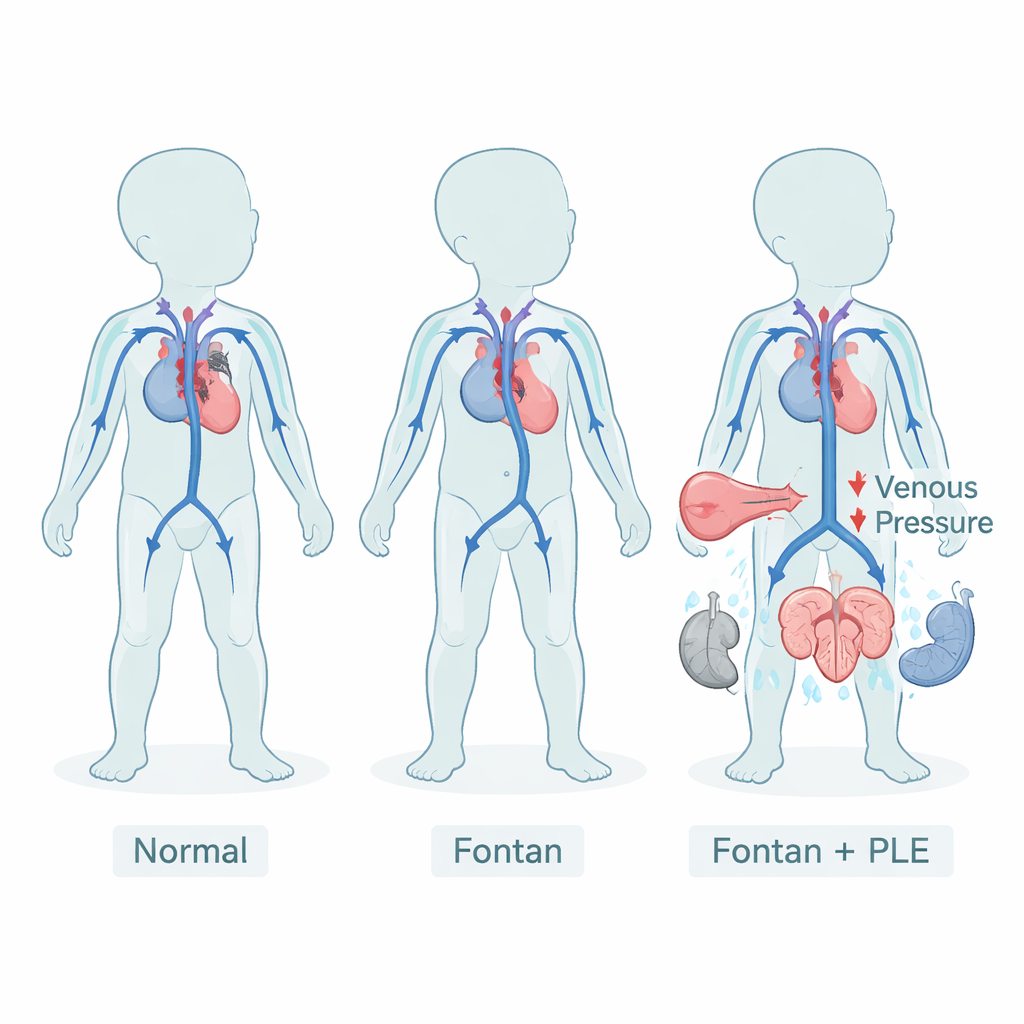
Une vie avec un cœur réacheminé
Dans un cœur normal, un ventricule envoie le sang vers les poumons et l’autre vers le reste du corps. Après une opération de Fontan, les enfants nés avec un seul ventricule utilisable dépendent d’une circulation réacheminée : le sang revenant du corps s’écoule directement vers les poumons sans chambre de pompage intermédiaire. Cette configuration inhabituelle maintient des taux d’oxygène acceptables mais exige une pression veineuse systématiquement plus élevée. Au fil des années, cette pression peut fatiguer de nombreux organes, y compris le foie, les reins et le système lymphatique. Une conséquence redoutée est la PLE, où des protéines qui devraient rester dans le sang traversent la paroi intestinale, provoquant œdèmes, accumulation de liquide et vulnérabilité aux infections.
Qui a été étudié et comment
Les chercheurs ont inclus 49 jeunes répartis en trois groupes : 30 avec une circulation de Fontan sans PLE, 10 patients Fontan avec PLE diagnostiquée, et 9 témoins ayant un cœur à deux ventricules réparé pour un autre défaut. Tous ont fourni des échantillons de sang et d’urine lors de soins de routine. L’équipe a appliqué la « métabolomique ciblée », une technologie mesurant simultanément de nombreuses petites molécules sanguines, y compris lipides, acides aminés, acides biliaires et molécules de signalisation. Ils ont combiné ces profils détaillés avec des examens biologiques standards et utilisé des modèles statistiques pour comparer les motifs entre les trois groupes, cherchant des signatures spécifiques de la PLE plutôt que de la simple circulation de Fontan.
Protéines, lipides et un système hormonal sous stress
Les patients Fontan atteints de PLE présentaient des pertes marquées de protéines sanguines. Les taux de protéines totales, d’albumine (qui aide à retenir les fluides dans les vaisseaux sanguins) et d’anticorps protecteurs comme les IgG et IgA étaient tous nettement plus bas que chez les patients Fontan sans PLE ou que chez les témoins. Dans le même temps, leur organisme semblait soumis à un stress hormonal. Des substances régulant la pression artérielle et l’équilibre sodé — rénine, aldostérone et copeptine (marqueur de substitution de la vasopressine) — étaient beaucoup plus élevées chez les patients PLE, suggérant que les reins et le cerveau travaillaient intensément pour conserver sel et eau. Ce schéma correspond au tableau clinique d’œdème, d’hypovolémie et de fragilité circulatoire observé dans l’insuffisance avancée après Fontan.
Signaux hépatiques, lipides altérés et acides biliaires
L’étude a également mis en évidence une empreinte distinctive dans les lipides et les composés liés au foie. Comparés aux témoins sains, les patients Fontan sans PLE avaient tendance à présenter des taux plus faibles de cholestérol, de triglycérides et de plusieurs phosphatidylcholines, une classe de lipides importante pour les membranes cellulaires et les lipoprotéines. De façon surprenante, les patients atteints de PLE inversaient ce schéma : nombre de ces lipides, y compris le cholestérol et les triglycérides, étaient plus élevés, formant un gradient du plus bas chez les Fontan sans PLE au plus élevé chez les Fontan avec PLE. Des marqueurs de souffrance hépatocellulaire, en particulier la gamma‑glutamyltransférase (GGT), étaient plus perturbés chez les patients PLE. Certains acides biliaires — des molécules amphiphiles produites par le foie qui jouent aussi un rôle de messagers chimiques — étaient plus bas chez les PLE et montraient des liens spécifiques tant avec les hormones rénales qu’avec des lipides. Ensemble, ces modifications suggèrent que la PLE est liée non seulement à une fuite protéique intestinale mais aussi à une perturbation plus large du métabolisme hépatique des lipides et des acides biliaires.

Vers des marqueurs sanguins simples
Pour explorer si des combinaisons d’examens ordinaires pouvaient signaler la PLE, l’équipe a testé de nombreux ratios entre protéines, lipides et hormones. Deux se sont révélés particulièrement prometteurs dans ce petit groupe : le ratio IgG/aldostérone et le ratio albumine/une espèce de phosphatidylcholine (appelée PC ae C40:3). Chez les patients PLE, ces ratios étaient beaucoup plus faibles, reflétant la combinaison de perte protéique et de modifications hormonales ou lipidiques. Même après ajustement pour la taille corporelle, le sexe et l’usage de diurétiques, le statut de groupe (PLE vs sans PLE) restait le principal facteur explicatif de ces ratios. Les auteurs soulignent que ce ne sont pas des tests diagnostiques prêts à l’emploi ; ils ont été identifiés et évalués dans le même petit jeu de données, de sorte que leurs performances peuvent sembler meilleures qu’elles ne le sont réellement. Des études plus larges et indépendantes seront nécessaires avant que de tels marqueurs puissent orienter la prise en charge.
Ce que cela signifie pour les patients et les familles
Pour les familles vivant avec une circulation de Fontan, ce travail souligne que la PLE est un problème systémique, pas seulement un intestin « fuyant ». Les enfants atteints de PLE présentent un déplacement coordonné des protéines, des lipides, des acides biliaires et des hormones de stress qui traduit la contrainte conjointe sur le cœur, le foie, les reins et le système lymphatique. Si l’étude n’offre pas encore de remède, elle cartographie de nouveaux indices chimiques qui pourraient à terme aider les médecins à dépister la PLE plus tôt, à en suivre la gravité et peut‑être à cibler les thérapeutiques plus précisément. En termes simples, la recherche montre que lorsqu’une perte de protéines apparaît chez les patients Fontan, de nombreux autres systèmes sont déjà sous pression — et comprendre ces changements est une étape clé vers de meilleurs résultats à long terme.
Citation: Schroeder, C., Fahlbusch, F.B., Cesnjevar, R. et al. Fontan associated protein-losing enteropathy is linked to distinct metabolic and hepatic alterations. Sci Rep 16, 5256 (2026). https://doi.org/10.1038/s41598-026-37974-1
Mots-clés: circulation de Fontan, protéinorragie entérale, cardiologie pédiatrique, fonction hépatique et rénale