Clear Sky Science · fr
Valeur pronostique de neuf biomarqueurs inflammatoires pour la mortalité à 30 jours chez les patients âgés en soins intensifs présentant une fracture de la hanche ostéoporotique
Pourquoi une fracture de la hanche peut devenir mortelle
Pour de nombreuses familles, la fracture de la hanche d’un grand‑parent marque le début d’un parcours inquiétant fait de chirurgie, de complications et parfois d’un séjour en unité de soins intensifs (USI). Les cliniciens savent que certains patients âgés se rétablissent, tandis que d’autres, malgré des lésions apparemment similaires, ne survivent pas au premier mois. Cette étude pose une question apparemment simple : un test sanguin ordinaire réalisé le premier jour en USI peut‑il identifier les patients fracturés de la hanche qui sont les plus en danger, afin que les équipes soignantes puissent intervenir plus tôt et plus vigoureusement ?
Un examen approfondi des hanches fragiles chez les personnes âgées
Les fractures de la hanche liées à l’ostéoporose sont parmi les blessures les plus graves rencontrées par les personnes âgées. Une faible chute suffit à briser un os fragilisé, entraînant une perte d’autonomie et un risque de décès nettement accru. Avec le vieillissement des populations dans le monde, on prévoit que les fractures de la hanche dépasseront six millions de cas par an d’ici 2050, la plupart chez des personnes de plus de 65 ans. Les patients suffisamment malades pour nécessiter des soins intensifs arrivent souvent avec une inflammation sévère, des infections comme une septicémie ou une défaillance d’organes. Dans ce groupe vulnérable, même de petites complications peuvent être fatales, d’où l’urgence pour les médecins de disposer de moyens rapides et fiables pour distinguer les patients à faible risque de ceux à haut risque dès l’arrivée.
Transformer les numérations sanguines de routine en signaux d’alerte
Les chercheurs ont analysé les données de la vaste base hospitalière MIMIC‑IV, en se concentrant sur 205 patients âgés de 65 ans et plus ayant à la fois une fracture de la hanche ostéoporotique et un séjour en USI de plus de 24 heures. Pour chaque personne, ils ont extrait les numérations sanguines de routine — taux de neutrophiles, lymphocytes, monocytes et plaquettes — prélevées autour de l’admission en USI. À partir de ces quatre composantes, ils ont construit neuf ratios ou produits simples, tels que le rapport plaquettes/lymphocytes (PLR) et le rapport neutrophiles/lymphocytes (NLR), qui sont censés refléter l’intensité de l’inflammation et l’efficacité de la réponse immunitaire. Ils ont ensuite suivi les décès toutes causes confondues survenus dans les 30 jours suivant l’entrée en USI.
Plaquettes et cellules immunitaires comme jauge de risque
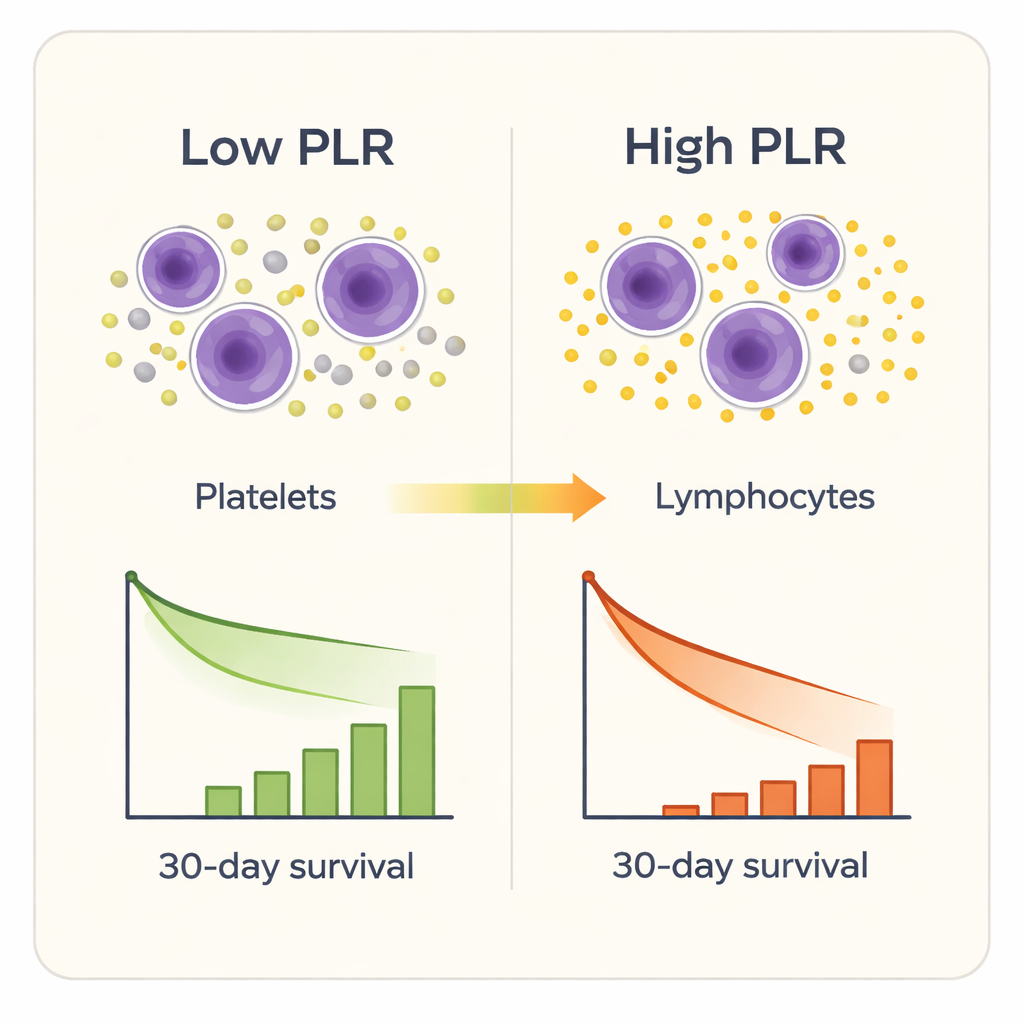
Sept des neuf marqueurs inflammatoires permettaient de différencier, dans une certaine mesure, les survivants des non‑survivants, mais un marqueur s’est démarqué : le rapport plaquettes/lymphocytes. Les patients présentant des valeurs de PLR plus élevées à l’admission avaient une probabilité plus grande de décéder dans les 30 jours, même après ajustement pour l’âge, le sexe, les comorbidités et les scores de gravité établis en USI. Les tests statistiques ont montré que le PLR prédit la mortalité à court terme avec plus de précision que les autres marqueurs composites et mieux que les seuls taux bruts de plaquettes ou de lymphocytes. Lorsque les chercheurs ont divisé les patients en quatre groupes selon le niveau de PLR, les taux de mortalité ont augmenté fortement, d’environ 2 % dans le groupe le plus bas à plus d’un tiers dans le groupe le plus élevé. Une analyse plus détaillée a montré que le risque de décès commençait à augmenter nettement une fois le PLR supérieur à environ 189, et montait rapidement au‑delà d’environ 302.
Ce que cela pourrait signifier au chevet
Comme le PLR se calcule directement à partir d’une numération formule sanguine standard, il est peu coûteux, rapide et déjà disponible dans la plupart des hôpitaux. En pratique, une équipe d’USI pourrait calculer le PLR dès l’arrivée d’un patient âgé présentant une fracture de la hanche. Les patients avec des valeurs très élevées pourraient bénéficier d’une surveillance rapprochée, de contrôles d’infection plus agressifs, d’un traitement plus précoce pour prévenir les thromboses ou de réponses plus rapides aux signes subtils de détérioration. Le PLR peut aussi apporter une information complémentaire aux systèmes de score traditionnels en rendant compte de l’équilibre entre des plaquettes pro‑coagulantes et des cellules immunitaires affaiblies, un équilibre qui peut pousser les patients fragiles vers la défaillance d’organes et un mauvais rétablissement.
Quelle solidité pour ces résultats, et quelles étapes suivantes ?
Ce travail comporte des limites importantes. Il repose sur une analyse rétrospective de dossiers issus d’une seule base de soins critiques, il ne peut donc pas prouver qu’un PLR élevé cause directement la mort, seulement qu’il s’associe à un risque plus élevé. Le PLR n’a été mesuré qu’une fois, à l’admission, et l’étude porte sur un nombre relativement restreint de patients en USI par rapport aux nombreux sujets âgés qui se fracturent la hanche sans jamais nécessiter de soins intensifs. Néanmoins, les résultats étaient cohérents à travers de nombreux sous‑groupes, incluant hommes et femmes et différentes tranches d’âge. Les auteurs concluent que le PLR est un signal prometteur et peu coûteux de danger chez les patients âgés en soins intensifs avec fracture de la hanche ostéoporotique, et que les personnes présentant un PLR supérieur à environ 302 pourraient appartenir à un groupe particulièrement à haut risque. La confirmation de ces résultats dans des études prospectives et de plus grande ampleur pourrait ouvrir la voie à une prise de décision guidée par le PLR pour sauver davantage de vies après une fracture de la hanche.
Citation: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
Mots-clés: fracture de la hanche ostéoporotique, patients âgés en USI, biomarqueur d'inflammation, rapport plaquettes/lymphocytes, mortalité à 30 jours