Clear Sky Science · fr
Génération de cellules T TCRγδ+ à partir de cellules souches embryonnaires humaines
Nouvelles façons d’armer le système immunitaire
Les traitements du cancer font de plus en plus appel au propre système immunitaire du patient pour traquer les tumeurs. Un type de cellule immunitaire particulièrement prometteur, appelé cellule T gamma-delta, peut tuer les cellules cancéreuses sans avoir besoin de reconnaître le type tissulaire précis du patient — ce qui en fait un candidat solide pour des thérapies « prêtes à l’emploi ». Mais ces cellules sont rares dans le sang des adultes, et leur expansion en grand nombre est difficile. Cette étude décrit une méthode pour faire croître des cellules T gamma-delta en laboratoire à partir de cellules souches embryonnaires humaines, ouvrant potentiellement la voie à des immunothérapies contre le cancer plus accessibles.
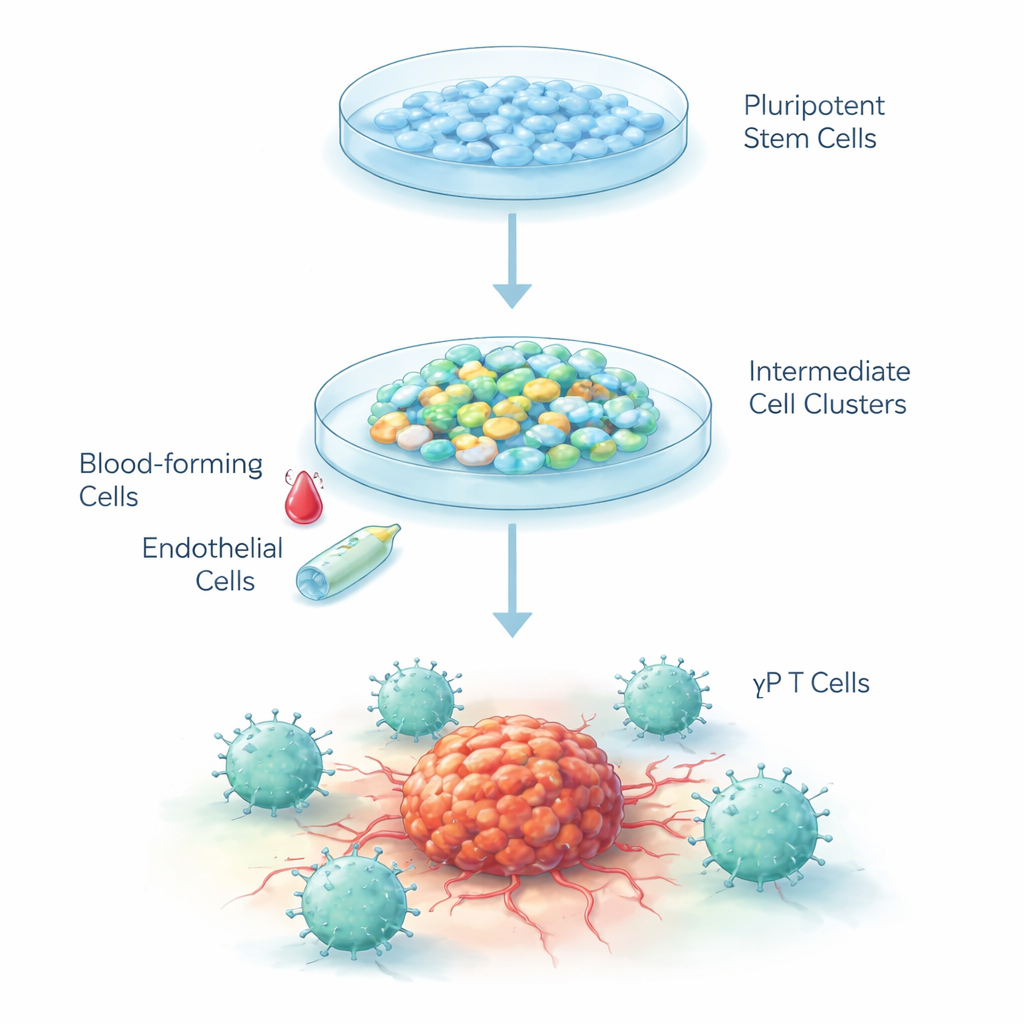
Transformer des cellules vierges en combattantes du cancer
Les cellules souches embryonnaires humaines sont des cellules « vierges » qui peuvent, en principe, devenir presque n’importe quel tissu du corps. Les chercheurs ont élaboré une recette étape par étape pour pousser ces cellules à se développer selon la même trajectoire qu’elles empruntent dans l’embryon lorsque le sang et le système immunitaire se forment pour la première fois. Ils ont utilisé un processus en trois étapes : d’abord guider les cellules souches vers des cellules précoces semblables à des vaisseaux sanguins, puis en cellules formatrices de sang immatures, et enfin en cellules T de type gamma-delta. Les cellules ont été cultivées en agrégats tridimensionnels dans un milieu spécial sous faible teneur en oxygène mimant l’embryon en développement, puis replacées à des niveaux d’oxygène normaux au fur et à mesure de leur maturation.
Construire la chaîne de production des cellules immunitaires
Lors de la première étape, des signaux chimiques ont incité les cellules souches à devenir du mésoderme, la couche précoce qui donne naissance au sang et aux vaisseaux. En six jours, près de 40 % des cellules de chaque agrégat présentaient des marqueurs de « cellules endothéliales hématopoïétiques », un type de cellule transitionnelle capable de donner naissance au sang. Dans la deuxième étape, la modification des facteurs de croissance a déclenché chez ces cellules d’allure endothéliale une bascule vers des cellules progénitrices sanguines librement flottantes. Plus de 99 % de ces cellules flottantes portaient un marqueur clé du sang précoce, et environ 90 % exprimaient un autre marqueur des cellules sanguines, indiquant une population remarquablement pure avec un fort potentiel pour continuer sur la voie des cellules immunitaires.
Obtenir des cellules T gamma-delta
Pour l’étape finale, l’équipe a fourni des signaux connus pour favoriser le développement des cellules T, y compris une protéine activatrice de Notch qui imite les indices normalement présents dans le thymus. Après 25 jours, plus de 40 % des cellules avaient mûri en cellules T gamma-delta, identifiées par leurs récepteurs de surface caractéristiques et un profil « double négatif » (dépourvues des marqueurs CD4 et CD8 habituels des autres cellules T). Fait important, très peu de cellules T conventionnelles alpha-beta ont été produites, montrant que le protocole favorise nettement la branche gamma-delta. L’analyse génétique au fil du temps a révélé que les cellules activaient et désactivaient des groupes de gènes selon une séquence ordonnée qui reflète de près la façon dont le sang et les cellules T se forment à l’intérieur du corps.
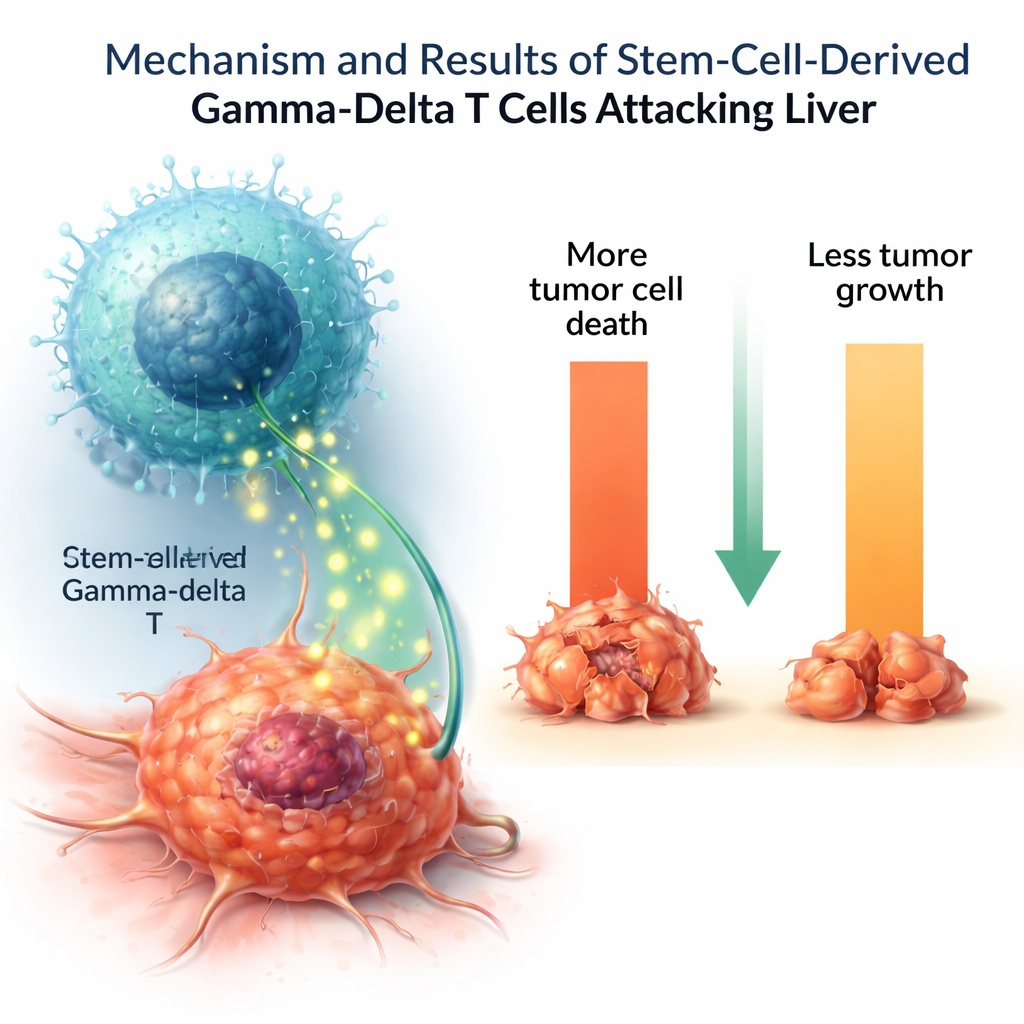
Mettre à l’épreuve les cellules cultivées en laboratoire
Pour vérifier si ces cellules produites en laboratoire fonctionnaient comme de véritables combattantes du cancer, les chercheurs les ont exposées à plusieurs lignées cellulaires tumorales humaines. Les cellules T gamma-delta ont tué une fraction substantielle de cellules de cancer du foie et ont ralenti leur croissance, tout en ayant peu d’effet sur des cellules témoins saines. Lorsqu’elles ont été stimulées, elles ont sécrété des molécules messagères immunitaires importantes telles que le facteur de nécrose tumorale et l’interleukine-2, qui aident à coordonner et amplifier les attaques immunitaires. Certains autres effecteurs cytotoxiques étaient présents à des niveaux inférieurs à ceux des cellules T gamma-delta naturelles, ce qui suggère que les cellules cultivées en laboratoire ne sont peut‑être pas entièrement matures ou représentent un sous‑type fonctionnel spécifique.
Ce que cela pourrait signifier pour les soins du cancer à venir
En recréant une version simplifiée du développement sanguin précoce en boîte — sans utiliser de cellules nourricières animales — les scientifiques ont produit en moins d’un mois de grandes quantités de cellules T gamma-delta, plus rapidement et plus simplement que les méthodes précédentes. Bien que des travaux supplémentaires soient nécessaires pour purifier le mélange cellulaire final, augmenter la production et adapter la recette à des conditions cliniquement approuvées sans sérum, cette approche ouvre la voie à une source renouvelable de cellules T gamma-delta standardisées. Si ces cellules s’avèrent sûres et efficaces lors d’essais complémentaires, elles pourraient devenir un élément largement disponible pour des immunothérapies « prêtes à l’emploi » de nouvelle génération contre des cancers tels que les tumeurs du foie.
Citation: Zhang, X., Chen, C., Fu, Y. et al. Generation of TCRγδ + T cells from human embryonic stem cells. Sci Rep 16, 6762 (2026). https://doi.org/10.1038/s41598-026-37941-w
Mots-clés: cellules T gamma-delta, immunothérapie contre le cancer, cellules souches embryonnaires humaines, différenciation cellulaire, cancer du foie