Clear Sky Science · fr
L’effet des interventions non pharmaceutiques sur la grippe pendant la pandémie de COVID‑19 : une étude en séries chronologiques interrompues sur 8 ans
Pourquoi cela compte dans la vie quotidienne
Pendant la pandémie de COVID‑19, les masques, les confinements et la distanciation sociale n’ont pas seulement freiné le coronavirus — ils ont aussi profondément modifié la circulation du virus de la grippe. Cette étude menée dans la province du Sichuan, en Chine, revient sur huit années de données pour poser une question qui nous concerne tous : dans quelle mesure ces mesures ont‑elles réellement contenu la grippe, et que s’est‑il passé lorsque la vie a commencé à revenir à la normale ?
De grands changements durant une période inhabituelle
Les auteurs ont analysé des registres hebdomadaires provenant de 30 hôpitaux répartis dans 21 villes du Sichuan entre 2017 et 2024. Ils ont suivi deux types d’indicateurs : les personnes présentant un « syndrome grippal » (fièvre associée à toux ou mal de gorge) et les patients testés positifs au virus de la grippe en laboratoire. Cette longue période couvrait trois phases distinctes : avant les restrictions liées au COVID‑19, durant les mesures strictes non médicamenteuses telles que le port du masque et les confinements, et après la levée de ces mesures. En comparant ces phases, l’équipe a pu observer comment les comportements humains et les politiques ont remodelé la transmission de la grippe au fil du temps.
Ce qui s’est passé quand les mesures strictes ont commencé
Lorsque la Chine a instauré des interventions non pharmaceutiques (INP) strictes au début de 2020, l’activité grippale s’est effondrée presque du jour au lendemain. L’étude montre que les syndromes grippaux ont diminué d’environ 95 % et les cas de grippe confirmés en laboratoire d’environ 98 % immédiatement après l’entrée en vigueur de ces mesures. Autrement dit, la combinaison de masques, de fermetures d’écoles, de restrictions de déplacement et de la réduction des contacts sociaux a presque anéanti la transmission grippale à court terme. Ces résultats confirment aussi les observations d’autres pays : les actions prises pour contrôler le COVID‑19 ont également bloqué de nombreuses autres infections respiratoires se transmettant par voie aérienne.
Le coût caché de la « dette immunitaire »
Cependant, l’histoire ne s’est pas arrêtée aux faibles effectifs de cas. Parce que les personnes ont été beaucoup moins exposées au virus grippal pendant les années COVID‑19, leurs systèmes immunitaires ont eu moins d’occasions de renouveler leurs défenses. Les auteurs qualifient cela de « dette immunitaire ». Quand les mesures strictes ont été assouplies et que les interactions quotidiennes ont repris, le nombre de personnes présentant un syndrome grippal a bondi pour dépasser de plus du double le niveau de référence prépandémique. Les cas de grippe confirmés en laboratoire n’ont pas augmenté aussi brutalement d’emblée, mais leur tendance générale était orientée à la hausse, ce qui suggère que de plus grandes épidémies pourraient survenir au fur et à mesure que la population sensible s’accumule.
Nouveaux schémas après la levée des restrictions
Fait intéressant, une fois la deuxième phase engagée — lorsque les contrôles formels ont pris fin mais que certaines habitudes protectrices sont restées —, les syndromes grippaux et les cas confirmés ont de nouveau diminué semaine après semaine, au lieu de revenir brutalement aux schémas antérieurs. L’étude avance plusieurs explications. D’abord, des années de suppression ont probablement rompu de nombreuses chaînes de transmission de la grippe, de sorte que le virus a mis du temps à se réimplanter. Ensuite, certaines personnes ont conservé des comportements volontaires, comme porter un masque en cas de maladie, mieux se laver les mains et rester à domicile en cas de symptômes, ce qui a freiné discrètement la transmission. Enfin, les chercheurs notent que d’autres virus respiratoires peuvent désormais entrer en compétition avec la grippe, et que la température a fortement influencé les niveaux de grippe — les semaines plus chaudes étant associées à moins de cas — tandis que l’humidité a eu peu d’impact dans ce contexte.
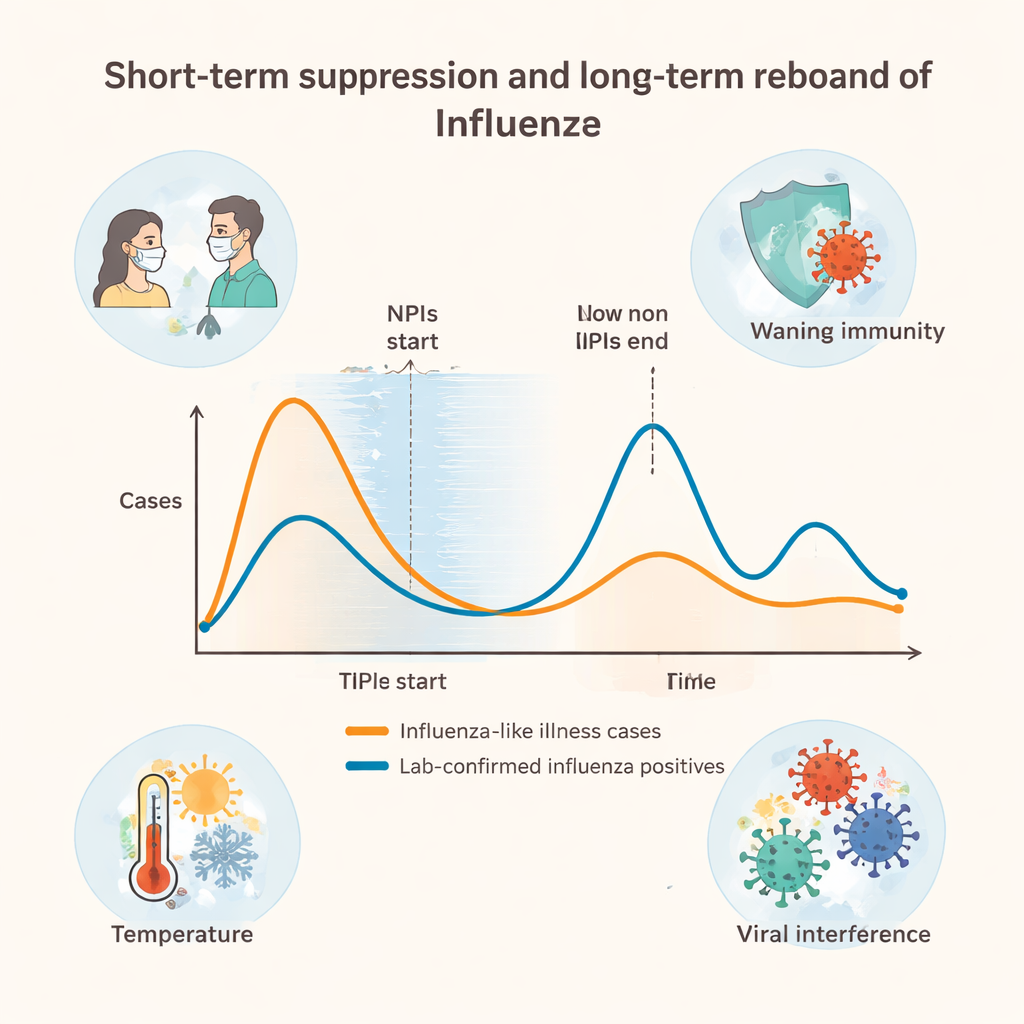
Ce que cela implique pour les futures épidémies
Pour les décideurs, le principal enseignement est que les comportements humains peuvent fortement infléchir la courbe des épidémies grippales, sans pour autant effacer le virus ni sa propension à se propager sur le long terme. Les interventions non pharmaceutiques sont des outils puissants pour gagner du temps et protéger les systèmes de santé en période de crise, mais leur usage prolongé peut simplement reporter de grandes flambées si l’immunité de la population n’est pas renouvelée par la vaccination ou par des expositions naturelles. Pour le grand public, l’étude montre que des comportements quotidiens — porter un masque dans les lieux bondés, une hygiène des mains rigoureuse et rester chez soi en cas de maladie — peuvent faire une grande différence, notamment lorsqu’ils sont associés à la vaccination antigrippale. Des mesures appliquées de façon réfléchie dans le temps, plutôt que des contrôles stricts et permanents, offrent sans doute le meilleur compromis entre la maîtrise des épidémies et le maintien d’une immunité collective adaptée à l’évolution des virus respiratoires.
Citation: Li, Z., Zhou, L., Zhou, X. et al. The effect of non-pharmaceutical interventions on influenza throughout the COVID-19 pandemic: an 8-year interrupted time series study. Sci Rep 16, 6593 (2026). https://doi.org/10.1038/s41598-026-37911-2
Mots-clés: grippe, COVID-19, interventions non pharmaceutiques, dette immunitaire, virus respiratoires