Clear Sky Science · fr
Le rôle professionnel et la hiérarchie influencent l’adhésion aux alertes électroniques pour la prescription d’analyses de laboratoire
Pourquoi cela compte pour les soins quotidiens
Chaque prise de sang ou contrôle de laboratoire mobilise du temps, de l’argent et des ressources du laboratoire. Beaucoup de ces examens sont essentiels, mais certains sont répétés trop tôt pour apporter une information nouvelle. Cette étude menée dans des hôpitaux du sud de la Suisse examine une invite numérique simple intégrée au dossier médical qui rappelle aux cliniciens quand un test peut être inutile — et questionne qui prête attention à ces messages, comment cela évolue dans le temps et ce que cela signifie pour des soins plus intelligents et moins gaspillés.

Une incitation numérique douce au chevet
Les chercheurs ont étudié une alerte électronique intégrée au logiciel de prescription des hôpitaux. Dès qu’un médecin ou une infirmière tentait de demander un examen déjà réalisé récemment, une fenêtre pop-up plein écran s’affichait. Elle expliquait qu’un résultat valide était déjà disponible et suggérait de ne pas répéter le test pour l’instant. Fait important, l’alerte ne bloquait pas la prescription. Le prescripteur devait faire un choix actif : annuler le test ou le valider quand même. Ce type de conception, souvent qualifiée de « nudge » (incitation douce), vise à ralentir légèrement la décision routinière pour la reconsidérer, sans enlever la liberté de choix.
Près d’un million de prescriptions passées au crible
Pour évaluer l’efficacité de cette incitation, l’équipe a analysé 929 808 prescriptions de tests de laboratoire réalisées entre mi-2021 et début 2024 dans un réseau hospitalier suisse. Environ une prescription sur huit déclenchait une alerte parce que le test était répété plus tôt que recommandé. Dans environ une prescription sur neuf de ces cas, le clinicien annulait l’ordre après avoir vu l’avertissement. Sur le papier, cela peut sembler modeste, mais sur des centaines de milliers de prescriptions, cela représente un nombre substantiel de tests à faible valeur évités — autant de petites victoires pour le confort des patients, la charge des laboratoires et les coûts de santé.
La hiérarchie et l’expérience déterminent qui écoute
Tous les cliniciens ne réagissaient pas de la même manière aux alertes. Les médecins seniors, chefs de services hospitaliers, étaient les plus susceptibles de suivre l’avertissement et d’annuler des tests inutiles. Les internes, au bas de la hiérarchie médicale, étaient les moins enclins à le faire, les médecins traitants et les infirmières se situant entre les deux. Le personnel plus âgé et plus expérimenté se montrait en général plus conforme que ses collègues plus jeunes, malgré le fait que ces derniers sont souvent plus à l’aise avec les outils numériques. Une enquête de suivi auprès de plus de 300 membres du personnel a apporté des nuances : les infirmières avaient tendance à trouver les alertes réellement utiles, tandis que de nombreux médecins, en particulier les plus seniors, les jugeaient agaçantes ou peu convaincantes — même s’ils étaient souvent ceux qui changeaient le plus leur comportement.
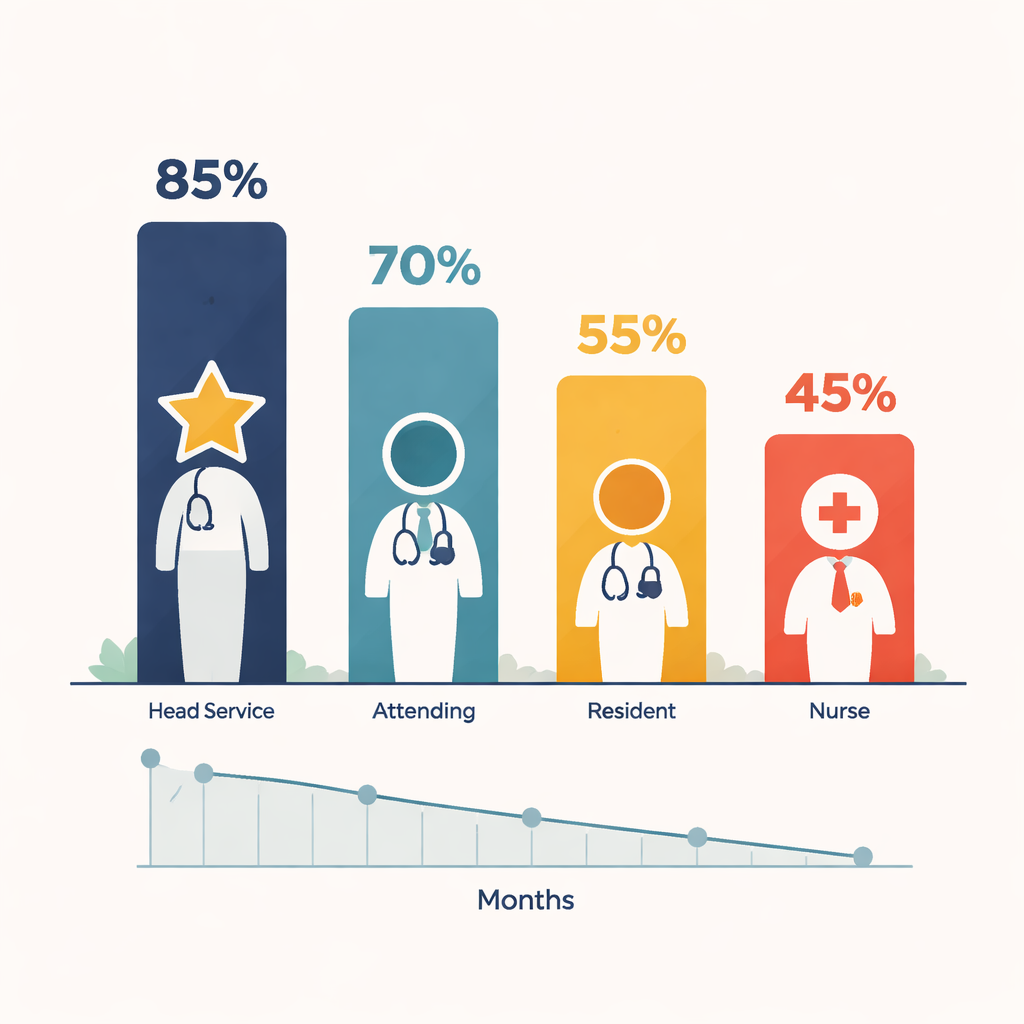
Quand des rappels utiles deviennent du bruit de fond
Sur la période d’étude de près de trois ans, le taux d’acceptation des alertes par les cliniciens a décliné régulièrement, un phénomène connu sous le nom de « fatigue liée aux alertes ». Lorsqu’on est bombardé de pop-ups similaires jour après jour, on finit par les passer automatiquement, même si le message est pertinent. Fait intéressant, alors que l’acceptation des alertes diminuait, le taux global de prescriptions « appropriées » — situations où aucune alerte n’était déclenchée — n’a pas clairement augmenté. Pour certains groupes, comme les internes et les chefs de service, la prescription appropriée a progressé ; pour d’autres, y compris les infirmières et les médecins traitants, elle a reculé. Cela suggère que le nudge a produit quelques gains initiaux mais a peiné à changer durablement les habitudes.
Repenser la conception des rappels numériques
Les auteurs concluent que des alertes simples et uniformes ne suffisent pas à soutenir une meilleure prescription de tests sur le long terme. Ce que vous êtes à l’hôpital — votre rôle, votre ancienneté et votre assurance — détermine fortement si vous considérez une alerte comme une orientation, une incitation à consulter un superviseur ou simplement une interruption de plus. Pour que les incitations numériques restent efficaces, l’étude suggère de les rendre plus adaptées et conscientes du contexte, par exemple en ajustant la fréquence d’apparition, le format visuel et le degré de précision selon l’expérience du prescripteur et la situation du patient. Pour les patients et le grand public, le message est rassurant mais réaliste : l’utilisation intelligente des alertes électroniques peut réduire les analyses sanguines inutiles et favoriser des soins à plus forte valeur ajoutée, mais ces outils fonctionnent mieux lorsqu’ils respectent le temps et le jugement des cliniciens et qu’ils évoluent avec la pratique réelle.
Citation: Greco, A., Garo, M.L., Zandonà, M. et al. Professional role and hierarchy shape adherence to electronic alerts for laboratory test ordering. Sci Rep 16, 6669 (2026). https://doi.org/10.1038/s41598-026-37796-1
Mots-clés: alertes électroniques, analyses de laboratoire, incitation douce, aide à la décision clinique, fatigue liée aux alertes