Clear Sky Science · fr
Évaluation rétrospective des profils de résistance aux antimicrobiens pour les antibiotiques classés Access, Watch et Reserve par l’OMS dans deux grands hôpitaux en contexte de ressources limitées
Pourquoi cela compte pour la santé de tous les jours
Les antibiotiques sont la colonne vertébrale de la médecine moderne, du traitement des cystites simples à la protection des patients lors d’une chirurgie ou de traitements contre le cancer. Mais dans de nombreuses régions du monde, ces médicaments perdent de leur efficacité parce que les bactéries deviennent plus difficiles à éliminer. Cette étude, menée dans deux des plus grands hôpitaux publics du Nigeria, examine rigoureusement l’efficacité actuelle de différentes catégories d’antibiotiques et identifie où la résistance est déjà dangereusement élevée. Ses conclusions constituent un signal d’alarme précoce sur ce qui pourrait se produire à plus grande échelle si l’usage des antibiotiques n’est pas maîtrisé.
Classer les antibiotiques en trois groupes courants
Pour rendre le problème lisible, les chercheurs ont utilisé le système AWaRe de l’Organisation mondiale de la Santé, qui regroupe les antibiotiques en trois catégories simples. Les antibiotiques « Access » sont les valeurs sûres qui devraient traiter la plupart des infections courantes et représenter au moins 60 % de l’utilisation totale. Les antibiotiques « Watch » sont des options puissantes à utiliser avec parcimonie car les bactéries peuvent rapidement y devenir résistantes. Les antibiotiques « Reserve » sont des traitements de dernier recours, réservés aux infections les plus graves lorsque peu d’autres options fonctionnent. En cartographiant les résultats des tests hospitaliers sur ces trois groupes, l’équipe a pu repérer où la résistance augmente le plus rapidement et comment cela se compare aux recommandations mondiales.
Ce que les tests hospitaliers ont révélé
L’étude a passé en revue 14 423 analyses de laboratoire réalisées en 2023 sur des échantillons tels que urine, sang et prélèvements de plaies. Environ un test sur quatre (3 987) a permis d’isoler des bactéries pouvant être mises en regard des antibiotiques. Les échantillons d’urine et les prélèvements ont produit la majorité des résultats positifs. Deux coupables familiers — Escherichia coli, cause fréquente d’infections urinaires et intestinales, et Staphylococcus aureus, souvent associé aux infections cutanées et sanguines — représentaient ensemble près de la moitié des bactéries isolées. Les femmes et les enfants ont été particulièrement affectés, avec davantage d’échantillons positifs et des taux plus élevés de bactéries clés dans ces groupes.
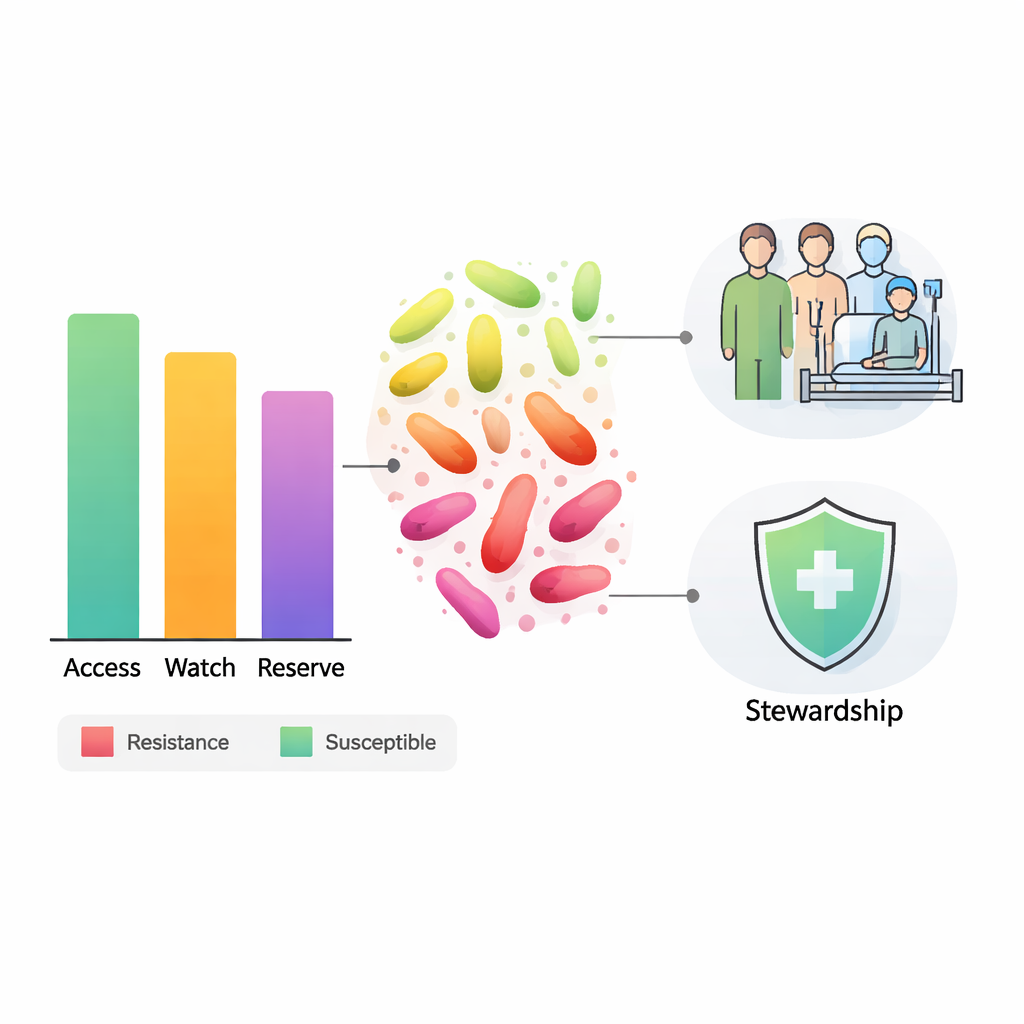
Résistance à travers les trois groupes d’antibiotiques
Sur l’ensemble des antibiotiques testés, environ 42 % des résultats montraient une résistance, c’est-à-dire que le médicament ne fonctionnait plus contre la bactérie en laboratoire. Pour le groupe Access, la résistance moyenne était d’environ 44 %, certains médicaments comme la doxycycline étant presque totalement inefficaces, tandis que d’autres comme l’amikacine restaient efficaces dans la plupart des cas. Le groupe Watch, qui devrait être protégé et utilisé avec prudence, affichait la plus forte résistance moyenne, environ 47 % ; un médicament largement utilisé, la céfuroxime, était inefficace contre plus de quatre bactéries sur cinq testées. Même parmi les médicaments Reserve, censés constituer la dernière ligne de défense, la résistance moyenne était d’environ 35 %, et certains agents non encore largement disponibles au Nigeria présentaient déjà des résistances supérieures à 60 %.
Schémas dangereux de résistance multi‑médicamenteuse
Au‑delà de l’échec de médicaments isolés, l’étude a mis au jour des niveaux inquiétants de bactéries capables de résister simultanément à de nombreux antibiotiques différents. Une résistance multi‑médicamenteuse supérieure à 70 % a été observée pour des médicaments fréquemment utilisés tels que la céfuroxime, la ceftazidime et le méropénème. Des taux élevés de résistance ont également été trouvés face à certains agents avancés qui, en théorie, devraient encore être très efficaces. Les bactéries problématiques clés comprenaient Staphylococcus aureus, des espèces de Klebsiella, des espèces de Streptococcus et Escherichia coli — des microbes qui provoquent couramment des infections nosocomiales et communautaires. Le groupe Watch est apparu comme un point particulièrement préoccupant : la forte dépendance à ces médicaments semble alimenter la hausse la plus rapide de la résistance, poussant les médecins à recourir aux médicaments Reserve plus souvent que prévu.
Ce que cela signifie pour les patients et les systèmes de santé
Les conclusions ont des implications alarmantes. Si les médicaments Access échouent dans près de la moitié des cas, les infections courantes deviennent plus difficiles et coûteuses à traiter, les séjours hospitaliers s’allongent et le risque de complications et de décès augmente. À mesure que les médicaments Watch perdent de leur efficacité, les médecins doivent se rabattre sur des médicaments Reserve rares et coûteux, qui à leur tour peuvent aussi commencer à échouer. Dans un contexte de ressources limitées, où les tests de laboratoire, la disponibilité des médicaments et la prévention des infections sont déjà mis à rude épreuve, cela crée un cercle vicieux : des maladies plus graves, davantage d’utilisation d’antibiotiques à large spectre et encore plus de résistance.
Comment éviter le point de bascule
Pour briser ce cycle, les auteurs appellent à un renforcement significatif de la gouvernance des antibiotiques, centré sur le cadre AWaRe. Cela inclut l’utilisation des antibiotiques uniquement lorsqu’ils sont nécessaires, le choix prioritaire des médicaments Access quand ils sont susceptibles d’être efficaces, et la protection des agents Watch et Reserve en tant que ressources précieuses. Les hôpitaux ont besoin de laboratoires diagnostiques mieux équipés pour guider les décisions thérapeutiques, de chaînes d’approvisionnement plus robustes afin que les médecins ne soient pas contraints d’utiliser de mauvais substituts en cas de rupture de stock, et de systèmes nationaux pour suivre l’évolution des profils de résistance dans le temps. Pour les patients et le grand public, le message est simple mais urgent : les antibiotiques sont une ressource partagée, et une utilisation imprudente aujourd’hui peut réduire les options vitales de demain.
Citation: Eya, E.B., Enyanwu, O.B. & Chukwu, O.A. A retrospective assessment of antimicrobial resistance patterns in WHO-access, watch, and reserve-classified antibiotics across two large hospitals in a resource-limited setting. Sci Rep 16, 6519 (2026). https://doi.org/10.1038/s41598-026-37665-x
Mots-clés: résistance aux antimicrobiens, antibiotiques, hôpitaux du Nigeria, OMS AWaRe, stewardship