Clear Sky Science · fr
Perfusion par artère bronchique d’inhibiteurs de PD-1 associée à la chimiothérapie améliore la survie sans progression dans le CBNPC avancé : étude de cohorte prospective
Pourquoi cette nouvelle approche du cancer du poumon compte
Pour de nombreuses personnes atteintes d’un cancer du poumon avancé, les médicaments d’immunothérapie modernes ont apporté un nouvel espoir — mais ils ne fonctionnent pas pour tout le monde et peuvent provoquer des effets indésirables importants. Cette étude explore une façon différente d’administrer un type d’immunothérapie largement utilisé, les inhibiteurs de PD-1, en envoyant le médicament directement dans les artères qui irriguent la tumeur pulmonaire plutôt que par une voie veineuse classique au bras. Les chercheurs ont posé une question simple mais importante : une administration plus précise peut‑elle améliorer l’efficacité du traitement sans en accroître la dangerosité ?
Un regard de plus près sur un cancer fréquent
Le cancer du poumon non à petites cellules (CBNPC) est la forme la plus fréquente de cancer du poumon et une cause majeure de mortalité par cancer dans le monde. Les médicaments qui bloquent PD-1, un signal d’arrêt présent sur les cellules immunitaires, peuvent aider les défenses de l’organisme à reconnaître et attaquer les cellules tumorales. Ces médicaments, souvent associés à la chimiothérapie, sont maintenant la prise en charge standard du CBNPC avancé. Pourtant, de nombreux patients voient leur maladie progresser malgré le traitement, et certains développent des complications liées au système immunitaire, telles que des inflammations pulmonaires, des troubles hépatiques ou des réactions cutanées. Une explication possible est que, lorsqu’ils sont administrés par voie veineuse, les médicaments se répartissent dans tout le corps, si bien que la quantité atteignant réellement la tumeur peut être inférieure à l’idéal tandis que le reste de l’organisme est exposé à la dose totale.
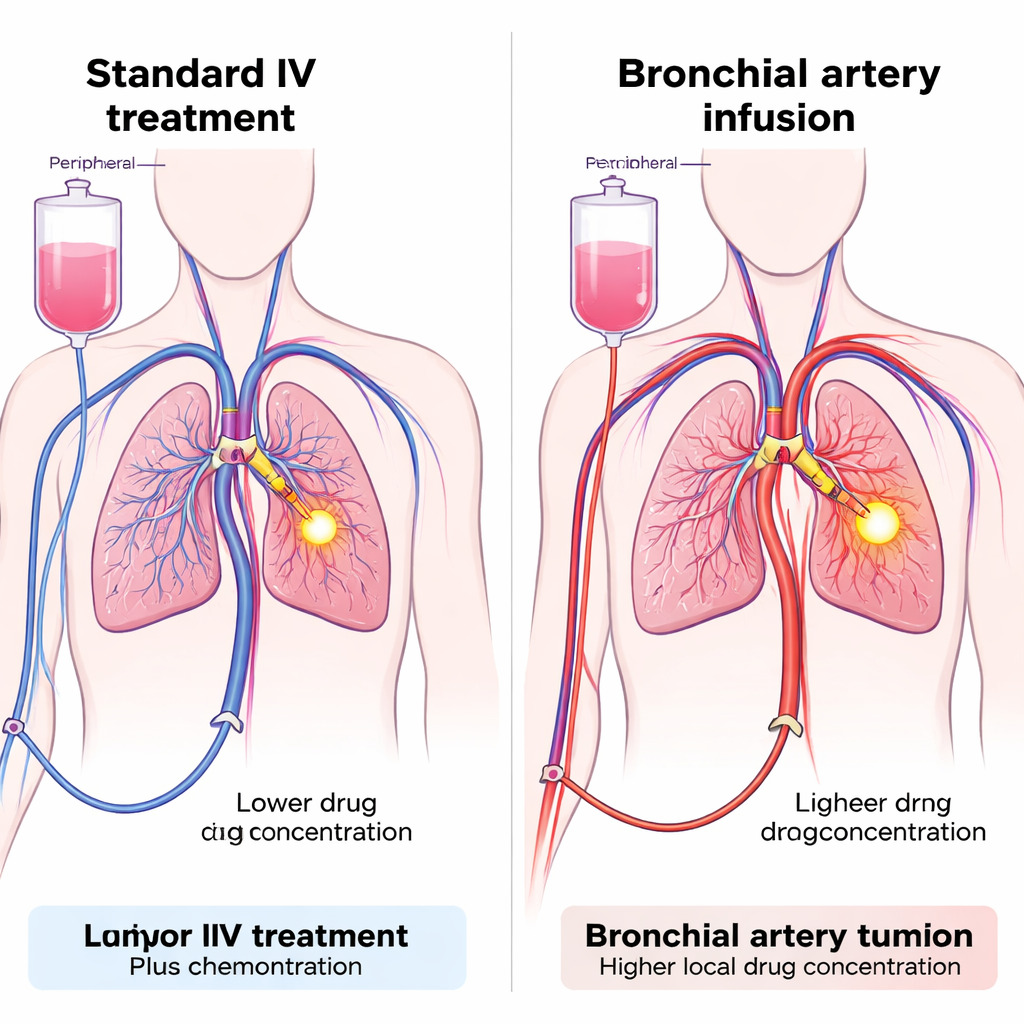
Administrer les médicaments directement à l’alimentation sanguine de la tumeur
L’équipe a testé une technique appelée perfusion par artère bronchique (PAB), qui utilise de minuscules cathéters introduits par une artère de la jambe pour atteindre les artères qui alimentent la tumeur pulmonaire. Une fois en place, la chimiothérapie et l’inhibiteur de PD-1 peuvent être injectés directement dans ces vaisseaux, baignant la région tumorale dans une forte dose locale tout en limitant la dispersion dans le reste de la circulation. La PAB est déjà utilisée dans certains hôpitaux pour délivrer la chimiothérapie aux tumeurs pulmonaires difficiles, mais l’utiliser pour administrer une immunothérapie est nouveau. Les chercheurs ont conçu une étude de cohorte prospective portant sur 47 patients atteints d’un CBNPC avancé qui n’avaient pas bien répondu au traitement de première ligne standard. Tous les patients ont reçu la chimiothérapie par PAB ; la différence clé était la voie d’administration de l’inhibiteur de PD-1 — soit par les artères alimentant la tumeur (groupe PAB), soit par la voie intraveineuse habituelle (groupe veineux).
Un meilleur contrôle tumoral avec une administration ciblée
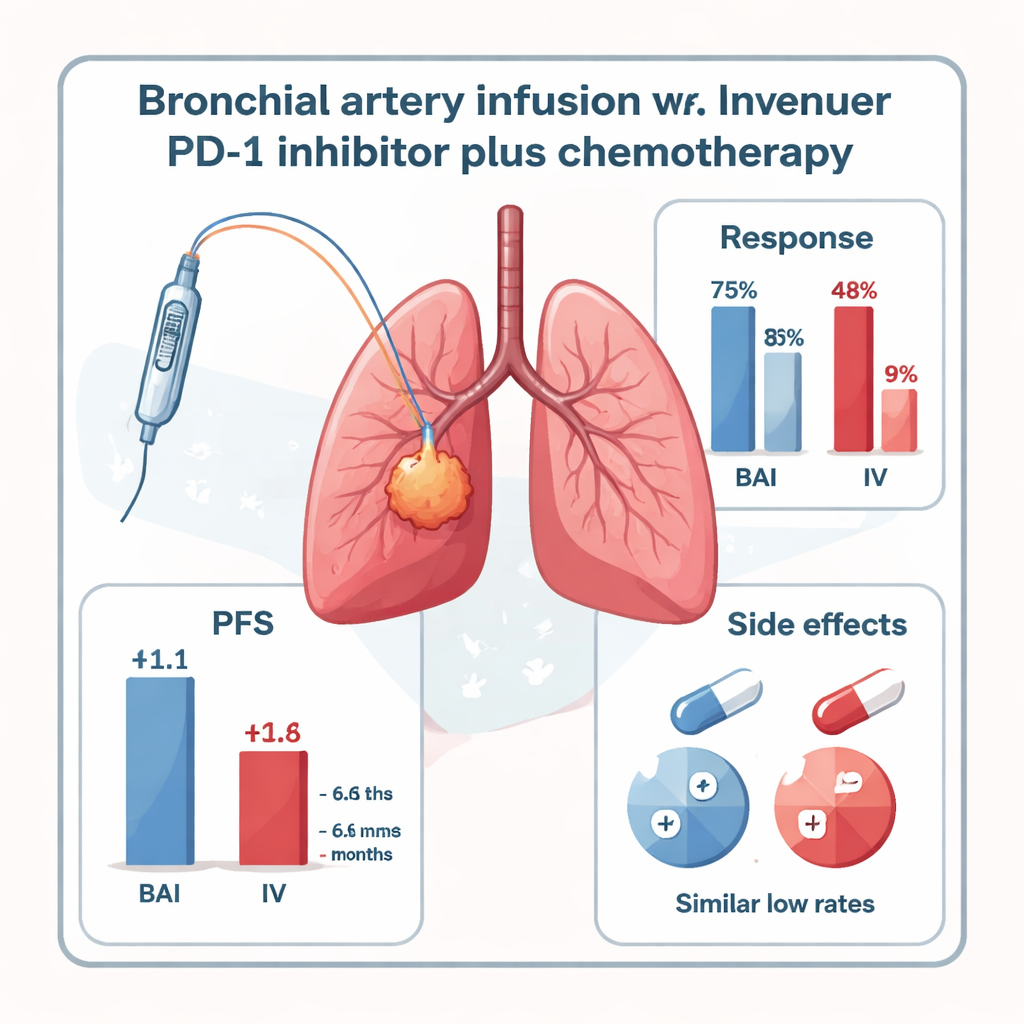
Au contrôle à six mois, les patients ayant reçu l’inhibiteur de PD-1 par PAB présentaient un contrôle de la maladie nettement meilleur. Près de la moitié du groupe PAB (47,8 %) a vu ses tumeurs diminuer suffisamment pour répondre aux critères formels de réponse, contre seulement 16,7 % dans le groupe intraveineux standard. En incluant les maladies stables, 73,9 % des patients du groupe PAB avaient leur cancer contrôlé, contre 41,6 % dans le groupe veineux. Le délai avant la reprise de la croissance tumorale — appelé survie sans progression — était également plus long avec la PAB : une médiane de 11,1 mois contre 6,6 mois pour le traitement intraveineux. La survie globale montrait une tendance en faveur de la PAB (17,9 vs. 15,2 mois), bien que l’étude soit trop petite pour établir de façon probante cette différence.
Sécurité et limites de l’étude
Fait important pour les patients et les cliniciens, l’injection directe de l’inhibiteur de PD-1 dans les artères bronchiques ne semblait pas rendre le traitement plus dangereux. Aucun effet indésirable grave (grade 3–4) lié au traitement n’a été observé dans l’un ou l’autre groupe. Des pneumopathies immuno‑médiées bénignes à modérées sont survenues à des taux faibles et similaires dans les deux groupes, et d’autres effets indésirables comme des nausées, des troubles du rythme cardiaque passagers ou des problèmes thyroïdiens étaient rares et gérables par des soins de support. Toutefois, l’étude présente des limites : elle n’a inclus que 47 patients dans un seul centre, n’était pas randomisée et concernait majoritairement un type spécifique de carcinome épidermoïde central avec des artères d’alimentation clairement visibles. Des essais plus larges et plus diversifiés sont nécessaires pour confirmer la robustesse de ces résultats.
Ce que cela pourrait signifier pour les soins futurs du cancer du poumon
Pour le grand public, le message est que la voie d’administration d’un médicament peut être presque aussi importante que le choix du médicament lui‑même. En dirigeant l’immunothérapie directement vers les vaisseaux qui nourrissent une tumeur pulmonaire, les médecins de cette étude semblaient maintenir le cancer sous contrôle plus longtemps sans ajouter de risques sérieux. Si cette approche reste expérimentale et requiert un équipement et une expertise spécialisés, elle ouvre la voie à un futur où le traitement du cancer est ciblé non seulement au niveau moléculaire, mais aussi au niveau de la circulation sanguine et de l’anatomie. Si elle est confirmée par de plus larges essais randomisés, la perfusion par artère bronchique d’immunothérapie pourrait devenir une option précieuse pour les patients dont le CBNPC avancé a cessé de répondre aux traitements standards.
Citation: Liu, B., Zhou, J., He, W. et al. Bronchial artery infusion of PD-1 inhibitors plus chemotherapy improves progression-free survival in advanced NSCLC: a prospective cohort study. Sci Rep 16, 7067 (2026). https://doi.org/10.1038/s41598-026-37607-7
Mots-clés: cancer du poumon non à petites cellules, immunothérapie, inhibiteur de PD-1, perfusio n par artère bronchique, administration ciblée de médicaments