Clear Sky Science · fr
Développement et validation d’un nouveau nomogramme prédisant les métastases ganglionnaires axillaires chez les patientes atteintes d’un cancer du sein en Égypte
Pourquoi cela compte pour les patientes
Pour de nombreuses femmes atteintes d’un cancer du sein, la plus grande crainte après le diagnostic n’est pas seulement la maladie elle‑même, mais aussi les effets indésirables à long terme des traitements. L’une des interventions les plus lourdes est l’ablation des ganglions lymphatiques de l’aisselle, qui peut empêcher la dissémination du cancer mais provoque souvent un gonflement du bras, des douleurs et une limitation des mouvements. Cette étude évalue si un outil de prédiction simple pourrait aider les médecins en Égypte à mieux déterminer qui a réellement besoin de cette chirurgie agressive — et qui pourrait l’éviter en toute sécurité.
Le problème de la chirurgie « universelle »
Traditionnellement, les chirurgiens ont retiré de nombreux ganglions de l’aisselle (une intervention appelée curage ganglionnaire axillaire) pour vérifier si le cancer du sein s’était propagé. Bien que efficace pour le contrôle local de la maladie, cette opération est très invasive et peut laisser des patientes avec des infections, un gonflement chronique du bras (lymphœdème) et des problèmes d’épaule persistants. Une technique plus récente, la biopsie du ganglion sentinelle, enlève moins de ganglions mais reste une intervention chirurgicale et n’est pas toujours disponible dans les contextes à ressources limitées. Parallèlement, le dépistage moderne permet de diagnostiquer de nombreuses femmes plus tôt, et plus de trois quarts des ganglions retirés chez certains patientes se révèlent indemnes de cancer — une preuve que beaucoup peuvent être surtraitées.
Une vaste étude égyptienne à la recherche d’une approche plus intelligente
Pour répondre à ce problème, des chercheurs d’un grand centre anticancéreux d’Alexandrie, en Égypte, ont passé en revue les dossiers de 1 246 femmes traitées pour un cancer du sein invasif entre 2018 et 2024. Toutes avaient une maladie précoce à localement avancée (stades I–III) et ont subi soit un curage axillaire complet, soit une biopsie du ganglion sentinelle, de sorte que le statut ganglionnaire était connu avec certitude. L’équipe a recueilli des informations détaillées qui sont généralement disponibles autour du moment de la chirurgie : âge de la patiente, taille et position de la tumeur dans le sein, caractéristiques microscopiques, statut hormonal et HER2, et résultats d’imagerie par mammographie et échographie. Ils ont ensuite utilisé des méthodes statistiques pour rechercher des combinaisons de facteurs qui prédisent le mieux la présence de métastases dans les ganglions axillaires.
Construction d’une « fiche de score » du risque de dissémination ganglionnaire
De cette analyse, cinq caractéristiques ont émergé comme les indices indépendants les plus puissants de l’atteinte ganglionnaire : la localisation de la tumeur dans le sein (en particulier dans la queue axillaire ou les régions externes), sa taille, le sous‑type biologique de la tumeur, la présence de cellules tumorales dans de petits vaisseaux sanguins ou lymphatiques, et l’aspect suspect des ganglions à l’échographie axillaire. Les chercheurs ont converti ces facteurs en une grille visuelle, appelée nomogramme. Chaque facteur apporte un certain nombre de points ; leur somme donne la probabilité estimée que les ganglions axillaires d’une patiente contiennent des métastases. Testé sur les résultats réels des patientes, le modèle principal s’est avéré très précis, distinguant correctement les patientes avec et sans envahissement ganglionnaire dans plus de 9 cas sur 10 — un niveau de performance supérieur à l’échographie seule et à de nombreux outils publiés précédemment.
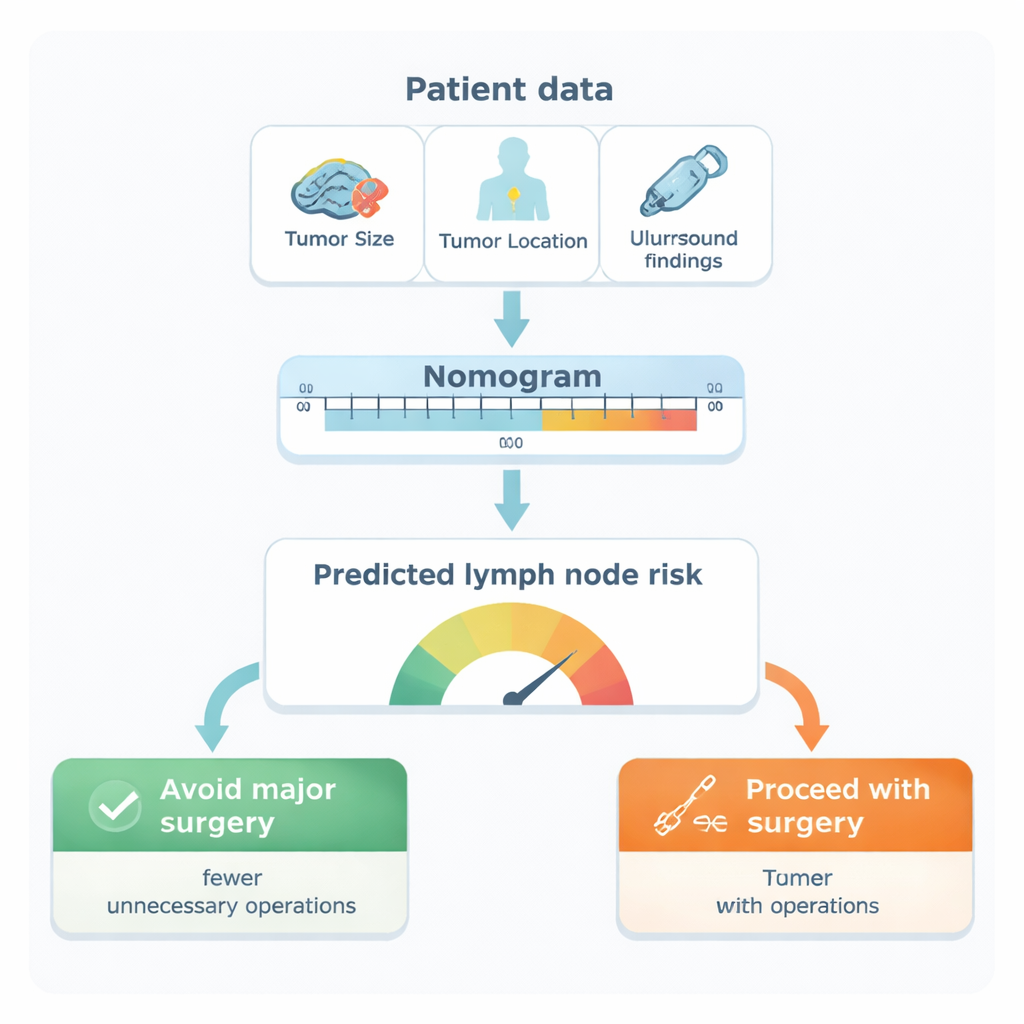
Des chiffres aux décisions au bloc opératoire
L’équipe a ensuite évalué comment cette fiche de score pourrait modifier la prise en charge réelle. À l’aide d’une méthode appelée analyse de courbe de décision, ils ont exploré différents « seuils de risque » pour choisir la stratégie chirurgicale. À un seuil de risque de 20 %, le modèle identifierait la plupart des femmes ayant réellement des métastases ganglionnaires (environ 94 % de sensibilité) tout en épargnant de nombreuses femmes sans envahissement d’un curage inutile. Concrètement, les femmes présentant un risque prédit inférieur à 20 % n’auraient qu’environ une chance sur huit d’avoir une maladie ganglionnaire cachée. D’après l’analyse, l’utilisation du nomogramme à ce seuil pourrait éviter environ 11 curages axillaires inutiles pour 100 femmes évaluées, sans augmenter de manière significative le risque de passer à côté de maladies sévères.
Ce que cela signifie pour les patientes et les systèmes de santé
Pour les patientes, le message de l’étude est porteur d’espoir : à l’avenir, un ensemble succinct de données cliniques et d’imagerie pourrait être combiné en un score de risque simple pour orienter une chirurgie plus personnalisée. Les femmes à risque très faible prédit d’envahissement ganglionnaire pourraient éviter les interventions axillaires majeures — et leurs complications à long terme — en particulier dans les hôpitaux où les techniques plus avancées sont rares. Celles présentant un risque plus élevé pourraient toujours bénéficier d’un bilan et d’un traitement complets. Bien que l’outil doive encore être testé dans d’autres hôpitaux et pays avant d’être largement adopté, il constitue une étape pratique vers des soins du cancer du sein plus personnalisés et moins dommageables en Égypte et dans des contextes à ressources limitées similaires.
Citation: Ismail, H.M., Arafa, M.A., Elsaid, A.A.A. et al. Development and validation of a novel nomogram predicting axillary lymph node metastasis among breast cancer patients in Egypt. Sci Rep 16, 7187 (2026). https://doi.org/10.1038/s41598-026-37354-9
Mots-clés: chirurgie du cancer du sein, métastase ganglionnaire, nomogramme de prédiction, prise en charge axillaire, oncologie en Égypte