Clear Sky Science · fr
Coût de la maladie liée à Mycoplasma genitalium en Australie : une approche basée sur l’incidence intégrant une thérapie guidée par la résistance
Pourquoi cette infection cachée compte
La plupart des gens n’ont jamais entendu parler de Mycoplasma genitalium, une bactérie minuscule qui se transmet lors de rapports sexuels et ne provoque souvent aucun symptôme. Pourtant, elle peut en silence enflammer les voies génitales, contribuer à la maladie inflammatoire pelvienne chez les femmes et devient de plus en plus difficile à traiter en raison de la hausse de la résistance aux antibiotiques. Cette étude pose une question simple mais importante pour l’Australie : lorsqu’une personne est diagnostiquée avec cette infection, quelle stratégie thérapeutique non seulement fonctionne mieux, mais coûte aussi moins au système de santé ?
Un germe discret au retentissement croissant
Mycoplasma genitalium est une infection sexuellement transmissible qui peut infecter l’urètre, le col de l’utérus et parfois le rectum. Parce que les personnes ne se sentent souvent pas malades, de nombreuses infections passent inaperçues. Contrairement à certaines autres infections sexuellement transmissibles, elle n’est pas systématiquement déclarée aux systèmes nationaux de surveillance, si bien que le nombre réel d’infections en Australie est incertain. On sait cependant que la bactérie est associée à des affections douloureuses comme l’urétrite chez l’homme, ainsi qu’à la cervicite, la maladie inflammatoire pelvienne et, possiblement, des douleurs pelviennes chroniques chez la femme. Ces complications peuvent nécessiter des consultations, des antibiotiques et parfois des hospitalisations, entraînant des coûts financiers autant que des conséquences personnelles.
La résistance aux antibiotiques change la donne
Pendant des années, les médecins ont couramment utilisé une dose unique d’azithromycine pour traiter Mycoplasma genitalium. Au fil du temps, cependant, le germe s’est adapté. En Australie et dans une grande partie de la région du Pacifique occidental, plus de la moitié des infections portent désormais des modifications génétiques qui les rendent résistantes à l’azithromycine et aux antibiotiques apparentés. En conséquence, les personnes sont plus susceptibles de rester infectées après le traitement standard, d’avoir besoin de consultations supplémentaires et d’antibiotiques plus puissants, et peuvent continuer à transmettre l’infection à d’autres. Cette tendance oblige cliniciens et planificateurs de santé à peser les avantages de stratégies de traitement plus récentes et individualisées contre leurs coûts initiaux supplémentaires.
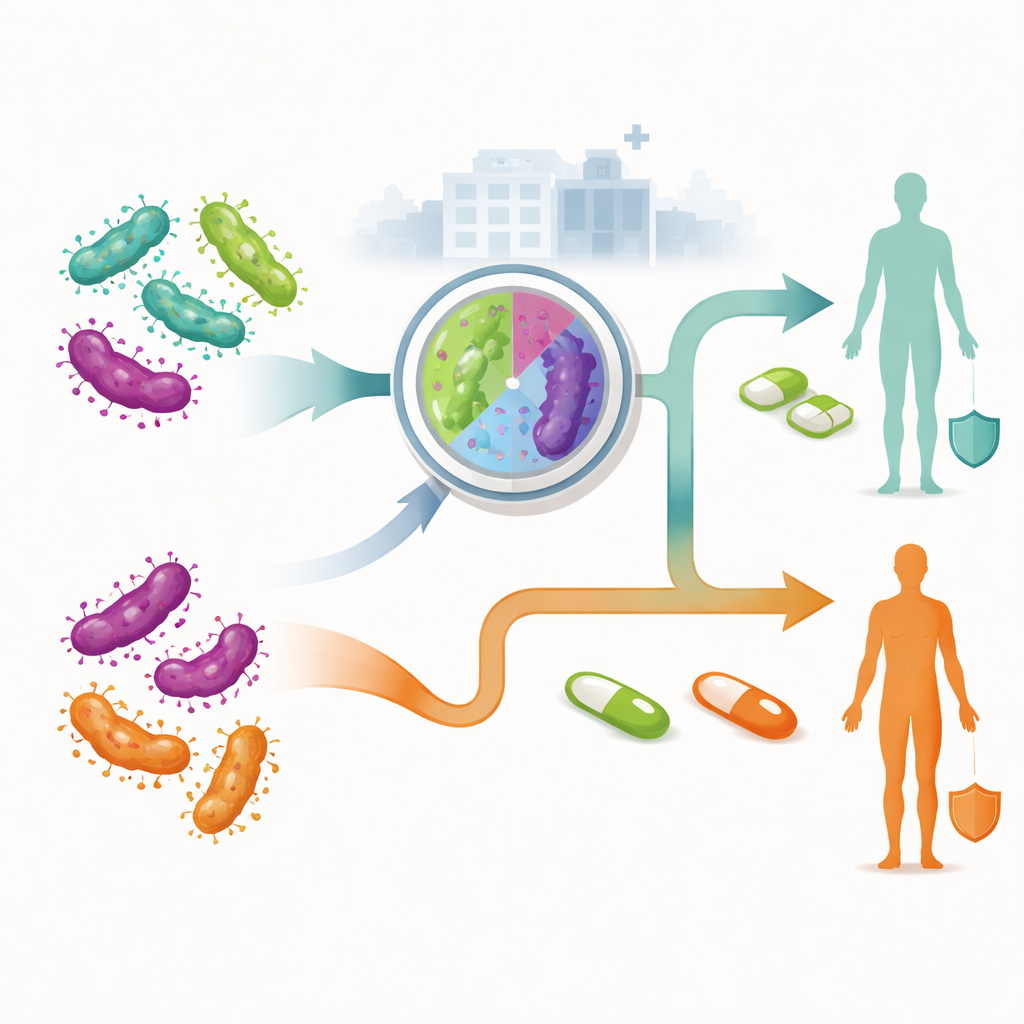
Deux voies de prise en charge : à l’aveugle versus traitement guidé
Les chercheurs ont comparé deux grandes stratégies pour gérer les infections nouvellement diagnostiquées chez des adultes fréquentant des services australiens. Dans l’approche traditionnelle non guidée, tout le monde reçoit la même première cure d’antibiotique sans savoir si la souche est résistante. Ce n’est qu’en cas d’échec du traitement que l’on passe à des médicaments de deuxième ou troisième ligne. Dans l’approche guidée par la résistance, un test de laboratoire réalisé au moment du diagnostic vérifie si le germe est susceptible d’être résistant aux macrolides. Les personnes porteuses d’infections sensibles commencent par une combinaison de médicaments, tandis que celles porteuses d’infections résistantes commencent un autre schéma évitant les médicaments inefficaces. L’équipe a utilisé un modèle en arbre décisionnel pour cartographier chaque trajectoire possible d’un patient, incluant s’il accepte le traitement, revient pour un contrôle de guérison, nécessite une thérapie supplémentaire ou — chez les femmes — développe une maladie inflammatoire pelvienne et des douleurs pelviennes chroniques.
Décompter les coûts derrière chaque décision
Pour estimer le coût d’une seule infection depuis le diagnostic jusqu’à la guérison, l’étude a additionné les dépenses médicales directes : consultations, tests de laboratoire, coûts des médicaments et soins hospitaliers pour les complications. Les prix étaient basés sur les grilles tarifaires du gouvernement australien, les données de coûts hospitaliers et les prix du marché en 2025. Le modèle a été exécuté séparément pour trois groupes : femmes non enceintes, hommes ayant des rapports sexuels avec des hommes, et hommes ayant des rapports sexuels avec des femmes, car leurs taux de résistance et de succès thérapeutique diffèrent. Les chercheurs ont également testé la sensibilité de leurs résultats aux incertitudes, telles que la prévalence de la résistance, la probabilité que les patients reviennent pour le suivi et la fréquence des complications.
Moins de complications et des factures réduites
Pour les trois groupes, la prise en charge guidée par la résistance s’est avérée moins coûteuse dans l’ensemble, même si certains de ses médicaments coûtent plus cher à l’unité. Pour les femmes, le coût total attendu par infection était d’environ 34 dollars australiens inférieur avec la thérapie guidée qu’avec l’approche traditionnelle. Les hommes ayant des rapports avec des hommes voyaient une économie d’environ 39 dollars par personne, et les hommes ayant des rapports avec des femmes d’environ 23 dollars. Le traitement guidé a produit des taux de guérison plus élevés dès la première tentative, entraînant moins de visites répétées, moins de cures d’antibiotiques supplémentaires et — chez les femmes — moins de cas de maladie inflammatoire pelvienne et de douleurs pelviennes chroniques. Les analyses de sensibilité ont montré que, si certains facteurs, comme le prix des médicaments de première ligne et la prévalence de la résistance, influençaient l’ampleur des économies, ils ne remettaient pas en cause le résultat principal : la thérapie guidée restait l’option la moins coûteuse.
Ce que cela signifie pour les patients et les services de santé
En bref, tester Mycoplasma genitalium pour la résistance avant de choisir un antibiotique aide les médecins à associer le bon médicament au bon patient, à éradiquer les infections de façon plus fiable et, à long terme, à faire économiser de l’argent au système de santé. Dans un contexte où la résistance aux antibiotiques augmente régulièrement, cette approche contribue aussi à ralentir la propagation de souches difficiles à traiter en évitant des médicaments devenus inefficaces. Pour les patients, cela se traduit par moins de consultations, des épisodes de maladie plus brefs et un risque réduit de complications graves — des bénéfices qui dépassent largement le simple bilan financier.
Citation: Cheng, Q., Watts, C., Al Adawiyah, R. et al. Cost of illness of Mycoplasma genitalium in Australia: an incidence-based approach incorporating resistance-guided therapy. Sci Rep 16, 8034 (2026). https://doi.org/10.1038/s41598-026-36992-3
Mots-clés: Mycoplasma genitalium, résistance aux antibiotiques, infection sexuellement transmissible, coûts des soins de santé, thérapie guidée par la résistance